Учебные материалы
Конектбиофарм
Работа
Компании
Реклама от Google
Дентальные имплантаты
Дентальные имплантаты стали эффективным альтернативным методом устранения частичной или полной адентии. В настоящее время многие стоматологи в своей практике предлагают установку дентальных имплантатов. Большинство стоматологов уже обладают достаточными навыками и знаниями, которые позволяют включить, по меньшей мере, некоторые аспекты имплантологического лечения в свою практику. Хирургические навыки установки имплантатов с использованием методик наращивания кости или без них требует дополнительной подготовки стоматолога, поскольку эти манипуляции не входят в программу подготовки студентов. Стоматолог должен хорошо знать анатомию и физиологию кости и мягких тканей, особенности заживления, окклюзию, дизайн имплантатов, возможности протезирования, фармакологию, а также в достаточном объеме обладать хирургическими навыками.
ВЫБОР ПАЦИЕНТА
Выбор пациента для проведения имплантологического лечения должен быть основан на данных стоматологического и медицинского анамнеза, а также зависит от финансовых возможностей пациента. Не в каждом участке адентии можно установить имплантаты. Дентальные имплантаты, как и любые другие, представляют собой искусственную замену утерянным или поврежденным естественным структурам, таким образом, имплантаты не могут быть лучше или функционировать дольше, чем здоровые естественные структуры.
В прошлом и в настоящее время реставрации утерянных структур полости рта в первую очередь рассматривают с точки зрения долгосрочного прогноза. Если пациент потерял зубы в результате кариеса или пародонтологического заболевания, до проведения лечения необходимо определить способность пациента осуществлять самостоятельную гигиену полости рта. Если полость рта пациента требует проведения реставрационного, пародонтологического и эндодонтического лечения, устранения кариеса, временного протезирования, то основной задачей является обучение пациента правильной гигиене полости рта.
Наличие данных о количестве и качестве кости, близости прилегающих жизненно важных структур (например, верхнечелюстной пазухи, нижнечелюстного канала, подбородочного отверстия) помогает планировать имплантологическое лечение. Наличие или отсутствие кератинизированной десны, неблагоприятного прикрепления мышечных волокон, уменьшения высоты кости и свободного пространства, прикуса I или II класса могут повлиять на планирование лечения. Дефекты кости и десны, а также внутриротовые пластины, шурупы или проволока в области предполагаемой установки имплантатов должны быть устранены до операции.
Пациент должен высказать свои пожелания и ожидания, которые необходимо документировать в карте пациента. Если пожелания и ожидания пациента реалистичны и достижимы, можно приступать к составлению плана лечения. Задача лечения заключается в удовлетворении пожеланий пациента. Цель имплантологического лечения состоит в создании в полости рта пациента условий, которые пациент может и хочет поддерживать. Для достижения поставленной цели необходимо следующее:
ПОКАЗАНИЯ ДЛЯ УСТАНОВКИ ИМПЛАНТАТОВ (ТРЕБОВАНИЯ ПАЦИЕНТА)
- Восстановление функции.
- Улучшение эстетического результата.
- Снижение рвотного рефлекса.
- Сохранение зубов.
- Сохранение кости.
- Улучшение фонетики.
- Повышение психологического статуса.
После сбора стоматологического анамнеза, необходимо оценить общее состояние пациента. Правильно собранный медицинский анамнез позволяет определить объем подготовительных мероприятий перед установкой дентальных имплантатов. Поскольку от правильного выбора пациента будет зависеть конечный успех проводимого лечения, необходимо вовремя выявить медицинские, стоматологические и психологические противопоказания. При сборе медицинского анамнеза важно определить возможность установки дентальных имплантатов у данного пациента и характер изменений плане лечения с учетом общего состояния пациента. Пациенты, подвергшиеся первичной или вторичной лучевой терапии опухолей головы и шеи, химиотерапии, страдающие некомпенсированным сахарным диабетом или заболеваниями из группы коллагенозов (многоформная эритема, пузырчатка, пемфигоид, красная волчанка), являются плохими кандидатами для имплантации. Кроме того, нецелесообразно устанавливать имплантаты пациентам, которые проходили или в настоящее время проходят курс активного лечения психических заболеваний. Если в организме пациента уже находятся какие-либо имплантаты (например, протез бедренного или коленного сустава, протезы клапанов или сосудов), необходимо проведение тщательных консультаций с сосудистым хирургом или хирургом-ортопедом. При наличии любых сомнений относительно общего состояния здоровья пациента, проконсультируйтесь с терапевтом.
КЛАССИФИКАЦИЯ ИМПЛАНТАТОВ
По форме имплантаты можно разделить на четыре основные группы:
- Поднадкостничные имплантаты(над костью).
- Чрезкостные имплантаты (скоба) (сквозь кость).
- Эпителиальные имплантаты (слизистые) (в мягких тканях).
- Внутрикостные имплантаты (внутри кости).
- Каркас ветви.
- Эндостабилизатор.
- Пластинчатые.
- Синус (S).
- Корзиночный.
- Корневидный (наиболее часто используемый в настоящее время).
МАТЕРИАЛ ИМПЛАНТАТОВ
Материалы, из которых изготовлены дентальные имплантаты и костные материалы, должны быть биологически совместимыми с тканями организма. Отсутствие биосовместимости может привести к повреждению тканей или отторжению имплантатов или костных материалов. Большое количество работ подтверждает биологическую совместимость титана при использовании его в качестве сырья для дентальных имплантатов. В настоящее время титан и его сплавы являются наиболее популярными материалами для изготовления имплантатов, хотя применяют и другие материалы. В последнее время на металлические имплантаты наносят неорганическое биологически активное покрытие. Наиболее часто гидроксиапатитовое (ГА) покрытие, которое способствует формированию непосредственной связи между костью и имплантатом. Гидроксиапатитовое покрытие приводит к более быстрому формированию кости и образованию более прочной связи имплантата с костью (в 5-8 раз) по сравнению с имплантатами без гидроксиапатитового покрытия. Вокруг имплантатов с ГА покрытием отмечена большая плотность кости и меньшая фиброзная инкапсуляция. Фиксация дентальных имплантатов происходит за счет механического прикрепления (остеоинтеграция) или за счет костного прикрепления (биоинтеграция). Биоинтеграция присуща имплантатам с ГА покрытием. Имплантаты без ГА покрытия прикрепляются посредством остеоинтеграции.
Имплантаты с ГА покрытием имеют следующие преимущества:
- Биоинтеграция (срастание с костью).
- Большая площадь контакта кости с имплантатом.
- Большая прочность фиксации имплантата к кости.
- Отсутствие высвобождения ионов металлов из имплантата.
- Более быстрая интеграция.
- Возможность использования при выполнении любых методов имплантации.
- Возможность использования при одновременном устранении костных дефектов.
- Лучший по сравнению с другими имплантатами результат в кости IV типа.
Для интеграции одного факта наличия биосовместимости дентального имплантата недостаточно. Большое значение имеет плотное сопоставление имплантата с костью в области ложа. Помимо биосовместимости материала, из которого изготовлен имплантат, его поверхность тоже должна быть совместима с тканями организма.
Автоклавирование приводит к откладыванию органических молекул на поверхности имплантата, что, по сути, означает загрязнение поверхности и отрицательно влияет на приживление имплантата. В настоящее время лучшим способом очистки и стерилизации считается обработка электрическим напряжением и гамма-радиацией. Не рекомендуется проводить повторную стерилизацию имплантатов. При наличии каких- либо сомнений свяжитесь с представителем компании-производителя.
Несмотря на точность представленных в таблицах данных, не следует проводить прямых аналогий при планировании имплантологического лечения. Пока нет строгих и ясных правил, касающихся выбора имплантата с определенной площадью поверхности для замещения зубов. Руководствуясь здравым смыслом, следует подбирать имплантат, площадь поверхности которого как можно больше соответствует площади корней замещаемых зубов. Площадь поверхности имплантатов, указанная в таблице, не учитывает специальной обработки поверхности или покрытия. Площадь поверхности при наличии некоторых видов покрытия (ТПН - титан- плазменное напыление) может в шесть раз превышать площадь имплантата того же размера, но без покрытия. При выборе имплантата необходимо учитывать все факторы, влияющие на нагрузку.
При выборе дентального имплантата необходимо учитывать следующее:
- Размер (длина, диаметр).
- Цилиндр или винт.
- Дизайн шейки (микропространства, возможность затекания).
- Активность поверхности (ГА/без ГА).
- Механические ограничения.
- Совместимость с костью (материал, из которого сделан имплантат).
- Совместимость с мягкими тканями (полировка шейки).
ПРОТЕЗИРОВАНИЕ
Долгосрочное функционирование дентальных имплантатов зависит от плана лечения, правильности выбора, изготовления, создания окклюзионной схемы ортопедической конструкции, а также от уровня гигиены в области протеза на имплантатах. Выбор может быть ограничен предпочтениями пациента и его (ее) способностью осуществлять адекватную гигиену, анатомическими особенностями доступной кости, качеством мягких тканей и имеющимися зубами. Все специалисты, участвующие в имплантологическом лечении, должны постоянно обращаться к стоматологической периодике за информацией относительно современных принципов протезирования на имплантатах. При выборе клинического случая еще до начала предоперационного планирования необходимо четко представлять себе окончательный результат. До начала лечения нужно определить тип клинической ситуации и способ фиксации ортопедической конструкции. Более подробно эти аспекты будут рассмотрены ниже в настоящей главе.
ТИПЫ КЛИНИЧЕСКИХ СЛУЧАЕВ
- Одиночная коронка.
- Мост на три единицы.
- Мост, состоящий из нескольких единиц (более трех).
- Полная адентия.
- Протез на балке.
- Частичный протез.
ФИКСАЦИЯ
- Цементная фиксация протеза.
- Винтовая фиксация протеза.
- Съемное протезирование (чаще на балке).
ПОДГОТОВКА ЛОЖА
В настоящее время протокол установки и дизайн внутрикостных имплантатов отработаны настолько, что в случае отторжения имплантата это происходит не в результате неадекватного дизайна или неправильного введения имплантата. Чаще всего причина неприживления имплантатов заключается в недостатке кости и десны, плохой гигиене, неадекватном протезировании, особенностях шейки имплантата или несоблюдение рекомендованного хирургического протокола. Клинический опыт показывает, что даже использование имплантатов самого лучшего дизайна с самым тщательным соблюдением хирургического протокола, риск их отторжения увеличивается при установке в кости плохого качества или в области недостаточного количества кератинизированной десны. Способность человеческого организма восстановить твердые и мягкие ткани является естественной биологической реакцией. Однако, достижение регенерации может не зависеть от этого. Особенно показательно в этом отношении поведение кости при потере зуба. Собственно отсутствие зуба является наиболее очевидным аспектом потери зуба. Поскольку основная функция кости верхней и нижней челюсти заключается в поддержке зубов, то утрата последних приводит к рецессии кости, ее резорбции и атрофии. Похожим образом происходит рецессия прикрепленной кератинизированной десны вблизи участков экстракции, что может привести к полной ее атрофии. Дентальные имплантаты представляют собой искусственную замену корням зубов. Костные материалы и десневые трансплантаты являются нашим оружием в борьбе с потерей альвеолярной кости и прикрепленной десны. Использование современных методов и материалов позволяет воссоздать кость и десну до приемлемого уровня.
При необходимости пересадки десневого трансплантата обычно предпочитают проводить пересадку свободного десневого трансплантата с неба.
Принимая во внимание тот факт, что в месте удаления зуба впоследствии может быть установлен дентальный имплантат, стоматолог может предпочесть поместить в лунку костный материал в момент экстракции, чтобы сохранить параметры гребня с целью последующей установки имплантатов или изготовления съемного протеза. Даже несмотря на отсутствие установки имплантата, пересадка костного материала обеспечивает ряд преимуществ: создание лучшей опоры для частичного или полного съемного протеза или моста; сохранение формы дуги альвеолярного отростка, что способствует созданию лучшего эстетического результата при традиционном протезировании. В настоящее время пересадка костного материала в лунку после экстракции зуба считается стандартом оказания стоматологической помощи.
 В отличие от устранения костных дефектов, что рекомендуется делать как можно раньше, пересадку десневых трансплантатов можно проводить непосредственно во время проведения имплантологического лечения. Пересадку десневого трансплантата можно проводить во время установки имплантата, однако рекомендуется это делать во время второго хирургического этапа (раскрытия имплантата), что позволяет имплантату прижиться до повторного вмешательства. При возникновении слизисто- десневых дефектов после раскрытия имплантатов пересадка трансплантата также может быть выполнена успешно. После завершения протезирования на имплантатах в качестве десневого трансплантата может быть использован неклеточный лиофилизированный аллогенный кожный имплантат. Не рекомендуется откладывать трансплантацию на длительный период времени, поскольку это может привести к рецессии кости, уменьшению поддержки имплантатов или их утрате.
В отличие от устранения костных дефектов, что рекомендуется делать как можно раньше, пересадку десневых трансплантатов можно проводить непосредственно во время проведения имплантологического лечения. Пересадку десневого трансплантата можно проводить во время установки имплантата, однако рекомендуется это делать во время второго хирургического этапа (раскрытия имплантата), что позволяет имплантату прижиться до повторного вмешательства. При возникновении слизисто- десневых дефектов после раскрытия имплантатов пересадка трансплантата также может быть выполнена успешно. После завершения протезирования на имплантатах в качестве десневого трансплантата может быть использован неклеточный лиофилизированный аллогенный кожный имплантат. Не рекомендуется откладывать трансплантацию на длительный период времени, поскольку это может привести к рецессии кости, уменьшению поддержки имплантатов или их утрате.
ПРЕИМУЩЕСТВА ПОДСАДКИ КОСТНЫХ МАТЕРИАЛОВ ПЕРЕД УСТАНОВКОЙ ИМПЛАНТАТОВ
- Улучшение качества и количества кости для оптимальной поддержки имплантата.
- Оптимизация положения имплантата (места установки).
- Улучшение биологических и механических условий (распределение нагрузки).
- Способствует установке более длинных имплантатов.
- Способствует установке имплантатов большего диаметра.
- Способствует получению лучшего эстетического результата.
- Способствует установке большего количества имплантатов.
- Способствует установке имплантатов под оптимальным углом.
- Большая предсказуемость.
- Простота установки.
- Увеличение ортопедических возможностей.
Несмотря на несомненные преимущества использования костных материалов до сих пор неясно когда, как и какой материал для пересадки следует предпочесть. Последовательность пересадки костных материалов описана ниже.
Последовательность проведения подсадки
- Пересадку костных материалов для увеличения размеров кости необходимо проводить до установки имплантатов.
- Пересадку десневых трансплантатов или лоскутные операции для улучшения состояния десны можно проводить после установки имплантатов.
Костные материалы для предотвращения возникновения новых костных дефектов или устранения имеющихся костных дефектов предпочтительно использовать до установки имплантатов.
| ПОКАЗАНИЯ ДЛЯ ПОДСАДКИ КОСТНЫХ МАТЕРИАЛОВ | |
| Лунки после удаления зубов |  |
| Костные дефекты |  |
| Увеличение размеров гребня |  |
| Синус-лифтинг | 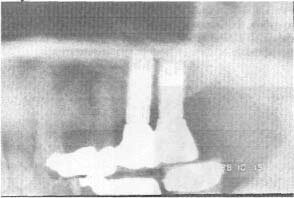 |
| Попытка сохранить имплантат (внимание!) | 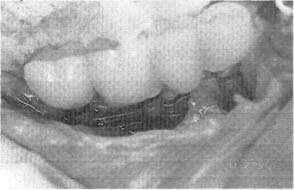 |
УСТАНОВКА ДЕНТАЛЬНЫХ ИМПЛАНТАТОВ
Хирургические шаблоны
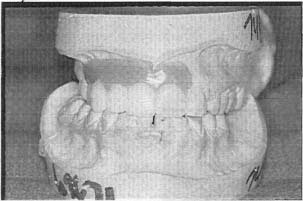 Можно использовать много вариантов хирургических шаблонов. Лучше всего использовать хирургический шаблон, который имеет коронки зубов с имитацией цементо-эмалевого соединения. Шаблон может быть использован хирургом для оптимальной установки имплантата в медиально-дистальном, вестибулярно-оральном и апикально-окклюзионном направлении. Правильная форма шаблона позволяет оптимально установить имплантат с точки зрения создания наиболее эстетичного контура и правильного распределения окклюзионной нагрузки. Хирургический шаблон может быть использован для определения необходимости наращивания альвеолярного гребня. При недостатке костного массива или в случае наличия анатомических ограничений, что препятствует установке имплантатов, можно рассмотреть возможность использования других участков в качестве альтернативного плана лечения. При отсутствии возможности установки нужного количества имплантатов, в нужном месте или под нужным углом (в соответствии с хирургическим шаблоном) хирург может вообще отказаться от установки имплантатов. Изготовив хирургический шаблон, зубной техник помогает ортопеду и хирургу, а также может высказать им свои соображения. Лучше всего создать восковую диагностическую модель, отображающую идеальный конечный результат. На основе такой диагностической модели из прозрачной пластмассы изготавливают хирургический шаблон. Затем через центр коронок каждого из зубов, в области которых предполагается установить имплантаты, просверливают отверстия. После этого хирургический шаблон передают хирургу-стоматологу. Шаблон значительно облегчает установку имплантатов.
Можно использовать много вариантов хирургических шаблонов. Лучше всего использовать хирургический шаблон, который имеет коронки зубов с имитацией цементо-эмалевого соединения. Шаблон может быть использован хирургом для оптимальной установки имплантата в медиально-дистальном, вестибулярно-оральном и апикально-окклюзионном направлении. Правильная форма шаблона позволяет оптимально установить имплантат с точки зрения создания наиболее эстетичного контура и правильного распределения окклюзионной нагрузки. Хирургический шаблон может быть использован для определения необходимости наращивания альвеолярного гребня. При недостатке костного массива или в случае наличия анатомических ограничений, что препятствует установке имплантатов, можно рассмотреть возможность использования других участков в качестве альтернативного плана лечения. При отсутствии возможности установки нужного количества имплантатов, в нужном месте или под нужным углом (в соответствии с хирургическим шаблоном) хирург может вообще отказаться от установки имплантатов. Изготовив хирургический шаблон, зубной техник помогает ортопеду и хирургу, а также может высказать им свои соображения. Лучше всего создать восковую диагностическую модель, отображающую идеальный конечный результат. На основе такой диагностической модели из прозрачной пластмассы изготавливают хирургический шаблон. Затем через центр коронок каждого из зубов, в области которых предполагается установить имплантаты, просверливают отверстия. После этого хирургический шаблон передают хирургу-стоматологу. Шаблон значительно облегчает установку имплантатов.
ПРЕДОПЕРАЦИОННОЕ ОБСЛЕДОВАНИЕ
- Рентгенограммы/компьютерные радиографические методы исследования.
- Диагностические модели на артикуляторе.
- Хирургические шаблоны.
- Медицинский анамнез/выявление противопоказаний.
- Информированное согласие в письменном виде.
- Согласие всех участников лечения с предполагаемым планом лечения.
- Альтернативный план лечения.
- Утверждение финансовых обязательств.
- Назначение лекарственной терапии.
- Пред- и послеоперационные инструкции.
- Заказ и получение имплантатов.
- Обсуждение с пациентом особенностей лечения.
- Повторный осмотр для снятия швов.
ХИРУРГИЧЕСКИЙ ЭТАП УСТАНОВКИ ДЕНТАЛЬНЫХ ИМПЛАНТАТОВ
Как и в случае с любым хирургическим вмешательством очень важно проводить установку имплантатов, соблюдая правила асептики и антисептики. Хирургическая часть имплантологического лечения состоит из двух этапов: 1) установка имплантата; и 2) раскрытие имплантата. Оба этапа могут быть выполнены под местным обезболиванием с седацией или без нее. С целью обеспечения доступа для установки имплантатов в области кератинизированной десны до уровня кости проводят разрез в медиально-дистальном направлении. Разрез должен быть достаточно длинным, чтобы обеспечить достаточный доступ и визуализацию без травмы мягких тканей (при необходимости можно провести вертикальные послабляющие разрезы). С помощью распатора аккуратно отделите надкостницу от кости и обнажите достаточное количество кости для создания адекватного операционного поля. При необходимости для отведения лоскутов можно накладывать швы. Удалите костные выросты или другие неровности кости с помощью специальных боров или ронжиров (костных щипцов - прим, переводчика), чтобы создать ровную костную площадку. Старайтесь ограничиться минимальным иссечением кости. Наличие недостаточной ширины кости, костных дефектов или патологических контуров кости могут препятствовать установке имплантатов. После установки имплантатов минимальная толщина вестибулярной и язычной кортикальной пластины должна составлять 1 мм. Старайтесь соблюдать достаточное пространство между имплантатами, как это было описано выше.
 Для верификации правильного места установки имплантатов можно использовать хирургический шаблон.
Для верификации правильного места установки имплантатов можно использовать хирургический шаблон.
Сверление кости необходимо проводить с помощью низкоскоростного мощного наконечника с внутренней ирригацией. Этот инструмент позволяет снизить температуру при сверлении и сохранить жизнеспособность кости, контактирующей с имплантатом. После установки имплантата на слизисто-надкостничный лоскут накладывают швы. Используют простой кетгут или монокрил толщиной 4-0. Предоставьте пациенту в письменном виде рекомендации по поведению в послеоперационном периоде.
Методика установки имплантата может варьироваться в зависимости от используемой системы. Хирург должен следовать инструкциям, разработанным производителем системы имплантатов. Нарушение протокола, предложенного производителем, может снизить успех имплантологического лечения. Ответственность за окончательное решение относительно предпочтения методики установки имплантатов лежит на хирурге-стоматологе, выполняющем операцию.
НАБЛЮДЕНИЕ В ПОСЛЕОПЕРАЦИОННОМ ПЕРИОДЕ
Проведите инструктаж пациента по поведению в послеоперационном периоде, включая использование пакетов со льдом в течение первых суток после операции. Можно назначить антибактериальную терапию. Швы можно удалить через 10 дней. При необходимости ношения ортопедической конструкции в период приживления имплантатов во избежание преждевременной нагрузки и микроподвижности имплантатов нужно провести перебазировку протеза и нанести мягкую выстилку. Для оценки состояния мягких тканей, мягкой выстилки временного протеза и проверки степени нагрузки на имплантаты со стороны протеза следует проводить регулярные осмотры пациента.
СОСТАВЛЯЮЩИЕ ПОСЛЕОПЕРАЦИОННОГО ПЕРИОДА
- Проведите инструктаж пациента о поведении в послеоперационном периоде (предоставьте инструкции в письменном виде).
- Объясните пациенту особенности течения и сроки периода заживления после операции.
- Будьте всегда доступны для проведения необходимых процедур в послеоперационном периоде.
- Назначьте лекарственные препараты, необходимые в послеоперационном периоде. Назначьте время повторного осмотра для снятия швов.
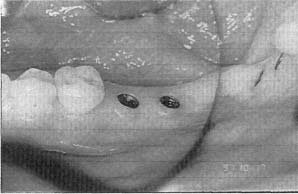
- На рисунках представлены слайды, показывающие завершение протезирования на имплантатах при полном соблюдении протокола:
 |
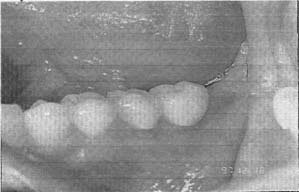 |
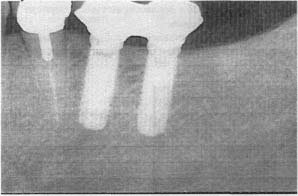 |
ОРТОПЕДИЧЕСКИЕ АСПЕКТЫ (ОПРЕДЕЛЯЮТ ДО ОПЕРАЦИИ)
- Окклюзия (локализация контактов) (выявления эффекта «щелкунчика»).
- Расположение и наклон.
- Площадь поверхности (длина, резьба, цилиндр, диаметр).
- Пространство для распределения окклюзионной нагрузки.
- Окклюзионная площадка.
- Антагонист.
- Выраженность жевательной мускулатуры.
- Прогрессирующая нагрузка.
- Высота прикуса (определяет возможность протезирования и длину предполагаемых коронок).
- Тип фиксации протеза (цементная или винтовая).
- Парафункциональные привычки.
- Количество потери кости (определяет соотношение коронка-корень).
- Форма дуги.
- Качество кости.
- Характер поверхности имплантата.
- Диаметр замещаемого зуба.
- Длина (протяженность) области адентии.
- Количество отсутствующих корней.
- Возможность физиологического самоочищения области.
- Открытые пространства.
- Хороший доступ для самостоятельной гигиены.
- Способность пациента осуществлять самостоятельную гигиену.
- Эстетика.
- Функциональность.
ВАРИАНТЫ ПРОТЕЗИРОВАНИЯ
- Цементная фиксация коронок и мостов.
- Винтовая фиксация коронок и мостов.
- Съемный протез на балке.
- Съемный протез на шаровидных абатментах.
- Полный протез с винтовой фиксацией.
- Съемный протез на фрезерованной балке.
Фиксированные коронки и мосты (цементная фиксация)
Цементная фиксация коронок и мостов на имплантаты аналогична фиксации традиционных коронок и мостов. Ортопедическую конструкцию фиксируют на подготовленный абатмент, который в свою очередь фиксируют к имплантату с помощью цемента или винта. Использование временного цемента позволяет снять конструкцию в случае необходимости.
Условно фиксированные коронки и мосты (винтовая фиксация)
Условно фиксированные ортопедические конструкции прикрепляют к имплантатам с помощью винтов, которые проходят через окклюзионную поверхность протеза. Винт проходит через коронку и ввинчивается в абатмент или непосредственно в имплантат. Реставрацию может снять только стоматолог.
Съемный протез на балке
Съемный протез на балке представляет собой традиционный пластмассовый съемный протез, который фиксируется с помощью специальных креплений (клипс, колец и т.д.) к балке на имплантатах. Съемный протез может опираться на мягкие ткани и имплантаты (подвижный) или только на имплантаты (жесткий). Выбор съемного протеза основывается на анатомических условиях, мануальных навыках пациента и способе прикрепления. Дизайн балки основывается на количестве, длине и локализации имплантатов, а также на качестве и количестве поддерживающей имплантаты кости.
Съемный протез на шаровидных абатментах
Съемный протез на шаровидных абатментах представляет собой традиционный съемный протез, который опирается на имплантаты и ткани и удерживается с помощью абатментов, непосредственно фиксированных к имплантатам.
Условно фиксированные протезы (винтовая фиксация)
Условно съемное протезирование является комбинацией изготовления традиционного съемного протеза и винтовой фиксации моста к имплантатам. Искусственные коронки фиксируют к металлическому каркасу, который затем привинчивают к абатментам или непосредственно к имплантатам.
Протез на фрезерованной балке
Протез на фрезерованной балке является протезом высокой точности, который фиксирован с помощью замковых креплений. Внутренняя часть протеза абсолютно точно соответствует балке, прикрепленной к имплантатам. Балку отливают, после чего проводят ее припасовку в электролитическом растворе, причем внутренняя часть протеза является телескопическим отображением балки. Стабильность и фиксация протеза обеспечиваются за счет точности сопоставления и замковых креплений. Данный вид протезирования является идеальным при значительной атрофии верхней челюсти.
КОМАНДА СПЕЦИАЛИСТОВ, УЧАСТВУЮЩИХ В ИМПЛАНТОЛОГИЧЕСКОМ ЛЕЧЕНИИ
После сбора и оценки всей необходимой информации, касающейся медицинского и стоматологического анамнеза, можно начинать планирование лечения. Для каждого пациента план лечения должен быть индивидуальным. Принимая во внимание стоимость и сложность имплантологического лечения или применения методов, направленных на регенерацию тканей, целесообразно использование командного подхода к планированию лечения. Командный подход означает не только использование труда нескольких человек. Такой подход подразумевает, что каждый из участников лечения не только знает о круге своей ответственности, но и понимает возможности других участников лечения и трудности, с которыми те могут столкнуться.
- Члены команды
- Ортопед и поддерживающий персонал.
- Хирург и поддерживающий персонал.
- Пациент и члены семьи.
- Зубной техник.
- Производитель.
- Лечащий врач.
Все участники лечения должны помогать друг другу выявлять проблемы и находить варианты их решения. Знания каждого из участников лечения могут отличаться. Отсутствие или недостаток знаний в каком-либо аспекте лечения необходимо довести до сведения остальных членов команды. Недостаток знаний может быть восполнен другим участником лечения. Вне зависимости от того, кто занимается имплантологическим лечением (один специалист или команда), мы не должны забывать о главной цели имплантологии - обеспечение лучшего лечения для наших пациентов.
Ортопед и гигиенист
Обычно, ортопед собирает всю информацию, имеющую диагностическое значение, и разрабатывает план лечения в сотрудничестве с пациентом, хирургом и зубным техником. Ортопед контролирует ход хирургического этапа, периода заживления и ортопедического этапа. В идеале, ортопед должен работать в союзе с зубным техником и хирургом стоматологом для создания хирургического шаблона, что способствует получению максимального эстетического результата и оптимальной окклюзии. Впоследствии хирургический шаблон передают хирургу для установки имплантатов в оптимальном положении. С точки зрения длительного функционирования имплантатов крайне важно создать условия для адекватной гигиены полости рта. Гигиенист играет исключительно важную роль в обеспечении хорошей гигиены, в особенности благодаря инструктажу и мотивации пациента. Будучи одним из участников команды гигиенист может предлагать имплантологическое лечение потенциальным пациентам во время проведения регулярных гигиенических визитов и информировать их относительно возможности проведения имплантации.
Хирург
Хирург-стоматолог собирает дополнительную информацию и проводит оценку всех диагностических данных, полученных ортопедом и зубным техником. При необходимости, перед консультацией пациента хирург может попросить сделать дополнительные рентгенологические снимки или предоставить дополнительную медицинскую информацию. В последствии во время консультации эту информацию предоставляют пациенту, которому планируется установка имплантатов.
Пациент и его (ее) семья
Пожелания и ожидания пациента должны быть озвучены и документированы. Если эти пожелания и ожидания являются реалистичными и достижимыми, можно приступать к планированию лечения. Пациент должен знать о реальных возможностях имплантологического лечения. Довольные пациенты являются неоценимым источником новых пациентов.
Зубной техник
Зубной техник позволяет представить вид ортопедической конструкции до операции. Посредством оценки диагностической восковой модели, включая эстетические факторы, зубной техник может обратить внимание на потенциальные эстетические и функциональные трудности. К другим обязанностям техника относятся разработка и изготовление временного и постоянного протезов, рентгенологического и хирургического шаблонов, а также возможный выбор абатмента. Консультация ортопеда с зубным техником до установки имплантатов позволяет более точно предположить стоимость окончательной ортопедической работы. Настоятельно рекомендуется это делать до предоставления пациенту приблизительной стоимости лечения.
Производитель
Роль производителя заключается в поддержке всех участников имплантологического лечения посредством усовершенствования и улучшения качества продукции и подготовки специалистов. Работа производителей регламентируется стандартами качества Управления по Контролю за Качеством Пищевых Продуктов и Лекарственных Средств (FDA - Food and Drug Administration). Производитель может помочь ортопеду подобрать и использовать ортопедические части для улучшения эстетического и функционального результата. Зубной техник и ортопед должны иметь возможность обращаться к представителя производителя за консультациями по выбору и правильному использованию ортопедических лабораторных составляющих системы. Гигиенист получает поддержку производителя посредством разработки специальных инструментов и другой продукции, позволяющих соблюдать адекватную гигиену в области конструкций на имплантатах. К таким инструментам и продукции относятся специальные скалеры, кюреты и брошюры с инструкциями по гигиене.
Лечащий врач пациента
Лечащий врач должен контактировать со стоматологом и иметь достаточно информации о дентальных имплантатах. Лечащий врач пациента должен осуществлять поддержку стоматологу и понимать задачу стоматолога, а также предоставлять необходимую консультационную помощь.
Окончательная консультация
В данный момент после сбора всех необходимых данных должна быть проведена итоговая консультация пациента, на которой ему (ей) представляют план лечения. Во избежание недопонимания в будущем во время итоговой консультации стоматолог вместе пациентом еще раз проверяют всю информацию.
Пародонтологическая Азбука
Peter F. Fedi, Arthur R. Vernino, John L. Gray
Хорошая статья!

