Учебные материалы
Конектбиофарм
Работа
Компании
Реклама от Google
Пластика дефектов нижней челюсти с использованием реконструктивных имплантатов системы «UniLock»
Категории: Имплантология, Челюстно-лицевая хирургия и стоматология,
П.Н.Митрошенков
Самарская областная клиническая больница им. М.И.Калинина
Самарский областной центр реконструктивной и пластической черепно-лицевой хирургии
Введение
Восстановление костных структур при различных патологических процессах является наиболее актуальной проблемой современной черепно-челюстно-лицевой хирургии [1,6,7,8]. Ведущую роль в восстановительной хирургии лицевого скелета занимают костно-пластические операции при дефектах нижней челюсти. Последствия огнестрельных ранений и оперативных вмешательств по поводу опухолей, неогнестрельных травм и их последствий, остеомиелита нижней челюсти, вызывают значительные нарушения функции нижней челюсти и обезображивание мягких тканей нижней зоны лица [1,2,6,9]. Поэтому, на протяжении последнего столетия вёлся активный поиск новых эффективных методов устранения дефектов нижней челюсти, как отечественными, так и зарубежными хирургами [1,2,11].
Следует отметить, что используемые ранее методы фиксации костных фрагментов челюсти и трансплантатов проволочным швом при устранении костных дефектов нижней челюсти, в настоящее время признаны несостоятельными, так как не обеспечивают стабильной фиксации [7,8,9,11]. Согласно данным Международной Ассоциации Остеосинтеза (АО/ASIF International) - стабильная фиксация в современном представлении теории остеосинтеза признана основополагающим условием качественного сращения перелома, способствуя сохранению функции поврежденной кости на весь период послеоперационной реабилитации [11]. Современные методы пластики нижней челюсти основаны на применении метода аутотрансплантации в сочетании с использованием металлоконструкций в виде различного рода реконструктивных нижнечелюстных имплантатов систем «Leibinger», «Synthes», «Howmedica» и «Stryker» в качестве фиксирующих элементов. Применение данных конструкций позволяет достичь стабильной фиксации костных фрагментов по краям дефекта и костного трансплантата, сохраняя при этом активную функциональную нагрузку нижней челюсти. Клинически и экспериментально доказано, что соблюдение стабильной фиксации фрагментов нижней челюсти при устранении дефектов способствует активной перестройке костного аутотрансплантата в послеоперационном периоде и сокращает сроки его реваскуляризации [8,11]. Все последующие разработки в области реконструктивной хирургии нижней челюсти ведутся в направлении улучшения способов стабильной фиксации костных фрагментов, результатом которых явилась внедрение в клиническую практику реконструктивной системы для нижней челюсти «UniLock» производства «Synthes» (Швейцария).
Цель данного исследования заключалась в проведении сравнительного анализа результатов пластики дефектов нижней челюсти с использованием стандартной реконструктивной нижнечелюстной системы и реконструктивной системы «UniLock» производства «Synthes» (Швейцария).
Материалы и методы
Данное исследование основано на клинико-рентгенологическом анализе результатов лечения 44 больных с опухолями и дефектами нижней челюсти. Все больные поступали в клинику челюстно-лицевой хирургии Самарской областной клинической больницы им. М.И.Калинина в плановом порядке. Обследование больных включало стандартные методы рентгенологического исследования: ортопантомографию и рентгенографию нижней челюсти в прямой проекции по общепринятой методике с использованием аппарата «Prestilix Medical Systems 1600E», а так же компьютерную томографию лицевого скелета на спиральном компьютерном томографе «HI Spid FX/i» и «Toshiba» по 3D-программе (толщина шага компьютерного исследования 0,5-2,0 мм) с последующей визуализацией компьютерного изображения в трёхмерном пространстве. Помимо стандартных рентгенологических исследований всем больным перед операцией и в послеоперационном периоде с целью контрольного исследования производили лазерную стереолитографию лицевого черепа на установке ЛС-250/Э в лаборатории лазерной стереолитографии ИПЛИТ РАН (г.Шатура). Помимо оценки клинической ситуации при дефектах нижней челюсти, степени распространения опухолевого процесса и контрольного исследования, данный метод позволял моделировать объём резекции или репозиции смещённых костных фрагментов нижней челюсти, а так же адаптировать до операции нижнечелюстной имплантат по форме и размерам существующего или предполагаемого дефекта челюсти (Рис.1).
Операцию выполняли под общей комбинированной анестезией с использованием внутриротового доступа, за исключением клинических случаев у больных с постоперационными дефектами нижней челюсти, возникших после удаления злокачественных новообразований челюсти с применением курса комбинированного лечения, включающего лучевую или химиотерапию. При новообразованиях нижней челюсти применяли метод фрагментарной резекции с нарушением непрерывности челюсти и последующей пластикой дефекта свободным костным аутотрансплантатом из гребня подвздошной кости или малоберцовой кости. При дефектах нижней челюсти на первом этапе операции проводилась репозиция костных фрагментов, затем пластика дефекта свободным костным аутотрансплантатом, если длина дефекта превышала 2,0-2,5 см. При незначительных костных дефектах (менее 2,5 см) костную пластику не проводили, ограничиваясь наложением реконструктивного нижнечелюстного имплантата.
Фиксация костных фрагментов осуществлялась нижнечелюстными имплантатами «Synthes» (Швейцария) двух типов: стандартной реконструктивной системы «Mandible Trauma 2.4» и реконструктивной системы «UniLock» (Рис.2).
В отличие от стандартной системы внутренней фиксации, система «UniLock» обладает блокировкой винта в отверстии пластины. Это достигается наличием на поверхности головки винта и в отверстии пластины резьбы (Рис.3). Поэтому блокируемые в пластине винты и сама пластина образуют единую жесткую конструкцию. Данный вид реконструктивных нижнечелюстных имплантатов является модернизацией реконструктивной нижнечелюстной системы «THORP», снятой в настоящее время с производства из-за своей громоздкости и сложной методики установки. Фиксацию имплантата проводили с соблюдением правил остеосинтеза нижней челюсти, разработанных Международной Ассоциацией Остеосинтеза (АО/ASIF International) – «Synthes». Межчелюстную фиксацию, как правило, не осуществляли.
В послеоперационном периоде, с целью профилактики воспалительных осложнений, назначали антибактериальную, десенсибилизирующую и общеукрепляющую терапию по стандартной схеме, физиотерапевтическое лечение. При опухолях нижней челюсти физиотерапевтическое лечение не назначали. Швы в полости рта удаляли на 10-11-е сутки после операции, при наружных доступах на 6-7-е сутки.
Всего оперировано 44 больных в возрасте от 25 до 50 лет, т.е. наиболее трудоспособного возраста, из них 25 мужчин и 19 женщин (Таблица 1). В таблице 2 представлено распределение больных по нозологии и типам используемых нижнечелюстных реконструктивных имплантатов. Из данных таблицы следует, что в 19 клинических случаях больные оперированы по поводу опухолей нижней челюсти и в 25 наблюдениях по поводу постоперационных или посттравматических дефектов. При этом, у 19 больных нами применялись стандартные реконструктивные имплантаты системы «Mandible Trauma 2.4» и у 25 больных реконструктивные нижнечелюстные имплантаты системы «UniLock». При опухолях нижней челюсти в 10 наблюдениях нами установлены реконструктивные имплантаты системы «UniLock» и в 9 клинических наблюдениях стандартные реконструктивные имплантаты «Mandible Trauma 2.4». В случаях посттравматических и постоперационных дефектов нижней челюсти у 10 больных применялись стандартные имплантаты «Mandible Trauma 2.4» и у 15 больных имплантаты системы «UniLock».
Самарская областная клиническая больница им. М.И.Калинина
Самарский областной центр реконструктивной и пластической черепно-лицевой хирургии
Введение
Восстановление костных структур при различных патологических процессах является наиболее актуальной проблемой современной черепно-челюстно-лицевой хирургии [1,6,7,8]. Ведущую роль в восстановительной хирургии лицевого скелета занимают костно-пластические операции при дефектах нижней челюсти. Последствия огнестрельных ранений и оперативных вмешательств по поводу опухолей, неогнестрельных травм и их последствий, остеомиелита нижней челюсти, вызывают значительные нарушения функции нижней челюсти и обезображивание мягких тканей нижней зоны лица [1,2,6,9]. Поэтому, на протяжении последнего столетия вёлся активный поиск новых эффективных методов устранения дефектов нижней челюсти, как отечественными, так и зарубежными хирургами [1,2,11].
Следует отметить, что используемые ранее методы фиксации костных фрагментов челюсти и трансплантатов проволочным швом при устранении костных дефектов нижней челюсти, в настоящее время признаны несостоятельными, так как не обеспечивают стабильной фиксации [7,8,9,11]. Согласно данным Международной Ассоциации Остеосинтеза (АО/ASIF International) - стабильная фиксация в современном представлении теории остеосинтеза признана основополагающим условием качественного сращения перелома, способствуя сохранению функции поврежденной кости на весь период послеоперационной реабилитации [11]. Современные методы пластики нижней челюсти основаны на применении метода аутотрансплантации в сочетании с использованием металлоконструкций в виде различного рода реконструктивных нижнечелюстных имплантатов систем «Leibinger», «Synthes», «Howmedica» и «Stryker» в качестве фиксирующих элементов. Применение данных конструкций позволяет достичь стабильной фиксации костных фрагментов по краям дефекта и костного трансплантата, сохраняя при этом активную функциональную нагрузку нижней челюсти. Клинически и экспериментально доказано, что соблюдение стабильной фиксации фрагментов нижней челюсти при устранении дефектов способствует активной перестройке костного аутотрансплантата в послеоперационном периоде и сокращает сроки его реваскуляризации [8,11]. Все последующие разработки в области реконструктивной хирургии нижней челюсти ведутся в направлении улучшения способов стабильной фиксации костных фрагментов, результатом которых явилась внедрение в клиническую практику реконструктивной системы для нижней челюсти «UniLock» производства «Synthes» (Швейцария).
Цель данного исследования заключалась в проведении сравнительного анализа результатов пластики дефектов нижней челюсти с использованием стандартной реконструктивной нижнечелюстной системы и реконструктивной системы «UniLock» производства «Synthes» (Швейцария).
Материалы и методы
Данное исследование основано на клинико-рентгенологическом анализе результатов лечения 44 больных с опухолями и дефектами нижней челюсти. Все больные поступали в клинику челюстно-лицевой хирургии Самарской областной клинической больницы им. М.И.Калинина в плановом порядке. Обследование больных включало стандартные методы рентгенологического исследования: ортопантомографию и рентгенографию нижней челюсти в прямой проекции по общепринятой методике с использованием аппарата «Prestilix Medical Systems 1600E», а так же компьютерную томографию лицевого скелета на спиральном компьютерном томографе «HI Spid FX/i» и «Toshiba» по 3D-программе (толщина шага компьютерного исследования 0,5-2,0 мм) с последующей визуализацией компьютерного изображения в трёхмерном пространстве. Помимо стандартных рентгенологических исследований всем больным перед операцией и в послеоперационном периоде с целью контрольного исследования производили лазерную стереолитографию лицевого черепа на установке ЛС-250/Э в лаборатории лазерной стереолитографии ИПЛИТ РАН (г.Шатура). Помимо оценки клинической ситуации при дефектах нижней челюсти, степени распространения опухолевого процесса и контрольного исследования, данный метод позволял моделировать объём резекции или репозиции смещённых костных фрагментов нижней челюсти, а так же адаптировать до операции нижнечелюстной имплантат по форме и размерам существующего или предполагаемого дефекта челюсти (Рис.1).
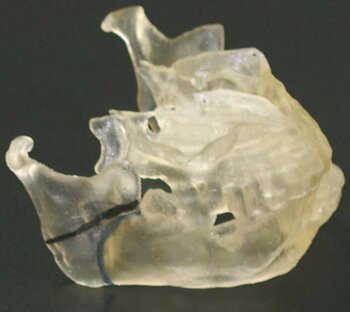 а |
 б |
| Рис.1. Лазерная стереолитография при планировании операции пластики дефекта нижней челюсти: а) планирование объёма резекции нижней челюсти; б) моделирование реконструктивного имплантата |
|
Операцию выполняли под общей комбинированной анестезией с использованием внутриротового доступа, за исключением клинических случаев у больных с постоперационными дефектами нижней челюсти, возникших после удаления злокачественных новообразований челюсти с применением курса комбинированного лечения, включающего лучевую или химиотерапию. При новообразованиях нижней челюсти применяли метод фрагментарной резекции с нарушением непрерывности челюсти и последующей пластикой дефекта свободным костным аутотрансплантатом из гребня подвздошной кости или малоберцовой кости. При дефектах нижней челюсти на первом этапе операции проводилась репозиция костных фрагментов, затем пластика дефекта свободным костным аутотрансплантатом, если длина дефекта превышала 2,0-2,5 см. При незначительных костных дефектах (менее 2,5 см) костную пластику не проводили, ограничиваясь наложением реконструктивного нижнечелюстного имплантата.
Фиксация костных фрагментов осуществлялась нижнечелюстными имплантатами «Synthes» (Швейцария) двух типов: стандартной реконструктивной системы «Mandible Trauma 2.4» и реконструктивной системы «UniLock» (Рис.2).
а) 
б) 
Рис.2. Виды реконструктивных нижнечелюстных имплантатов:
а) стандартная система «Mandible Trauma 2.4»;
б) реконструктивная система «UniLock»
В отличие от стандартной системы внутренней фиксации, система «UniLock» обладает блокировкой винта в отверстии пластины. Это достигается наличием на поверхности головки винта и в отверстии пластины резьбы (Рис.3). Поэтому блокируемые в пластине винты и сама пластина образуют единую жесткую конструкцию. Данный вид реконструктивных нижнечелюстных имплантатов является модернизацией реконструктивной нижнечелюстной системы «THORP», снятой в настоящее время с производства из-за своей громоздкости и сложной методики установки. Фиксацию имплантата проводили с соблюдением правил остеосинтеза нижней челюсти, разработанных Международной Ассоциацией Остеосинтеза (АО/ASIF International) – «Synthes». Межчелюстную фиксацию, как правило, не осуществляли.
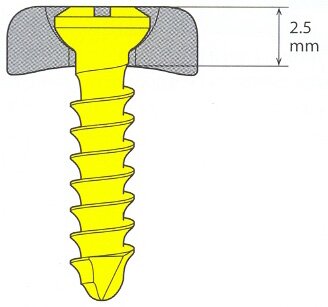 а |
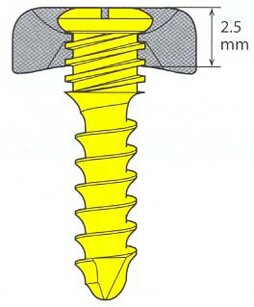 б |
| Рис.3. Схема фиксации винта в пластинах различных систем: а) в пластине системы «Mandible Trauma 2.4»; б) в пластине системы «UniLock» |
|
В послеоперационном периоде, с целью профилактики воспалительных осложнений, назначали антибактериальную, десенсибилизирующую и общеукрепляющую терапию по стандартной схеме, физиотерапевтическое лечение. При опухолях нижней челюсти физиотерапевтическое лечение не назначали. Швы в полости рта удаляли на 10-11-е сутки после операции, при наружных доступах на 6-7-е сутки.
Всего оперировано 44 больных в возрасте от 25 до 50 лет, т.е. наиболее трудоспособного возраста, из них 25 мужчин и 19 женщин (Таблица 1). В таблице 2 представлено распределение больных по нозологии и типам используемых нижнечелюстных реконструктивных имплантатов. Из данных таблицы следует, что в 19 клинических случаях больные оперированы по поводу опухолей нижней челюсти и в 25 наблюдениях по поводу постоперационных или посттравматических дефектов. При этом, у 19 больных нами применялись стандартные реконструктивные имплантаты системы «Mandible Trauma 2.4» и у 25 больных реконструктивные нижнечелюстные имплантаты системы «UniLock». При опухолях нижней челюсти в 10 наблюдениях нами установлены реконструктивные имплантаты системы «UniLock» и в 9 клинических наблюдениях стандартные реконструктивные имплантаты «Mandible Trauma 2.4». В случаях посттравматических и постоперационных дефектов нижней челюсти у 10 больных применялись стандартные имплантаты «Mandible Trauma 2.4» и у 15 больных имплантаты системы «UniLock».
Таблица 1
Распределение больных по полу и нозологии
| Пол | Количество наблюдений | Опухоли нижней челюсти | Дефекты нижней челюсти |
|---|---|---|---|
| Мужчины | 25 | 8 | 17 |
| Женщины | 19 | 11 | 8 |
| Всего: | 44 | 19 | 25 |
Таблица 2
Распределение больных по типу используемых имплантатов
| Тип имплантатов | Количество наблюдений | Опухоли нижней челюсти | Дефекты нижней челюсти |
|---|---|---|---|
| Стандартный реконструктивный «Mandible Trauma 2.4» | 19 | 9 | 10 |
| Реконструктивный «UniLock» | 25 | 10 | 15 |
| Всего: | 44 | 19 | 25 |
В 3 клинических случаях у больных с дефектами нижней челюсти протяжённость дефекта не превышала 2,5 см и костная аутотрансплантация не применялась. В остальных случаях в качестве пластического материала использовали свободный костный аутотрансплантат из гребня подвздошной кости или малоберцовой кости (41 больной). В таблице 3 представлена частота используемых видов аутотрансплантатов при опухолях и дефектах нижней челюсти. При опухолях нижней челюсти (19 больных) в 10 клинических случаях в качестве аутотрансплантата использовался гребень подвздошной кости и у 9 больных малоберцовая кость. При устранении посттравматических и постоперационных дефектов челюсти в 11 клинических случаях применялся аутотрансплантат из гребня подвздошной кости и у 11 больных из малоберцовой кости.
Таблица 3
Виды свободных костных аутотрансплантатов, используемых при пластике нижней челюсти
| Вид аутотрансплантата | Количество наблюдений | Опухоли нижней челюсти | Дефекты нижней челюсти |
|---|---|---|---|
| Гребень подвздошной кости | 21 | 10 | 11 |
| Малоберцовая кость | 20 | 9 | 11 |
| Всего: | 41 | 19 | 22 |
Количество и виды осложнений, возникших при пластике дефектов нижней челюсти во время операции и в послеоперационном периоде (через 4-6 месяцев), представлены в таблице 4.
Таблица 4
Количество и виды осложнений, возникших при пластике дефектов нижней челюсти
| Виды осложнений | Количество наблюдений | Тип нижнечелюстных имплантатов | |
|---|---|---|---|
| Стандартный реконструктивный «Mandible Trauma 2.4» | Реконструктивный «UniLock» | ||
| Перелом имплантата | 2 | 2 | 0 |
| Потеря первичной репозиции | 2 | 2 | 0 |
| Потеря вторичной репозиции | 1 | 1 | 0 |
| Нестабильность и отторжение трансплантата | 3 | 2 | 1 |
| Всего: | 8 | 7 | 1 |
Все оперированные больные находились на диспансерном наблюдении. Контрольные осмотры, включающие клинико-рентгенологическое обследование, проводились всем оперированным больным 1 раз в 6 месяцев в течение 2-х лет.
Результаты исследования и их обсуждение
В период послеоперационного наблюдения ни один из пациентов не предъявлял жалоб на внешний вид лица в целом. В течение первых 2-х месяцев после оперативного вмешательства большинство больных отмечали дискомфорт в области височно-нижнечелюстного сустава на стороне оперативного вмешательства при активной жевательной нагрузке на челюсть, особенно после устранения посттравматических и постоперационных дефектов. Ограничение амплитуды жевательных движений нижней челюсти сохранялось, как правило, в течение первого месяца после операции и не требовало активного использования методов лечебной гимнастики (механотерапии), за исключением клинических случаев, когда пластика дефектов осуществлялась в поздние сроки после их формирования (6 месяцев и более). При объективном осмотре больных не было выявлено скелетной деформации нижней зоны лица, кроме 4-х клинических случаев, когда нестабильность и последующее отторжение трансплантата привело к повторному оперативному вмешательству с заменой реконструктивной конструкции и 2-х клинических случаев перелома имплантата.
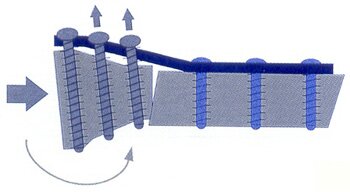
Большинство осложнений, возникших во время операции и в послеоперационном периоде, было связано с конструктивными особенностями применяемых реконструктивных имплантатов. При использовании стандартной системы «Mandible Trauma 2.4» тянущая сила F1, происходящая от затягивания винтов, прижимает пластину к кости (F2). Образующаяся при этом сила трения F3 между пластиной и костью приводит к стабильной фиксации пластины. Для обеспечения абсолютной стабильности устойчивость к трению должна быть больше, чем сила F4, воздействующая на конструкцию в ходе реабилитации (Рис.4,а). Поскольку целью внутренней фиксации является анатомическая реконструкция, пластина должна быть точно смоделирована по форме кости (Рис.4,б). Это идеальная клиническая ситуация для обеспечения стабильной фиксации костных фрагментов при использовании данной системы. Однако, этого не всегда возможно достигнуть на практике, особенно при использовании внутриротовых доступов. Так, при неадекватном моделировании имплантата возникает потеря первичной репозиции вследствие эффекта вырывания винта, фиксированного в пластине (Рис.4,в) или потеря вторичной репозиции вследствие расшатывания под воздействием нагрузки (Рис.4,г). Если винты не блокированы в отверстиях пластины, они не могут противодействовать прилагаемым силам нагрузки и будут расшатываться или вытягиваться из отверстий пластины в аксиальном направлении. Помимо этого, костная ткань под пластиной подвергается сильной компрессии, что уменьшает или разрушает её кровоснабжение (Рис.4,д). Данный фактор особенно важен при пластике дефектов, так как может привести к снижению темпов васкуляризации трансплантата. Таким образом, применение данного вида имплантатов при устранении дефектов нижней челюсти сопряжено с определёнными техническими трудностями, которые могут существенно повлиять на результат лечения.
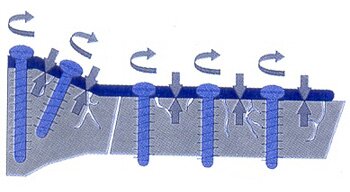
Как мы уже говорили, в отличие от стандартной внутренней фиксации, головка винта в реконструктивной системе «UniLock» блокируется в пластине. Блокирование винтов в пластине исключает дальнейшее затягивание винта. Поэтому кость не притягивается к пластине и костные фрагменты могут быть надёжно фиксированы в том положении, в котором они находятся на момент блокирования. Благодаря отсутствию эффекта притягивания кости к пластине обеспечивается сохранение первичной репозиции в момент операции, особенно в случае недостаточно смоделированного имплантата, что существенно отличает данную систему от стандартной и облегчает методику установки имплантата. Кроме этого, блокируемые в имплантате винты противодействуют силам нагрузки F в пределах своих механических характеристик и обеспечивают перенос сил нагрузки через имплантат. Риск потери вторичной репозиции при этом минимален (Рис.4,е). Это особенно важно при дефектах челюсти. Так как блокирование винтов не создаёт компрессии между пластиной и костью, периостальный слой и кость подвергаются меньшей травматизации, и сохраняется кровоснабжение костных фрагментов, способствуя так же нормализации васкуляризации костного трансплантата (Рис.4,ж). Очень важным моментом при фиксации данного вида имплантатов являлось направление введения блокируемых винтов. Блокируемые винты необходимо вводить строго по центру отверстия и перпендикулярно поверхности кости (Рис.5,а), в противном случае винт может не получить необходимой фиксации в имплантате (Рис.5,б). Таким образом, система реконструктивных нижнечелюстных имплантатов «UniLock» полностью исключает потерю первичной репозиции во время операции и минимизирует возникновение потери вторичной репозиции в послеоперационном периоде.
Данные таблицы 4 подтверждают вышесказанное. При использовании стандартной системы имплантатов «Mandible Trauma 2.4» в 2 клинических случаях во время операции отмечалась потеря первичной репозиции костных фрагментов и трансплантата, у 1 больного в послеоперационном периоде через 4 месяца возникла потеря вторичной репозиции. В последующем это привело к нестабильности фиксирующей конструкции и отторжению трансплантата. Кроме этого, у 2 больных вследствие излишней компрессии трансплантата возникла его нестабильность и отторжение в последующем. Таким образом, конструктивные особенности данной системы в 26,3% случаев (5 больных) вызвали необходимость повторного оперативного вмешательства в связи с отторжением трансплантата. В то же время при использовании реконструктивной системы «UniLock» только в 1 клиническом случае у больного с дефектом нижней челюсти после удаления злокачественного новообразования возникла нестабильность и последующее отторжение трансплантата (Рис.6), что составило 4% от общего количества оперированных больных с использованием данной системы имплантатов. Однако, данное осложнение было вызвано не особенностями конструкции имплантата и фиксирующих винтов, а неправильно выбранной тактикой реконструкции с использованием свободного костного аутотрансплантата.
Следует отметить, что у 2 больных при использовании стандартной системы имплантатов без костной пластики, когда величина костного дефекта не превышала 2,5 см, через 6 месяцев после операции возник перелом имплантата с последующим смещением фрагментов нижней челюсти (Рис.7). На наш взгляд, общепринятое в настоящее время мнение о необязательности костной пластики при дефектах челюсти протяжённостью менее 2,0-2,5 см, несостоятельно, так как реконструктивный имплантат в данном случае, обеспечивает лишь стабильную фиксацию костных фрагментов по краям дефекта, создавая наиболее благоприятные условия для восстановления кости на участке дефекта. Клинические исследования многих авторов указывают на длительность времени восстановления костной ткани на участке дефекта протяженностью до 2,0 см, даже если надкостница сохранена [8,11]. В подобных клинических ситуациях процесс образования кости может длиться 1 год и более. В течение этого времени реконструктивный имплантат будет испытывать значительную перегрузку, которая может привести к его перелому. Поэтому мы рекомендуем во всех клинических случаях, независимо от протяжённости дефекта, комбинировать метод имплантации с костной пластикой дефекта.
В качестве примера возникновения нестабильности реконструктивной конструкции и трансплантата приводим следующий клинический случай:
Больная А., 33 лет, поступила в клинику с диагнозом: рецидив остеобластокластомы тела нижней челюсти слева. После предварительного клинико-рентгенологического обследования определён план лечения, который включал фрагментарную резекцию тела нижней челюсти слева с одномоментной реконструкцией нижней челюсти титановым имплантатом в комбинации с аутотрансплантацией и дентальной имплантацией в проекции дефекта.
Операция выполнена в плановом порядке под общей анестезией внутриротовым доступом с установкой нижнечелюстного стандартного имплантата «Mandible Trauma 2.4» и костного аутотрансплантата из гребня подвздошной кости длиной 3,5 см. На завершающем этапе операции в трансплантат установлены дентальные имплантаты системы «IMZ®-TwinPlus Kinetic-Line» диаметром 3,3 mm и длиной 13,0 mm (Рис.8). Послеоперационный период проходил без осложнений, больная выписана на амбулаторное наблюдение через 12 суток после операции. Однако, через 4 месяца больная повторно обратилась в клинику с жалобами на нарушение прикуса, боли при жевании и свищ в полости рта с гнойным отделяемым. При рентгенологическом обследовании выявлено резорбция костного аутотрансплантата и нестабильность дентальных имплантатов. В плановом порядке выполнена секвестрэктомия в области трансплантата. При ревизии раны обнаружена нестабильность нижнечелюстного имплантата в медиальном отделе и резорбция аутотрансплантата по верхнему краю с секвестрацией. Было произведено удаление секвестрировавшегося участка трансплантата вместе с дентальными имплантатами. В медиальном отделе произведена замена фиксирующих винтов на ургентные (большего диаметра) с предварительным удалением грануляций из внутрикостных каналов после удаления фиксирующих винтов. Костная полость, образовавшаяся в трансплантате после секвестрэктомии, заполнена синтетическим материалом «Chronos» в виде гранул d=1,5-2,0 mm. Послеоперационный период протекал без осложнений, швы удалены на 10-е сутки после операции. Через 4 месяца после операции больной проведено ортопедическое лечение с изготовлением съёмного бюгельного протеза на нижнюю челюсть.
Таким образом, в представленном клиническом случае нестабильность трансплантата была вызвана потерей вторичной стабильности нижнечелюстного имплантата в медиальном отделе и излишней компрессией между костью и имплантатом, что привело к перегрузке трансплантата и его нестабильности с последующей резорбцией.
При использовании реконструктивной системы «UniLock» подобных осложнений не отмечалось. В качестве иллюстрации использования данной системы приводим следующий клинический случай:
Больной С., 42 лет, поступил в клинику в плановом порядке с диагнозом: постоперационный субтотальный дефект нижней челюсти во фронтальном отделе. План лечения включал репозицию фрагментов нижней челюсти с фиксацией реконструктивным имплантатом системы «UniLock» и пластикой дефекта костным аутотрансплантатом из малоберцовой кости в комбинации с дентальной имплантацией.
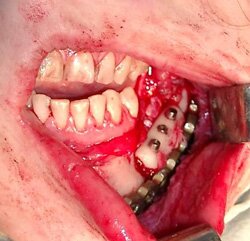
Операция выполнена в плановом порядке под общей анестезией внутриротовым доступом (Рис.9). После скелетирования и репозиции фрагментов нижней челюсти произведена оценка истинного размера костного дефекта. В данном клиническом случае припасовку и моделирование нижнечелюстного имплантата осуществляли интраоперационно по шаблону. Смоделированный нижнечелюстной имплантат системы «UniLock» фиксирован блокирующими винтами с последующей пластикой костного дефекта костным аутотрансплантатом из малоберцовой кости. На завершающем этапе операции выполнена дентальная имплантация в трансплантат с использованием системы «IMZ®-TwinPlus Kinetic-Line» диаметром 3,3-4,0 mm и длиной 13,0 mm.
Послеоперационный период протекал без осложнений, швы в полости рта удалены на 10-е сутки после операции. Больной выписан на амбулаторное лечение через 12 суток после операции. Через 4 месяца выполнено рациональное протезирование с изготовлением условносъёмного нижнечелюстного протеза.
Таким образом, при использовании стандартной системы «Mandible Trauma 2.4» даже с применением метода лазерной стереолитографии, позволяющей максимально точно произвести моделирование нижнечелюстного имплантата, риск возникновения потери первичной или вторичной репозиции остаётся достаточно высоким. Помимо этого, конструктивные особенности данной системы не исключают возникновение излишней компрессии между костью и имплантатом, что может привести в дальнейшем к нестабильности трансплантата. В связи с этим, учитывая конструктивные особенности реконструктивной системы «UniLock» и данные проведённого исследования, можно утверждать о предпочтительности использования данной системы при устранении дефектов нижней челюсти.
Выводы
На основании вышеизложенного, можно сделать следующие выводы:
Учитывая результаты проведённого исследования, реконструктивная нижнечелюстная система «UniLock» производства «Synthes» (Швейцария) может быть рекомендована для широкого применения в практическую деятельность отделений челюстно-лицевой хирургии.
Автор: П.Н.Митрошенков
Литература
1. Безруков В.М., Робустова Т.Г. Руководство по хирургической стоматологии и челюстно-лицевой хирургии., т.2. - М.: Медицина., 2000. - 487 с.;
2. Бернадский Ю.И. Травматология и восстановительная хирургия черепно-челюстно-лицевой области. - 3-е изд., перераб. и доп., - М.: Медицинская литература. 1999. - 456 с.;
3. Плотников Н.А., Сысолятин П.Г., Безруков В.М. Современные проблемы конструктивно-реконструктивной хирургии челюстно-лицевой области // Конструктивные и реконструктивные костно-пластические операции в челюстно-лицевой области. - Москва. 1985. - с.7-10;
4. Плотников Н.А. Костная пластика нижней челюсти., М.: Медицина., 1979., 270 с.;
5. Шалумов А.-С.З., Люшанов М.А., Бажанов Н.Н., Тер-Асатуров Г.П., Филимонов Г.П. Способ изготовления трансплантата для устранения дефектов и деформаций опорных тканей лица // Стоматология. - 1998. - №5 - с.26-29.;
6. Швырков М.Б., Афанасьев В.В., Стародубцев В.С. Неогнестрельные переломы челюстей. – М.: Медицина. – 1999г. – 335 с.;
7. Bell W. Modern practice in orthognathic and reconstructive surgery. - 1992. - 2110 p.;
8. Bernd Spiess. Internal fixation of the mandible. – Springer-Verlag.- 1989-p.375;
9. Evans B.T., Lang D., Neil-Dwyer G. Craniofacial access osteotomies – 1994 – p. 98;
10. Hammer B. Orbital Fractures: diagnosis, operative treatment, secondary corrections. - Hogrefe & Huber Publishers. - 1995. - 100 p.;
11. Prein J. Manual of Internal Fixation in the Cranio-Facial Skeleton. - Springer. - 1999. - 227 p.;
12. Schmelreisen R., Schliephake. Interdisciplinary microvascular reconstruction of maxillary, midfacial and skull base defects // Journal of Cranio-Maxillofacial Surgery. - 1998. -Vol. 26 - p.1-10.
Результаты исследования и их обсуждение
В период послеоперационного наблюдения ни один из пациентов не предъявлял жалоб на внешний вид лица в целом. В течение первых 2-х месяцев после оперативного вмешательства большинство больных отмечали дискомфорт в области височно-нижнечелюстного сустава на стороне оперативного вмешательства при активной жевательной нагрузке на челюсть, особенно после устранения посттравматических и постоперационных дефектов. Ограничение амплитуды жевательных движений нижней челюсти сохранялось, как правило, в течение первого месяца после операции и не требовало активного использования методов лечебной гимнастики (механотерапии), за исключением клинических случаев, когда пластика дефектов осуществлялась в поздние сроки после их формирования (6 месяцев и более). При объективном осмотре больных не было выявлено скелетной деформации нижней зоны лица, кроме 4-х клинических случаев, когда нестабильность и последующее отторжение трансплантата привело к повторному оперативному вмешательству с заменой реконструктивной конструкции и 2-х клинических случаев перелома имплантата.
Большинство осложнений, возникших во время операции и в послеоперационном периоде, было связано с конструктивными особенностями применяемых реконструктивных имплантатов. При использовании стандартной системы «Mandible Trauma 2.4» тянущая сила F1, происходящая от затягивания винтов, прижимает пластину к кости (F2). Образующаяся при этом сила трения F3 между пластиной и костью приводит к стабильной фиксации пластины. Для обеспечения абсолютной стабильности устойчивость к трению должна быть больше, чем сила F4, воздействующая на конструкцию в ходе реабилитации (Рис.4,а). Поскольку целью внутренней фиксации является анатомическая реконструкция, пластина должна быть точно смоделирована по форме кости (Рис.4,б). Это идеальная клиническая ситуация для обеспечения стабильной фиксации костных фрагментов при использовании данной системы. Однако, этого не всегда возможно достигнуть на практике, особенно при использовании внутриротовых доступов. Так, при неадекватном моделировании имплантата возникает потеря первичной репозиции вследствие эффекта вырывания винта, фиксированного в пластине (Рис.4,в) или потеря вторичной репозиции вследствие расшатывания под воздействием нагрузки (Рис.4,г). Если винты не блокированы в отверстиях пластины, они не могут противодействовать прилагаемым силам нагрузки и будут расшатываться или вытягиваться из отверстий пластины в аксиальном направлении. Помимо этого, костная ткань под пластиной подвергается сильной компрессии, что уменьшает или разрушает её кровоснабжение (Рис.4,д). Данный фактор особенно важен при пластике дефектов, так как может привести к снижению темпов васкуляризации трансплантата. Таким образом, применение данного вида имплантатов при устранении дефектов нижней челюсти сопряжено с определёнными техническими трудностями, которые могут существенно повлиять на результат лечения.
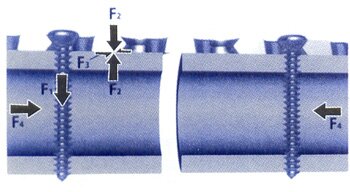 а |
 б |
 в |
 г |
 д |
 е |
 |
Рис.4. Схема распределения силовых взаимоотношений в системе кость-имплантат при использовании стандартной реконструктивной системы «Mandible Trauma 2.4» и системы «UniLock»: а) формирование абсолютной стабильности; б) анатомическое моделирование пластины; в) формирование первичной потери репозиции; г) формирование потери вторичной репозиции; д) компрессия кости под пластиной; е) стабильность под нагрузкой; ж) разгрузка кости под пластиной |
|
Как мы уже говорили, в отличие от стандартной внутренней фиксации, головка винта в реконструктивной системе «UniLock» блокируется в пластине. Блокирование винтов в пластине исключает дальнейшее затягивание винта. Поэтому кость не притягивается к пластине и костные фрагменты могут быть надёжно фиксированы в том положении, в котором они находятся на момент блокирования. Благодаря отсутствию эффекта притягивания кости к пластине обеспечивается сохранение первичной репозиции в момент операции, особенно в случае недостаточно смоделированного имплантата, что существенно отличает данную систему от стандартной и облегчает методику установки имплантата. Кроме этого, блокируемые в имплантате винты противодействуют силам нагрузки F в пределах своих механических характеристик и обеспечивают перенос сил нагрузки через имплантат. Риск потери вторичной репозиции при этом минимален (Рис.4,е). Это особенно важно при дефектах челюсти. Так как блокирование винтов не создаёт компрессии между пластиной и костью, периостальный слой и кость подвергаются меньшей травматизации, и сохраняется кровоснабжение костных фрагментов, способствуя так же нормализации васкуляризации костного трансплантата (Рис.4,ж). Очень важным моментом при фиксации данного вида имплантатов являлось направление введения блокируемых винтов. Блокируемые винты необходимо вводить строго по центру отверстия и перпендикулярно поверхности кости (Рис.5,а), в противном случае винт может не получить необходимой фиксации в имплантате (Рис.5,б). Таким образом, система реконструктивных нижнечелюстных имплантатов «UniLock» полностью исключает потерю первичной репозиции во время операции и минимизирует возникновение потери вторичной репозиции в послеоперационном периоде.

Рис.5. Правильное введение блокируемых винтов
Данные таблицы 4 подтверждают вышесказанное. При использовании стандартной системы имплантатов «Mandible Trauma 2.4» в 2 клинических случаях во время операции отмечалась потеря первичной репозиции костных фрагментов и трансплантата, у 1 больного в послеоперационном периоде через 4 месяца возникла потеря вторичной репозиции. В последующем это привело к нестабильности фиксирующей конструкции и отторжению трансплантата. Кроме этого, у 2 больных вследствие излишней компрессии трансплантата возникла его нестабильность и отторжение в последующем. Таким образом, конструктивные особенности данной системы в 26,3% случаев (5 больных) вызвали необходимость повторного оперативного вмешательства в связи с отторжением трансплантата. В то же время при использовании реконструктивной системы «UniLock» только в 1 клиническом случае у больного с дефектом нижней челюсти после удаления злокачественного новообразования возникла нестабильность и последующее отторжение трансплантата (Рис.6), что составило 4% от общего количества оперированных больных с использованием данной системы имплантатов. Однако, данное осложнение было вызвано не особенностями конструкции имплантата и фиксирующих винтов, а неправильно выбранной тактикой реконструкции с использованием свободного костного аутотрансплантата.
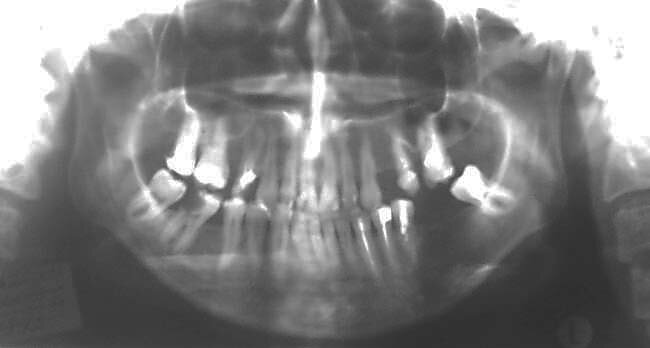
Следует отметить, что у 2 больных при использовании стандартной системы имплантатов без костной пластики, когда величина костного дефекта не превышала 2,5 см, через 6 месяцев после операции возник перелом имплантата с последующим смещением фрагментов нижней челюсти (Рис.7). На наш взгляд, общепринятое в настоящее время мнение о необязательности костной пластики при дефектах челюсти протяжённостью менее 2,0-2,5 см, несостоятельно, так как реконструктивный имплантат в данном случае, обеспечивает лишь стабильную фиксацию костных фрагментов по краям дефекта, создавая наиболее благоприятные условия для восстановления кости на участке дефекта. Клинические исследования многих авторов указывают на длительность времени восстановления костной ткани на участке дефекта протяженностью до 2,0 см, даже если надкостница сохранена [8,11]. В подобных клинических ситуациях процесс образования кости может длиться 1 год и более. В течение этого времени реконструктивный имплантат будет испытывать значительную перегрузку, которая может привести к его перелому. Поэтому мы рекомендуем во всех клинических случаях, независимо от протяжённости дефекта, комбинировать метод имплантации с костной пластикой дефекта.
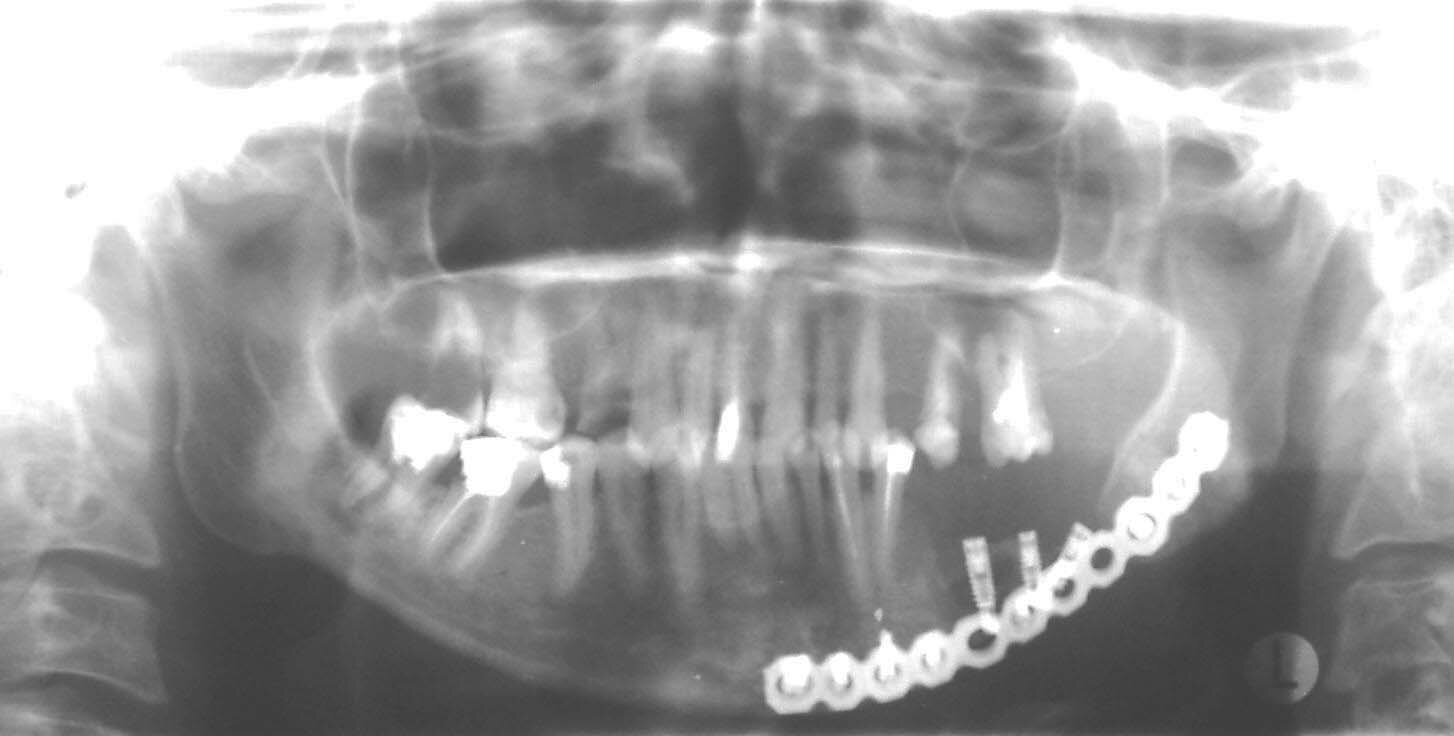
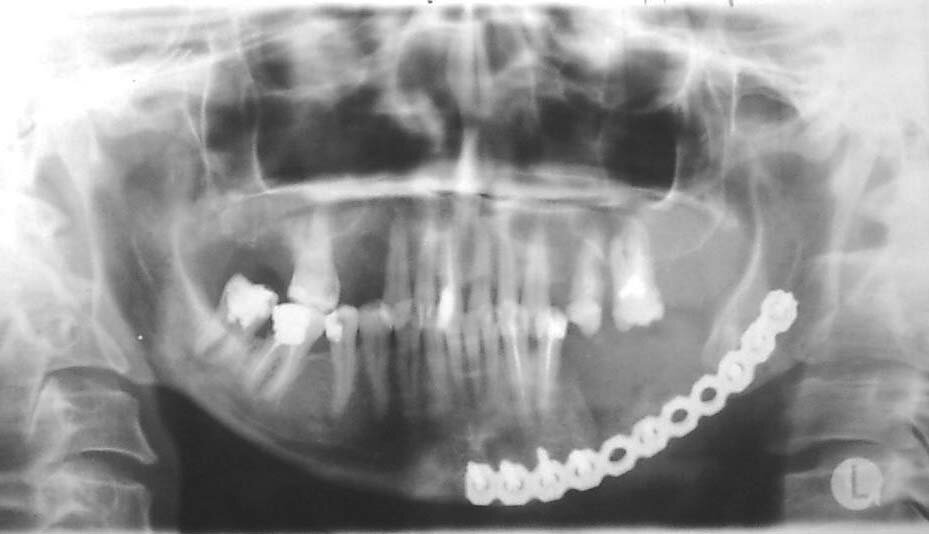
 а |
 б |
| Рис.7. Клинический пример перелома реконструктивного имплантата: а) ортопантомограмма больной с переломом имплантата; б) вид сломанного имплантата в ране |
|
В качестве примера возникновения нестабильности реконструктивной конструкции и трансплантата приводим следующий клинический случай:
Больная А., 33 лет, поступила в клинику с диагнозом: рецидив остеобластокластомы тела нижней челюсти слева. После предварительного клинико-рентгенологического обследования определён план лечения, который включал фрагментарную резекцию тела нижней челюсти слева с одномоментной реконструкцией нижней челюсти титановым имплантатом в комбинации с аутотрансплантацией и дентальной имплантацией в проекции дефекта.
Операция выполнена в плановом порядке под общей анестезией внутриротовым доступом с установкой нижнечелюстного стандартного имплантата «Mandible Trauma 2.4» и костного аутотрансплантата из гребня подвздошной кости длиной 3,5 см. На завершающем этапе операции в трансплантат установлены дентальные имплантаты системы «IMZ®-TwinPlus Kinetic-Line» диаметром 3,3 mm и длиной 13,0 mm (Рис.8). Послеоперационный период проходил без осложнений, больная выписана на амбулаторное наблюдение через 12 суток после операции. Однако, через 4 месяца больная повторно обратилась в клинику с жалобами на нарушение прикуса, боли при жевании и свищ в полости рта с гнойным отделяемым. При рентгенологическом обследовании выявлено резорбция костного аутотрансплантата и нестабильность дентальных имплантатов. В плановом порядке выполнена секвестрэктомия в области трансплантата. При ревизии раны обнаружена нестабильность нижнечелюстного имплантата в медиальном отделе и резорбция аутотрансплантата по верхнему краю с секвестрацией. Было произведено удаление секвестрировавшегося участка трансплантата вместе с дентальными имплантатами. В медиальном отделе произведена замена фиксирующих винтов на ургентные (большего диаметра) с предварительным удалением грануляций из внутрикостных каналов после удаления фиксирующих винтов. Костная полость, образовавшаяся в трансплантате после секвестрэктомии, заполнена синтетическим материалом «Chronos» в виде гранул d=1,5-2,0 mm. Послеоперационный период протекал без осложнений, швы удалены на 10-е сутки после операции. Через 4 месяца после операции больной проведено ортопедическое лечение с изготовлением съёмного бюгельного протеза на нижнюю челюсть.
 а |
||
 б |
 в |
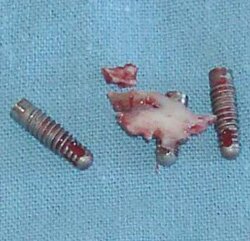 д |
 г |
||
 е |
||
| Рис.8. Клинический пример пластики дефекта нижней челюсти у больной А. с рецидивом остеобластокластомы тела нижней челюсти: а) ортопантомограмма больной до операции; б) моделирование имплантата системы «Mandible Trauma 2.4»; в) установка дентальных имплантатов в трансплантат; г) контрольная ортопантомограмма больной через 4 месяца; д) вид удалённых секвестров и имплантатов; е) контрольная ортопантомограмма больной через 4 мес. после секвестрэктомии |
||
Таким образом, в представленном клиническом случае нестабильность трансплантата была вызвана потерей вторичной стабильности нижнечелюстного имплантата в медиальном отделе и излишней компрессией между костью и имплантатом, что привело к перегрузке трансплантата и его нестабильности с последующей резорбцией.
При использовании реконструктивной системы «UniLock» подобных осложнений не отмечалось. В качестве иллюстрации использования данной системы приводим следующий клинический случай:
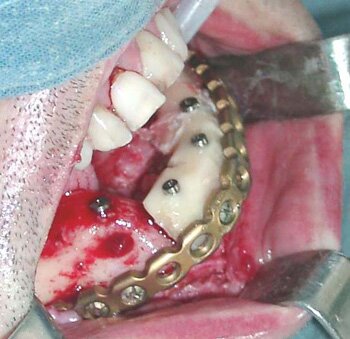
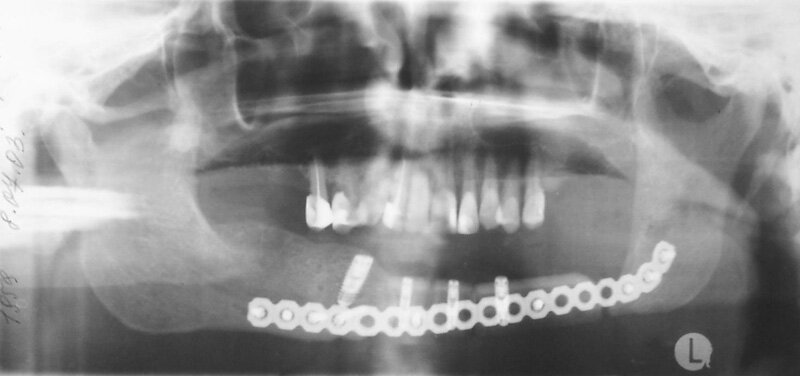
Больной С., 42 лет, поступил в клинику в плановом порядке с диагнозом: постоперационный субтотальный дефект нижней челюсти во фронтальном отделе. План лечения включал репозицию фрагментов нижней челюсти с фиксацией реконструктивным имплантатом системы «UniLock» и пластикой дефекта костным аутотрансплантатом из малоберцовой кости в комбинации с дентальной имплантацией.
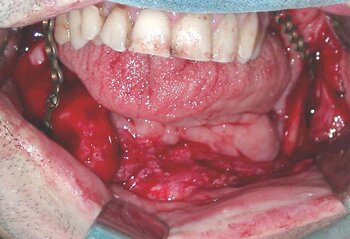
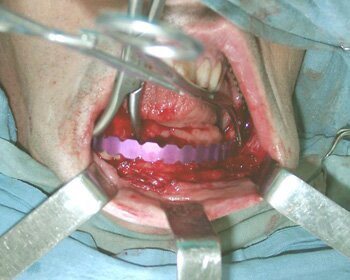
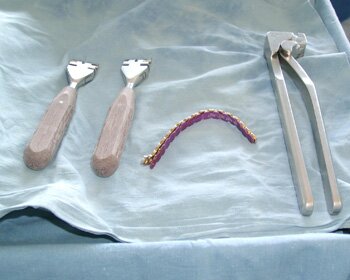
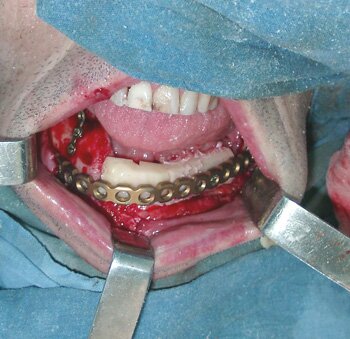
Операция выполнена в плановом порядке под общей анестезией внутриротовым доступом (Рис.9). После скелетирования и репозиции фрагментов нижней челюсти произведена оценка истинного размера костного дефекта. В данном клиническом случае припасовку и моделирование нижнечелюстного имплантата осуществляли интраоперационно по шаблону. Смоделированный нижнечелюстной имплантат системы «UniLock» фиксирован блокирующими винтами с последующей пластикой костного дефекта костным аутотрансплантатом из малоберцовой кости. На завершающем этапе операции выполнена дентальная имплантация в трансплантат с использованием системы «IMZ®-TwinPlus Kinetic-Line» диаметром 3,3-4,0 mm и длиной 13,0 mm.
Послеоперационный период протекал без осложнений, швы в полости рта удалены на 10-е сутки после операции. Больной выписан на амбулаторное лечение через 12 суток после операции. Через 4 месяца выполнено рациональное протезирование с изготовлением условносъёмного нижнечелюстного протеза.
 а |
 и |
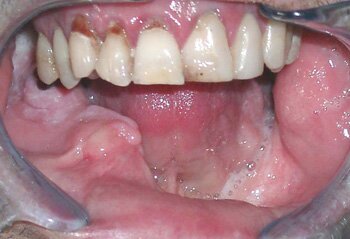 б |
 в |
 г |
 д |
 е |
 ж |
 |
|
| Рис.9. Клинический пример использования реконструктивного имплантата системы «UniLock» у больного С. с постоперационным дефектом нижней челюсти: а) внешний вид больного С. до операции; б) исходное состояние в полости рта; в) истинный размер костного дефекта; г) моделирование шаблона в полости рта; д) моделирование имплантата; е) фиксация имплантата системы «UniLock» и трансплантата; ж) установка дентальных имплантатов; з) контрольная ортопантомограмма через 4 мес. после операции; и) внешний вид больного С. через 4 мес. после операции |
|
Таким образом, при использовании стандартной системы «Mandible Trauma 2.4» даже с применением метода лазерной стереолитографии, позволяющей максимально точно произвести моделирование нижнечелюстного имплантата, риск возникновения потери первичной или вторичной репозиции остаётся достаточно высоким. Помимо этого, конструктивные особенности данной системы не исключают возникновение излишней компрессии между костью и имплантатом, что может привести в дальнейшем к нестабильности трансплантата. В связи с этим, учитывая конструктивные особенности реконструктивной системы «UniLock» и данные проведённого исследования, можно утверждать о предпочтительности использования данной системы при устранении дефектов нижней челюсти.
Выводы
На основании вышеизложенного, можно сделать следующие выводы:
- Для достижения положительного исхода лечения при устранении дефектов нижней челюсти любой локализации необходимо достижение стабильной фиксации костных фрагментов.
- С целью устранения потери первичной и вторичной репозиции костных фрагментов челюсти необходимо максимально точное моделирование нижнечелюстного имплантата по форме поверхности костных фрагментов.
- Реконструктивная нижнечелюстная система «UniLock» производства «Synthes» (Швейцария) способствует достижению стабильной фиксации костных фрагментов и исключает возникновение первичной и вторичной потери репозиции при устранении дефектов нижней челюсти любой локализации и протяжённости.
- При устранении дефектов нижней челюсти величиной менее 2,5 см костная аутотрансплантация должна быть неотъемлемым этапом реконструкции нижней челюсти.
Учитывая результаты проведённого исследования, реконструктивная нижнечелюстная система «UniLock» производства «Synthes» (Швейцария) может быть рекомендована для широкого применения в практическую деятельность отделений челюстно-лицевой хирургии.
Автор: П.Н.Митрошенков
Литература
1. Безруков В.М., Робустова Т.Г. Руководство по хирургической стоматологии и челюстно-лицевой хирургии., т.2. - М.: Медицина., 2000. - 487 с.;
2. Бернадский Ю.И. Травматология и восстановительная хирургия черепно-челюстно-лицевой области. - 3-е изд., перераб. и доп., - М.: Медицинская литература. 1999. - 456 с.;
3. Плотников Н.А., Сысолятин П.Г., Безруков В.М. Современные проблемы конструктивно-реконструктивной хирургии челюстно-лицевой области // Конструктивные и реконструктивные костно-пластические операции в челюстно-лицевой области. - Москва. 1985. - с.7-10;
4. Плотников Н.А. Костная пластика нижней челюсти., М.: Медицина., 1979., 270 с.;
5. Шалумов А.-С.З., Люшанов М.А., Бажанов Н.Н., Тер-Асатуров Г.П., Филимонов Г.П. Способ изготовления трансплантата для устранения дефектов и деформаций опорных тканей лица // Стоматология. - 1998. - №5 - с.26-29.;
6. Швырков М.Б., Афанасьев В.В., Стародубцев В.С. Неогнестрельные переломы челюстей. – М.: Медицина. – 1999г. – 335 с.;
7. Bell W. Modern practice in orthognathic and reconstructive surgery. - 1992. - 2110 p.;
8. Bernd Spiess. Internal fixation of the mandible. – Springer-Verlag.- 1989-p.375;
9. Evans B.T., Lang D., Neil-Dwyer G. Craniofacial access osteotomies – 1994 – p. 98;
10. Hammer B. Orbital Fractures: diagnosis, operative treatment, secondary corrections. - Hogrefe & Huber Publishers. - 1995. - 100 p.;
11. Prein J. Manual of Internal Fixation in the Cranio-Facial Skeleton. - Springer. - 1999. - 227 p.;
12. Schmelreisen R., Schliephake. Interdisciplinary microvascular reconstruction of maxillary, midfacial and skull base defects // Journal of Cranio-Maxillofacial Surgery. - 1998. -Vol. 26 - p.1-10.
раиса 06.04.12, 04:24
как попасть к вам на аперацию девочке 14 лет
Комментировать:
Похожие статьи:
Пластика дефектов нижней челюсти с использованием реконструктивных имплантатов системы «UniLock»
Категории: Имплантология, Челюстно-лицевая хирургия и стоматология,
П.Н.Митрошенков Самарская областная клиническая больница им. М.И.Калинина Самарский областной центр реконструктивной и пластической черепно-лицевой хирургии Введение Восстановление костных структур..
Применение цифровой объемной томографии для оценки результатов операции синус-лифтинг
Категории: Имплантология,
Реабилитация пациентов, страдающих полным или частичным отсутствием зубов, с применением дентальных имплантатов широко распространена в стоматологической практике. Однако при длительном отсутствии зубов и..
Направления и перспективы роста эффективности в работе стоматологической службы газовой отрасли
Категории: Челюстно-лицевая хирургия и стоматология,
Наиболее предпочтительным вариантом совершенствования стоматологической службы ОАО “Газпром” с точки зрения эффективности, в частности по соотношению скорости реализации, затратности исполнения и полноте..
Компьютерные реставрационные технологии в стоматологической практике: реальность и перспективы
Категории: Челюстно-лицевая хирургия и стоматология,
Сегодня можно со стопроцентной уверенностью констатировать, что компьютерные информационные технологии прочно вошли в нашу повседневную жизнь. Процессы построения концепции и изготовления, руководимые..

