Учебные материалы
Конектбиофарм
Работа
Компании
Реклама от Google
Экзостозная дисплазия зон роста костей
Категории: Костная патология, Дисплазии и опухоли костей,
Костно-хрящевые экзостозы — системное врожденное, наследственное заболевание. Наружный хондроматоз костей по А.В. Русакову, ecchondrosis ossificans no R. Virchow, остеохондрома, экзостозная хондродисплазия (М.В. Волков) — особая форма дисплазии зон роста костей. Заболевание известно с глубокой древности, поскольку в выраженных случаях деформации видны и хорошо определяются ощупыванием. Как указывал А.В. Русаков (1959), «хрящевые экзостозы — это не просто опухолеподобная ткань, а интегральные части порочно развивающихся костных органов». Он, как и все другие авторы, считал экзостозы дистопией деривата скелетогенной мезенхимы, определяющей рост костей в длину. Подтверждением этого А.В. Русаков и др. видели в том, что экзостозы сохраняют ту же реактивность, что и нормальный ростковый хрящ. Это подтверждается тем, что в периоды усиленного роста ребенка наблюдается и усиленный рост экзостозов. Мы встречали девочек в возрасте 12—14 лет, у которых в период менструации появилась боль в области экзостозов. Все это говорит о гормональной зависимости роста экзостозов (А.В. Русаков), так как они в подавляющем числе случаев перестают расти с окончанием роста скелета.
Экзостозная дисплазия, очевидно, — самая распространенная патология скелета, и поскольку она вызывает множество самых различных осложнений, деформаций и может озлокачествляться, ей нужно уделять большое внимание, а больных ставить на диспансерный учет.
Различные авторы наблюдали от нескольких десятков до сотен таких больных. Материалы М.В. Волкова (1985), полученные им в двух лечебных учреждениях, включают 673 больных детей с экзостозной хондродисплазией; Г.М. Поляков (1966) сообщает о 494 больных, А.А. Раззаков — о 256 и т.д. Мы также наблюдаем очень много таких больных. В поликлинике ЦИТО почти не бывает консультативных дней без выявления 1—2 больных с костно-хрящевыми экзостозами. В отделении костной патологии взрослых ЦИТО было оперировано 430 больных с экзостозной дисплазией и более 60 — по поводу хондросаркомы, возникшей из экзостоза; кроме того, более 500 пациентов из поликлиники были направлены в другие лечебные учреждения для оперативного лечения, что в сумме составляет 1000 больных.
Очень важным и печальным фактом является наследственная передача по доминантному типу (предполагают, что ответственным за развитие экзостозов является сегмент длинного плеча 8-й хромосомы). Как показали исследования Е.М. Меерсон и А.А. Раззакова, наследование происходит по аутосомно-доминантному типу при пенетрантности специфического гена, равной 0,66—66 %, что дает возможность для медико-генетического консультирования семей больных с использованием метода изучения ультраструктуры фибробластов кожи пациентов.
По данным A.M. Герасимова и А.А. Раззакова (1985), анализ компонентов протеогликановых агрегатов экстракта хряща экзостозов с повышенной активностью роста (с признаками равномерного и неравномерного костеобразования) позволил выявить повышение содержания гиалуроновой кислоты в 5—10 раз; соотношение хондроитин-4-сульфата и хондроитин-6сульфата было равно 85:15 при норме 50:50. Соотношение белков из протеогликановых агрегатов хряща экзостозов с повышенной активностью роста было близко к соотношению, характерному для хряща новорожденных и некоторых других растущих опухолей, в то время как в экстрактах хряща крыла подвздошной кости тех же больных оно соответствовало возрастной норме.
Локализация экзостозов по частоте соответствует зонам роста с наибольшей его потенцией — это нижняя зона роста бедренной кости, верхней плечевой, большеберцовой кости и т.д.
Клинически экзостозы могут проявляться весьма различно, так как могут вызывать множество вторичных симптомов. Врачам хорошо известно, что экзостозы имеют разную форму:
• сравнительно широкое основание и тонкий, острый конец;
• узкое основание, заканчивающееся округлым или шаровидным концом, в основном хрящевым;
• одни экзостозы почти одновременно с ростом окостеневают, другие имеют большую хрящевую необызвествляющуюся «шапку».
Это, очевидно, зависит от того, из какой зоны пластинки роста кости в основном возник экзостоз, вернее, от какой зоны пластинки роста он унаследовал биологические, биохимические особенности. Хорошо известно, что экзостозы с ростом ребенка постепенно смещаются в сторону диафиза, очень редко экзостоз начинается у самого эпифиза. Это зависит от того, что, по данным В.Н. Павловой (1988) и других исследователей, в пластинке роста, прилежащей к эпифизу, не наблюдается признаков пролиферации в клетках, контакт хряща и кости очень интимен, основное вещество костной части эпифиза сливается с основным веществом хряща; такой вид контакта называется оссеохондралъным. Указанные особенности и позволили назвать эту I зону (поверхностную) зоной покоящегося хряща; очевидно, из этой зоны экзостозы возникают редко. Зона II — зона пролиферирующего хряща — имеет два слоя уплощенных и кубических клеток. Зона III — зона зрелого хряща — зрелые клетки не пролиферируют. Зона IV получила название зоны гибнущего и кальцифицирующего хряща.
Как описывает В.Н. Павлова, «крупные, созревающие клетки III зоны непосредственно граничат с пузырчатыми клетками IV зоны метафиза, находящимися в состоянии дистрофии. Мы полагаем, что пузырчатые клетки являются элементами IV внутренней зоны, т.е. зоны кальцификации и разрушения хряща, а не III зоны зрелых активных клеток, как это представлено в некоторых руководствах [Хэм А., Кармак Д., 1983, и др.]. Таким образом, возможно, если диспластическая ткань экзостоза имеет свойства II зоны пролиферирующего хряща, экзостоз может обладать большей потенцией роста; если эта ткань обладает в основном биологическими особенностями IV зоны гибнущего и кальцифицирующегося, т.е. обызвествляющегося, хряща, экзостоз может расти, обызвествляться и превращаться в кость. Однако нужно помнить, что хрящ выделяет специфический антиинвазивный фактор, предохраняющий хрящ от врастания в него сосудов (эндотелия)', таким образом, в этом случае будет наблюдаться пролиферация — рост экзостоза, хрящевой «шапки» без явлений кальцинации и оссификации.
Экзостозы настолько многообразны в своем строении, что наблюдаются наряду с описанными выше вариантами строения и самые разнообразные их комбинации. Мы не считаем рациональным, по предложению М.В. Волкова (1985), разделять экзостозы по форме и направлению роста на линейные, холмовидные и шаровидные.
Учитывая, что особенности строения, роста и злокачественного превращения экзостозов имеют большое значение для клиники, прогноза и определения показаний к оперативному лечению, мы в 1971 г. предложили клинико-рентгенологическую классификацию экзостозной дисплазии.
Дифференциальный диагноз наиболее труден с паростальной остеомой, или саркомой, особенно для молодых врачей.
Важно помнить, что под основанием экзостоза никогда не бывает кортикального слоя кости, а паростальные опухоли, развивающиеся из паростальных тканей, почти всегда имеют под своим основанием кортикальный слой кости (до ее разрушения).
В некоторых проекциях экзостоз, т.е. образование, выступающее за пределы кости иногда не виден, а на рентгенограмме или при просвечивании определяется округлое либо другой формы образование с более плотной периферией. Поэтому экзостозы лопаток, ребер иногда принимают за опухоли легких. На верхушках экзостозов бывают не только слизистые сумки, возникающие как приспособительный механизм, уменьшающий трение перекидывающихся через него сухожилий, мышц, но и липомы. Мы наблюдали липомы на вершине экзостозов, локализующихся на костях предплечья и большеберцовой кости. Это, очевидно, не случайность, а сочетанный порок развития.
Сравнительно часто нарушается рост кости: она или отстает в росте и деформируется, или растет быстрее и удлиняется. С.Т. Зацепиным в 1976 г. предложена методика исправления косорукости (рис. 14.1). Экзостозы могут давить на спинной мозг, легкие, нервы, сосуды, соседние кости и т.п.
Нужно помнить, что два экзостоза, растущие рядом, например из большеберцовой и малоберцовой костей, могут срастись своими хрящевыми «шапками» и заключить сосудисто-нервный пучок в туннель или вызвать полную облитерацию, например, заднебольшеберцовой артерии. У одного больного с таким явлением мы по вполне понятной причине не смогли выделить, да и найти на уровне экзостоза и ниже заднебольшеберцовую артерию (рис. 14.2). Мы были очень огорчены и ожидали некроза, однако ни нарушения кровообращения, ни его изменения в сторону понижения не наблюдалось, так как постепенно происходило сдавление и развивались явления компенсации за счет других артериальных стволов. Нередко при травмах бывают переломы тонкой ножки экзостозов. В краткой работе невозможно описать все то, что может вызвать экзостозная дисплазия.
Редким осложнением является повреждение растущим экзостозом крупного сосудистого ствола, что наблюдалось у 4 наших больных. У одного из них имелся длинный тонкий экзостоз задней поверхности верхнего конца бедренной кости, при этом его острый конец торчал кверху. Во время работы в угольной шахте пациент внезапно почувствовал жар в ягодичной области и появление быстро увеличивающейся припухлости, пункция которой обнаружила большое количество крови. Повреждение нижней ягодичной артерии легко объяснимо: конец экзостоза совершал движения большой амплитуды при ротационных движениях бедренной кости и мог легко поранить неподвижную нижнеягодичную артерию, не совершающую подобных движений.
У 2 других больных были повреждения сосудов нижней трети бедра (рис. 14.3): у одного — только бедренной артерии, у другого — артерии и вены.
Отмечено резкое несоответствие между количеством экзостозов, приподнимающих сосудистые пучки, и повреждением сосудов. Действительно, при удалении экзостозов нередко приходится сдвигать сосудистый пучок с хрящевой «шапки» экзостоза часто из желобка, или углубления. Но во всех этих случаях имеется хотя бы тонкая, но четкая мягкотканная прослойка между сосудами и головкой экзостоза. При повреждениях же сосудов никакой прослойки, даже фасциальной, между головкой экзостоза и сосудом нет. На основании этих фактов мы считаем, что необходимым условием является развитие экзостоза из той части кости, к которой прикрепляется фасциальная перегородка, переходящая в фасциальное ложе сосудистого пучка. При этом условии экзостоз растет внутри фасциальной перегородки, раздвигая ее листки, и достигает непосредственно сосудов. Между вершиной экзостоза и сосудами в этом случае нет и не может быть никакой мягкотканной прослойки, которая бы их защищала. Сосуды в этом случае оказываются фиксированными к головке растущего экзостоза, при каждом систолическом расширении артериальная стенка приходит в соприкосновение с верхушкой экзостоза и разрывается либо самостоятельно, либо это происходит во время операции при отделении сосудов от экзостоза, причем вина оперирующего хирурга здесь минимальна или равна нулю.
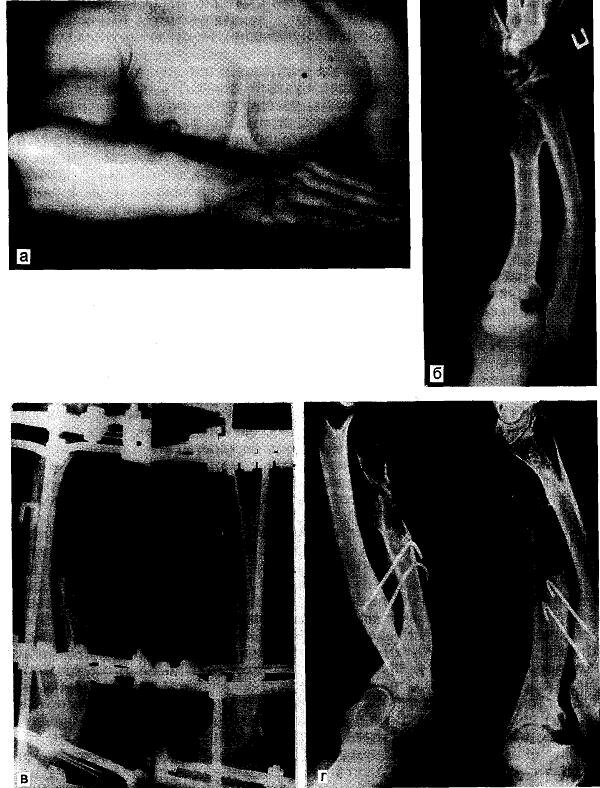

Рис. 14.1. Множественные костно-хрящевые экзостозы.
а — типичная деформация предплечья и вывих головки лучевой кости; б — резкая деформация и укорочение локтевой кости; в — остеотомия дистального отдела локтевой кости; г — вправление головки лучевой кости с помощью двух спиц с упорными площадками (по С.Т.Зацепину), косо проведенных через обе кости, сохранено правильное сопоставление костей в локтевом суставе, появилась возможность снять аппарат Илизарова, отмечается постепенная регенерация локтевой кости — удлинение левого предплечья, устранение вывиха головки лучевой кости, правильная форма предплечья. д — тот же больной после лечения.
А.В. Балацкий и др. в 1971 г. описали больного 10 лет, у которого внезапно появилась жидкость в плевральной полости. При пункции получена кровь. Во время операции обнаружен экзостоз на внутренней поверхности ребра, повредивший реберную артерию.
Нарушение функции органов таза и грудной полости происходит при росте экзостоза внутри полостей. В этих случаях обычно экзостоз определяется уже после того, как появилось расстройство органов.
Громадные экзостозы, еще сохранившие свою доброкачественную природу, иногда вызывают большие трудности при оперативном вмешательстве. При продолжающемся росте за счет увеличения хрящевой «шапки» экзостоз теряет признаки диспластического заболевания и приближается к опухолевому. Пролиферирующий экзостоз мы рассматриваем как пресаркоматозный процесс, который при отсутствии оперативного вмешательства может закончиться превращением в злокачественную опухоль.
Данные различных авторов об озлокачествлении при костно-хрящевых экзостозах колеблются от 5 до 25 %. Озлокачествлению подвергаются как множественные, так и единичные экзостозы. Мнения о частоте озлокачествлении при том или другом виде заболеваний разноречивы. Наиболее частой локализацией озлокачествлении, описанных в литературе, являются бедренная кость, а также кости таза. Обычно озлокачествление наблюдается у взрослых больных; мы не встретили в литературе описания этой патологии у детей. М.В. Волков (1962) на большом материале (198 детей с экзостозной хондродисплазией) не обнаружил подобного осложнения. Г.М. Поляков (1966), наблюдавший 466 больных детей, также не отметил ни одного случая озлокачествления.
Среди опубликованных работ лишь немногие посвящены озлокачествлению экзостозов с описанием единичных наблюдений (Т.П. Виноградова, И.С. Мгалобишвили, Б.Н. Цыпкин, В.Д. Чаклин, Г.М. Поляков). Л.П. Кузьмина сообщила о 20 больных с озлокачествленными экзостозами. К настоящему времени мы имеем 66 таких больных, озлокачествленные экзостозы составляют 12 % всех стационарных наблюдений. Среди наших больных с озлокачествленными экзостозами мужчин было 32 и женщин — 34. Возраст большинства больных (20 пациентов) не превышал 40 лет. Самому молодому было 16 лет, самому старому — 75 лет.
Множественная форма заболевания наблюдалась у 48 больных, солитарная — у 18. При множественной форме озлокачествлялся один, реже 2— 3 экзостоза.
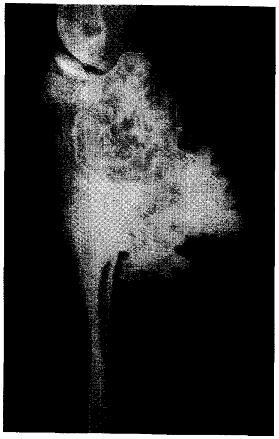
Рис. 14.2. Пролиферирующие хрящевые шапочки костно-хрящевых экзостозов большеи малоберцовых костей, слившиеся в один конгломерат. При удалении экзостозов обнаружилась атрезия задней берцовой артерии, нога осталась живой за счет хороших коллатералей.
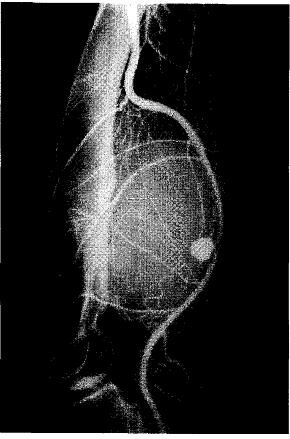
Рис. 14.3. Костно-хрящевые экзостозы, разрыв бедренной артерии экзостозом, образование ложной аневризмы, которая была принята за хондросаркому. Маленькая остаточная ложная аневризма.
Наиболее частой локализацией озлокачествленных экзостозов были кости таза, большеберцовая кость, бедренная, плечевая кости, лопат ребра, позвонки, крестец.
Клинические проявления заболевания — боль и рост опухоли Общее состояние больных страдало мало. Половина больных (33 человека) знали о существовании у них экзостозов, у других 33 пациентов заболевание выявлено уже после озлокачествления. Патоморфологическое исследование удаленных опухолей у 66 оперированных больных подтвердило наличие хондросаркомы.
Местные изменения при озлокачествлении экзостозов обычно были резко выражены. Определялась деформация пораженного отдела конечности за счет опухоли, покрытой напряженной блестящей кожей Местная температура этой области, как правило, повышена. Опухоль плотноэластической консистенции с большим выходом в мягкие ткани Движения в близлежащем суставе ограничены. Реакции регионарных лимфатических узлов не выявлено. Опухоль может достигать значительных размеров, при ее локализации на костях таза возможно нарушение функции тазовых органов.
Рентгенологическая картина озлокачествленного экзостоза характеризуется потерей четкости границ костно-хрящевого образования, смазанное тью его контуров, появлением очагов деструкции в костном основании опухоли и в прилежащих отделах кости. При продолжающемся росте ножка экзостоза не определяется, а вся опухоль представляет собой гомогенную тень с неравномерными участками обызвествления. В некоторых случаях, главным образом при рецидивных хондросаркомах костей таза, рентгенологически опухоль не обнаруживается, в то время как клинически прощупываются массивные опухолевые конгломераты. Очень важным диагностическим признаком мы считаем несоответствие клинического и рентгенологического размеров опухоли; прощупывается опухоль значительно больших размеров, чем видна на рентгенограмме. Это свидетельствует об интенсивном росте хрящевого отдела опухоли.
Классификация экзостозной хондродисплазии,единичной или множественной дисплазии ростковой зоны костей (по С.Т. Зацепину, 1972)
1. Экзостозы плоские или остроконечные с совершенной (полноценной) оссификацией, происходящей одновременно с пролиферацией хрящевого покрытия. Рост экзостозов прекращается раньше окончания роста больного или одновременно с ним.
Экзостозы чаще всего имеют сужающуюся к концу форму; внутреннее пространство их заполнено спонгиозной костной тканью или костным мозгом, наружная часть экзостоза представляет собой нормально развитый кортикальный слой кости. Подлежащая часть кости не изменена, кортикальный ее слой переходит без видимых изменений в наружный слой экзостоза. Их часто называют остеомами, особенно плоские.
2. Единичный экзостоз или несколько экзостозов, прогрессивно увеличивающиеся в процессе роста ребенка. Экзостозы расширяются на конце, полноценной, совершенной оссификации экзостоза нет, в его периферических отделах имеются участки не оссификации, а неравномерно выраженного обызвествления хрящевой ткани, что свидетельствует о выраженном и прогрессивно увеличивающемся нарушении процессов развитии хрящевой ткани с ростом экзостоза, тогда как подлежащая кость и основание экзостоза имеют строение нормальной кости.
3. Единичные или множественные экзостозы, обычно имеющие площадь основания значительной величины. Отмечают несовершенное костеобразование не только ткани, образующей экзостоз, но и метафизарного отдела кости — участки неравномерного обызвествления, свидетельствующие о более глубокой дисплазии росткового хряща кости. Часто наблюдаются деформация и укорочение кости. Обычно требуются корригирующие Ортопедические операции.
4. Множественные экзостозы, как правило, расположенные на уровне одной зоны роста. Имеют широкое основание, наблюдается нарушение развития всего метаэпифизарного отдела кости с ее деформацией и одновременно нарушением нормального костеобразования не только экзостоза, но и всего поперечника кости на уровне метафиза, где хорошо видны множественные участки неравномерного обызвествления и резко нарушены процессы костеобразования. При этой форме дисплазии оперативное удаление экзостоза не может расцениваться как радикальная операция в связи с тем, что остается неправильно развитая вся метафизарная часть кости с островками хрящевой ткани и с участками обызвествления (рис. 14.4).
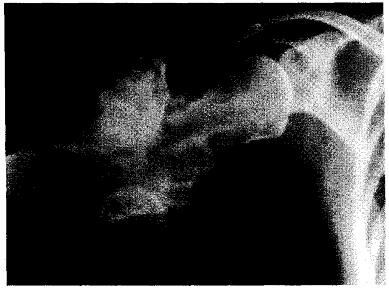
Рис. 14.4. Множественные костно-хрящевые экзостозы в верхней трети плечевой кости; вследствие отсутствия нормальной костной ткани требуется поперечная резекция.
Рекомендуемое некоторыми авторами расширение оперативного вмешательства в виде удаления не только экзостоза, но и части подлежащего отдела кости с помощью долота не оправдано, так как при этом изменен весь метафиз.
Большая травма патологически измененной части кости, длительный послеоперационный процесс репарации следует считать неблагоприятными моментами, способными вызвать злокачественное перерождение кости. Таким больным показана сегментарная резекция.
5. Костно-хрящевые экзостозы, прогрессивно увеличивающиеся или быстро растущие после 14—17-летнего, а иногда даже после 30-летнего возраста (обычно они в этом возрасте растут медленнее, а к моменту закрытия зон роста костей перестают расти вовсе), свидетельствуют о приобретении хрящевым покрытием экзостоза автономного роста, т.е. превращении его в хрящевую опухоль — хондрому. Клинико-рентгенологически это проявляется в несоответствии рентгенологических размеров, которые меньше размеров, определяемых клинически, так как хрящевое покрытие нерентгеноконтрастно. Для выявления истинного размера экзостоза рентгенологически необходимы введение газа на границе хрящевого покрытия и мягких тканей, исследование с помощью компьютерной или магнитно-резонансной томографии. У части больных эти экзостозы превращаются за счет хрящевой «шапки» в ходросаркомы.
6. Экзостозная дисплазия всех ростковых зон скелета. При этой форме, как правило, на первый план выходят симптомы общей резкой дисплазии, а не деформация за счет экзостозов. Бывают изменены размеры и форма мозгового и лицевого черепа, что наблюдалось нами в 1963 г. (рис. 14.5).
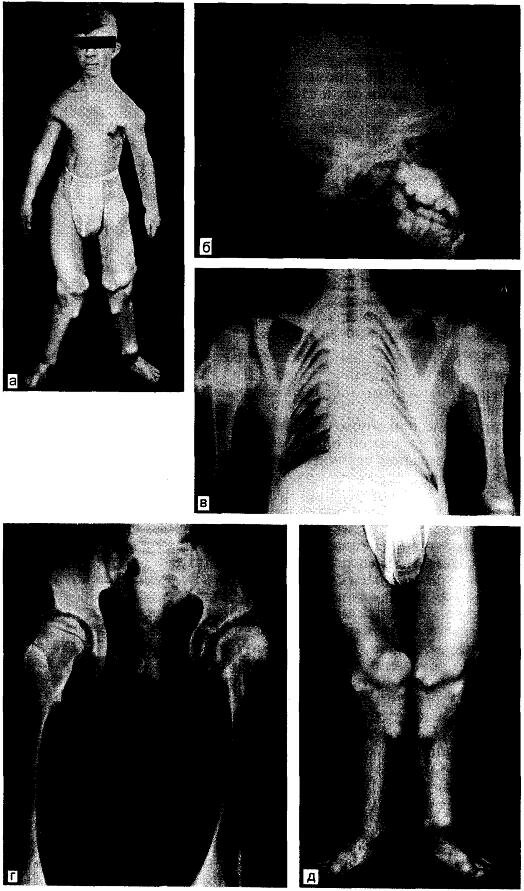
Рис. 14.5. Тотальное поражение зон роста костей экзостозами, маленький рост. а — внешний вид больного; б — деформация черепа; в — множественные экзостозы верхних концов плечевых костей, деформация грудной клетки; г — деформация костей таза, верхних концов бедренных костей; д — множественные экзостозы костей нижних конечностей.
Нередко отмечаются признаки дисплазии и других органов. При наличии множественных экзостозов эта болезнь передается по наследству. Известна как синдром Лангера—Гидиона.
7. Экзостозы у пожилых и старых людей, как правило, не имеют растущей активной хрящевой «шапки». В случае нарушения развития метафизарной зоны с наличием неравномерно обызвествленных хрящевых участков озлокачествление наступает не по периферии экзостоза, как это бывает у юношей и молодых людей с растущим хрящевым покрытием, а внутри экзостоза — метафизарного отдела кости, что сопровождается и другой клинической картиной: нет резкого увеличения размеров озлокачествляющегося экзостоза, как это наблюдается у молодых людей, а болевой симптомокомплекс сопровождается изменением рентгенологического рисунка метафизарного отдела кости и появлением полей разрушения лизиса кости.
Лечение экзостозной дисплазии, равно как и озлокачествленных экзостозов, в настоящее время только оперативное.
Показания к оперативному вмешательству, определяемые клинической характеристикой экзостозной дисплазии:
А экзостозы с совершенной оссификацией, не представляющие онкологической опасности и сопровождающиеся болевыми ощущениями, функциональными нарушениями, деформациями и т.д., — подлежат удалению;
А единичные или множественные экзостозы с несовершенной оссификацией, нормальной или измененной костной тканью метафиза при их значительной величине, давлении на сосуды, нервы, с перемещением мышц по их поверхности — иссекают вместе с основанием, чтобы кость приобрела нормальную форму;
А прогрессивно увеличивающиеся экзостозы с быстрым автономным ростом хрящевого покрытия, так называемые пролиферирующие экзостозы, размеры которых клинически значительно больше рентгенологических, подлежат иссечению экзостоза с основанием и покрывающими фасциальными образованиями в любом возрасте (мы расцениваем их как пресаркоматозный процесс);
А экзостозная дисплазия всех ростковых зон скелета, характеризующаяся больше деформацией костей, чем ростом экзостозов, иногда сопровождающаяся дисплазией внутренних органов, — имеет ограниченные показания к оперативному вмешательству, жоларое в особых случаях может быть направлено больше на исправление деформации костей, чем на удаление экзостозов;
А при озлокачествленных экзостозах показано оперативное вмешательство, объем которого (резекция или ампутация) зависит от локализации, распространенности опухоли и ее морфологической характеристики.
Наши клинические наблюдения показали, что экзостозная хондродисплазия клинически представляет ряд значительно отличающихся друг от друга процессов: от незначительной дисплазии области ростковой зоны кости до развития опухолевого процесса, иногда превращающегося в злокачественное новообразование.
Мы наблюдали 25 больных с множественными костно-хрящевыми экзостозами, у которых отмечено последовательное озлокачествление двух и трех экзостозов. Оперативные вмешательства, произведенные абластично последовательно и адекватно, позволили сохранить больным жизнь и конечности.
Следует помнить: если у больного озлокачествляется один экзостоз, то |имеются предпосылки и для озлокачествления второго и третьего экзостоза. К счастью, степень озлокачествления в каждом последующем очаге остается приблизительно той же, в то время как при болезни Олье или дисхондроплазии озлокачествление каждого последующего очага наступает через более короткий промежуток времени, степень злокачественности нарастает и третий очаг озлокачествления нередко дает отдаленные метастазы. Создается впечатление, что меняется весь внутренний фон больного с дисхондроплазией, который и вызывает процесс озлокачествления, хотя возможно и наоборот.
Как правило, .экзостоз превращается в хондросаркому, при этом может озлокачествляться или, вернее, приобретать атипичный рост хрящевая «шапка» экзостоза, превращающаяся не только в хондрому, но и в хондросаркому. Хондросаркома может возникать в средней части растущего экзостоза, где образуются очаги неравномерного обызвествления, и, наконец, озлокачествление возможно в диспластической зоне роста или основании экзостозов. Все три локализации озлокачествления имеют отличия в клинической и рентгенологической картине, а также в построении плана и определении объема оперативного вмешательства.
Мы только один раз видели у 16-летнего юноши превращение в остеогенную саркому бедренной кости дистальной зоны роста при массивных сливных экзостозах.
Больной перед поступлением в ЦИТО был нерадикально оперирован: операция заключалась лишь в удалении наиболее выстоящего, растущего экзостоза, после чего рост всех экзостозов и особенно оперированного участка значительно ускорился, сопровождался сильнейшей болью и достиг величины, превышающей размер головы взрослого человека. Больному произведена ампутация в средней трети бедра, но через месяц обнаружены множественные метастазы в легких, и он погиб. Несомненно свою роль сыграли травма опухолевых тканей, нанесенная во время нерадикальной операции, и возраст, в котором на зоны роста и экзостозы воздействуют соматотропный и все остальные гормоны роста.
Озлокачествление в области основания экзостоза и прилежащего участка кости, особенно метафиза, чаще происходит у взрослых и пожилых людей.
Особенно памятен врач-рентгенолог 75 лет с экзостозом по задней поверхности нижнего метафиза бедренной кости, полностью оссифицированным с небольшим количеством участков неправильного обызвествления. В течение последнего года появились почти постоянные боли в ноге, которых раньше не было. При клиническом осмотре обнаружены экзостоз небольших размеров и атрофия мышц этой ноги. На рентгенограмме у основания экзостоза выявлен очаг неправильного лизиса костной ткани. Больному предложена ампутация бедра, от которой он отказался.
Через 8 мес он обратился повторно, попросив сделать ему ампутацию, так как боли усилились и стали постоянными. При изучении препарата обнаружена хондросаркома средней степени зрелости. Известно, что больной был жив в течение еще 10 лет.
Примером последовательного озлокачествления экзостозов может служить больная с множественными экзостозами, которая обратилась с гигантской хондросаркомой, захватывающей две нижние трети бедренной кости. Были выполнены удаление бедренной кости вместе с опухолью, эндопротезирование с коленным и тазобедренным суставом.
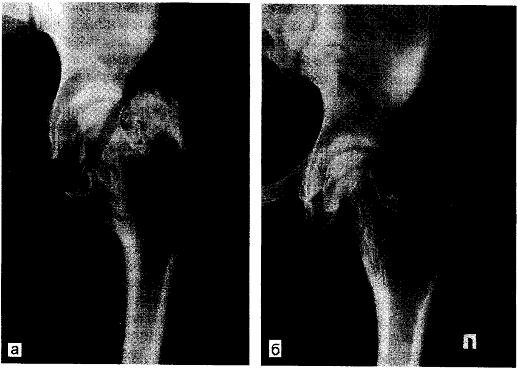
Рис. 14.6. Множественные костно-хрящевые экзостозы, окружающие шейку и головку бедренной кости (а). После удаления экзостозов видна атрофия от давления шейки и головки бедренной кости (б).
Через 1,5 года наступило озлокачествление экзостозов головки малоберцовой кости, произведена резекция пораженной головки малоберцовой кости. Больная вышла замуж, родила сына, жива, здорова в течение 13 лет. Экзостозная дисплазия, как уже было сказано выше, может наблюдаться практически в любом месте человеческого скелета и вызывать самые разнообразные осложнения (рис. 14.6).
Предвидеть эти осложнения и не допустить их развития — обязанность врачей; для этого больные должны находиться под диспансерным наблюдением, что позволит вовремя выполнить оперативное вмешательство. Нет, пожалуй, другого такого процесса, при котором патология ставила бы перед хирургом такие сложные и не похожие одна на другую задачи.
По степени опасности, которую представляют экзостозы различной локализации, следует расположить их, по нашему мнению, в следующей последовательности .
1. Экзостозы задних отделов позвонков: а) при росте в просвет спинномозгового канала сдавливают спинной мозг, б) при озлокачествлении (превращении в хондросаркому) абластичное, радикальное удаление не всегда возможно, рецидивы.
2. Экзостозы в области головки и шейки ребра, особенно I ребра.
3. Экзостозы в области поперечных отростков (одновременно 2—3—4 позвонка и бугорка одноименных ребер); при озлокачествлении абластично их удалить очень трудно или невозможно.
4. Экзостозы ребер, растущие в сторону грудной полости, невидимые и поэтому иногда достигающие больших размеров.
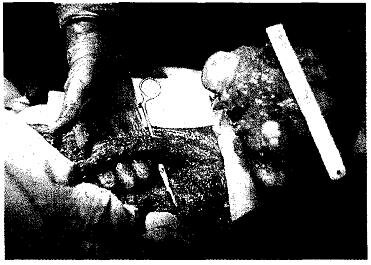
Рис. 14.7. Резекция верхнего конца бедренной кости вместе с хондросаркомой. На руке хирурга лежат наружная подвздошная, бедренная артерии и вена, бедренный нерв.
5. Экзостозы костей таза: нижнего края подвздошной кости, области ягодичной вырезки, области крестцово-подвздошного сустава, растущие в полость таза, располагающиеся под подвздошными сосудами или поД ягодичными мышцами.
6. Экзостозы на больших костях конечностей, растущие с расслаиванием фасциального влагалища крупных сосудов и поэтому травмирующие их, вызывая кровотечения, аневризмы.
7. Экзостозы чаще множественные, когда область зоны роста кости (весь поперечник кости) патологически изменена.
8. Экзостозы, смещающие крупные сосуды конечности и нервные стволы, вызывающие нарушение кровоснабжения или параличи.
9. Экзостозы с нарушенным процессом окостенения, с большими хрящевыми «шапками», потенциально способные к озлокачествлению.
10. Экзостозы больших размеров у одного больного, продолжающие расти, способные к последовательному озлокачествлению.
11. Большие экзостозы, приподнимающие, смещающие мышцы и сухожилия.
На основании этого перечисления становится ясным, что описать все виды выполняемых оперативных вмешательств здесь невозможно. Мы указываем лишь на некоторые из них.
Только за один месяц нам пришлось произвести два совершенно атипичных оперативных доступа на плече: у одного больного — при расположении экзостоза с длинным пирамидовидным основанием на задневнутренней поверхности верхней трети плечевой кости и у другого — при наличии 4 экзостозов, между которыми, извиваясь, проходил лучевой нерв.
В сложнейшие положения ставят хирурга озлокачествившиеся экзостозы позвонков, костей таза. Нужно всегда быть настороже, чтобы избежать конфликта с сосудами или сначала пересечь магистральный сосудистый пучок, удалить экзостоз-хондрому и наложить сосудистый шов.
Большую сложность для оперативного удаления представляют гигантские экзостозы верхнего конца бедренной кости из-за возможной травматизации ветвей глубокой артерии бедра — a. profunda femoris (рис. 14.7).
Растущий экзостоз, хондросаркома верхнего конца бедренной кости постепенно растягивают все перечисленные ветви глубокой артерии бедра.
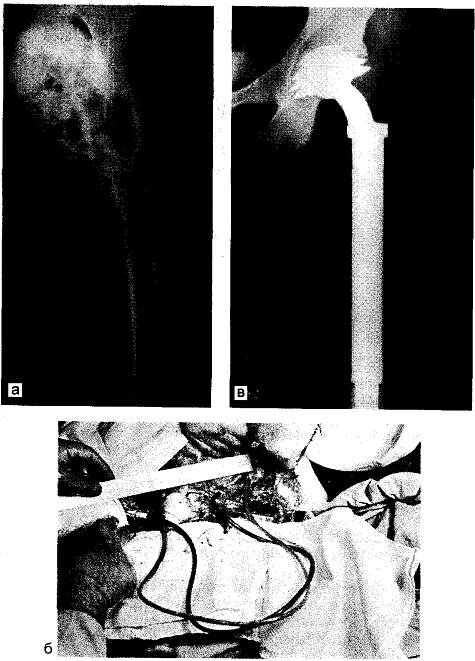
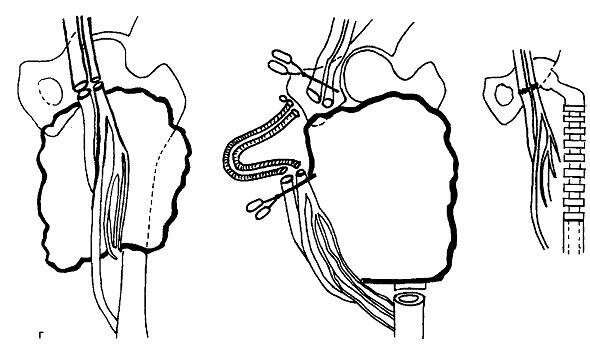
Рис. 14.8. Методика удаления больших экзостозов и хондросарком верхнего конца бедренной кости по С.Т.Зацепину. а — верхний конец бедренной кости, на передневнутренней поверхности которой располагается больших размеров хондросаркома, через ее нижний край сильно натянуты все ветви глубокой артерии бедра; б — бедренные артерия и вена пересечены, кровообращение восстановлено путем применения сосудистых протезов — удлинение сосудов дает возможность мобилизовать сосуды, отделив их от опухоли, резецировать и удалить верхний конец бедренной кости вместе с опухолью; в — после замещения дефекта эндопротезом артерию и вену сшивают конец в конец (срок наблюдения 23 года). г — схема операции.
Когда образование достигает в длину 18—22 см, натяжение этих артерий настолько велико, что их очень трудно приподнять над опухолью, а прободающие артерии располагаются все рядом на одном уровне — у дистального конца образования. Кроме того, из-за натяжения артерий их просвет резко сужен и они кажутся малозначащими артериальными ветвями. Их пересечение влечет за собой некроз или глубокий некробиоз приводящей и задней групп мышц. Обширные некротические процессы вызывают нагноения, требующие проведения экзартикуляции бедра, или тяжелейшую интоксикацию, способную привести к смерти больного в течение 1—2 сут, если не будут предприняты срочные меры. Опыт этих трудных оперативных вмешательств дал нам основание предложить новую методику оперативного вмешательства, когда экзостоз или хондросаркома верхнего конца бедренной кости (всегда располагающиеся по медиальнопередней и задней поверхности) достигает средней трети бедренной кости.
Оперативная методика по C.T. Зацепину (1976). Впервые выполнена в 1973 г. больному 25 лет с диагнозом: рецидив хондросаркомы верхнего конца левой бедренной кости (рис. 14.8). Морфологически: хондросаркома высокой степени зрелости. Оперативный доступ — по передней поверхности бедра, сначала косо вдоль и несколько ниже пупартовой связки, затем над сосудистым пучком и далее по проекции бедренной кости. Выделяют бедренный нерв, бедренную артерию и вену, приподнятые опухолью. Перевязывают наружную артерию и вену, окружающие бедро, затем обнажается место отхождения глубокой артерии бедра. На бедренную артерию и вену накладывают сосудистые зажимы — один сразу ниже пупартовой связки, второй — несколько проксимальнее отхождения глубокой артерии бедра, после чего бедренную артерию и вену пересекают.
Если хирург может удалить верхний отдел бедренной кости вместе с опухолью, провести эндопротезирование тазобедренного сустава и дефекта бедренной кости за 1 ч 30 мин — 2 ч, то можно оставить зажимы; если же операция потребует больше времени, верхний и нижний концы вены и артерии соединяют трубками — выполняют временное протезирование бедренной артерии и вены, что нежелательно, так как это может значительно увеличить кровопотерю.
С.Т.Зацепин
Костная патология взрослых
Экзостозная дисплазия, очевидно, — самая распространенная патология скелета, и поскольку она вызывает множество самых различных осложнений, деформаций и может озлокачествляться, ей нужно уделять большое внимание, а больных ставить на диспансерный учет.
Различные авторы наблюдали от нескольких десятков до сотен таких больных. Материалы М.В. Волкова (1985), полученные им в двух лечебных учреждениях, включают 673 больных детей с экзостозной хондродисплазией; Г.М. Поляков (1966) сообщает о 494 больных, А.А. Раззаков — о 256 и т.д. Мы также наблюдаем очень много таких больных. В поликлинике ЦИТО почти не бывает консультативных дней без выявления 1—2 больных с костно-хрящевыми экзостозами. В отделении костной патологии взрослых ЦИТО было оперировано 430 больных с экзостозной дисплазией и более 60 — по поводу хондросаркомы, возникшей из экзостоза; кроме того, более 500 пациентов из поликлиники были направлены в другие лечебные учреждения для оперативного лечения, что в сумме составляет 1000 больных.
Очень важным и печальным фактом является наследственная передача по доминантному типу (предполагают, что ответственным за развитие экзостозов является сегмент длинного плеча 8-й хромосомы). Как показали исследования Е.М. Меерсон и А.А. Раззакова, наследование происходит по аутосомно-доминантному типу при пенетрантности специфического гена, равной 0,66—66 %, что дает возможность для медико-генетического консультирования семей больных с использованием метода изучения ультраструктуры фибробластов кожи пациентов.
По данным A.M. Герасимова и А.А. Раззакова (1985), анализ компонентов протеогликановых агрегатов экстракта хряща экзостозов с повышенной активностью роста (с признаками равномерного и неравномерного костеобразования) позволил выявить повышение содержания гиалуроновой кислоты в 5—10 раз; соотношение хондроитин-4-сульфата и хондроитин-6сульфата было равно 85:15 при норме 50:50. Соотношение белков из протеогликановых агрегатов хряща экзостозов с повышенной активностью роста было близко к соотношению, характерному для хряща новорожденных и некоторых других растущих опухолей, в то время как в экстрактах хряща крыла подвздошной кости тех же больных оно соответствовало возрастной норме.
Локализация экзостозов по частоте соответствует зонам роста с наибольшей его потенцией — это нижняя зона роста бедренной кости, верхней плечевой, большеберцовой кости и т.д.
Клинически экзостозы могут проявляться весьма различно, так как могут вызывать множество вторичных симптомов. Врачам хорошо известно, что экзостозы имеют разную форму:
• сравнительно широкое основание и тонкий, острый конец;
• узкое основание, заканчивающееся округлым или шаровидным концом, в основном хрящевым;
• одни экзостозы почти одновременно с ростом окостеневают, другие имеют большую хрящевую необызвествляющуюся «шапку».
Это, очевидно, зависит от того, из какой зоны пластинки роста кости в основном возник экзостоз, вернее, от какой зоны пластинки роста он унаследовал биологические, биохимические особенности. Хорошо известно, что экзостозы с ростом ребенка постепенно смещаются в сторону диафиза, очень редко экзостоз начинается у самого эпифиза. Это зависит от того, что, по данным В.Н. Павловой (1988) и других исследователей, в пластинке роста, прилежащей к эпифизу, не наблюдается признаков пролиферации в клетках, контакт хряща и кости очень интимен, основное вещество костной части эпифиза сливается с основным веществом хряща; такой вид контакта называется оссеохондралъным. Указанные особенности и позволили назвать эту I зону (поверхностную) зоной покоящегося хряща; очевидно, из этой зоны экзостозы возникают редко. Зона II — зона пролиферирующего хряща — имеет два слоя уплощенных и кубических клеток. Зона III — зона зрелого хряща — зрелые клетки не пролиферируют. Зона IV получила название зоны гибнущего и кальцифицирующего хряща.
Как описывает В.Н. Павлова, «крупные, созревающие клетки III зоны непосредственно граничат с пузырчатыми клетками IV зоны метафиза, находящимися в состоянии дистрофии. Мы полагаем, что пузырчатые клетки являются элементами IV внутренней зоны, т.е. зоны кальцификации и разрушения хряща, а не III зоны зрелых активных клеток, как это представлено в некоторых руководствах [Хэм А., Кармак Д., 1983, и др.]. Таким образом, возможно, если диспластическая ткань экзостоза имеет свойства II зоны пролиферирующего хряща, экзостоз может обладать большей потенцией роста; если эта ткань обладает в основном биологическими особенностями IV зоны гибнущего и кальцифицирующегося, т.е. обызвествляющегося, хряща, экзостоз может расти, обызвествляться и превращаться в кость. Однако нужно помнить, что хрящ выделяет специфический антиинвазивный фактор, предохраняющий хрящ от врастания в него сосудов (эндотелия)', таким образом, в этом случае будет наблюдаться пролиферация — рост экзостоза, хрящевой «шапки» без явлений кальцинации и оссификации.
Экзостозы настолько многообразны в своем строении, что наблюдаются наряду с описанными выше вариантами строения и самые разнообразные их комбинации. Мы не считаем рациональным, по предложению М.В. Волкова (1985), разделять экзостозы по форме и направлению роста на линейные, холмовидные и шаровидные.
Учитывая, что особенности строения, роста и злокачественного превращения экзостозов имеют большое значение для клиники, прогноза и определения показаний к оперативному лечению, мы в 1971 г. предложили клинико-рентгенологическую классификацию экзостозной дисплазии.
Дифференциальный диагноз наиболее труден с паростальной остеомой, или саркомой, особенно для молодых врачей.
Важно помнить, что под основанием экзостоза никогда не бывает кортикального слоя кости, а паростальные опухоли, развивающиеся из паростальных тканей, почти всегда имеют под своим основанием кортикальный слой кости (до ее разрушения).
В некоторых проекциях экзостоз, т.е. образование, выступающее за пределы кости иногда не виден, а на рентгенограмме или при просвечивании определяется округлое либо другой формы образование с более плотной периферией. Поэтому экзостозы лопаток, ребер иногда принимают за опухоли легких. На верхушках экзостозов бывают не только слизистые сумки, возникающие как приспособительный механизм, уменьшающий трение перекидывающихся через него сухожилий, мышц, но и липомы. Мы наблюдали липомы на вершине экзостозов, локализующихся на костях предплечья и большеберцовой кости. Это, очевидно, не случайность, а сочетанный порок развития.
Сравнительно часто нарушается рост кости: она или отстает в росте и деформируется, или растет быстрее и удлиняется. С.Т. Зацепиным в 1976 г. предложена методика исправления косорукости (рис. 14.1). Экзостозы могут давить на спинной мозг, легкие, нервы, сосуды, соседние кости и т.п.
Нужно помнить, что два экзостоза, растущие рядом, например из большеберцовой и малоберцовой костей, могут срастись своими хрящевыми «шапками» и заключить сосудисто-нервный пучок в туннель или вызвать полную облитерацию, например, заднебольшеберцовой артерии. У одного больного с таким явлением мы по вполне понятной причине не смогли выделить, да и найти на уровне экзостоза и ниже заднебольшеберцовую артерию (рис. 14.2). Мы были очень огорчены и ожидали некроза, однако ни нарушения кровообращения, ни его изменения в сторону понижения не наблюдалось, так как постепенно происходило сдавление и развивались явления компенсации за счет других артериальных стволов. Нередко при травмах бывают переломы тонкой ножки экзостозов. В краткой работе невозможно описать все то, что может вызвать экзостозная дисплазия.
Редким осложнением является повреждение растущим экзостозом крупного сосудистого ствола, что наблюдалось у 4 наших больных. У одного из них имелся длинный тонкий экзостоз задней поверхности верхнего конца бедренной кости, при этом его острый конец торчал кверху. Во время работы в угольной шахте пациент внезапно почувствовал жар в ягодичной области и появление быстро увеличивающейся припухлости, пункция которой обнаружила большое количество крови. Повреждение нижней ягодичной артерии легко объяснимо: конец экзостоза совершал движения большой амплитуды при ротационных движениях бедренной кости и мог легко поранить неподвижную нижнеягодичную артерию, не совершающую подобных движений.
У 2 других больных были повреждения сосудов нижней трети бедра (рис. 14.3): у одного — только бедренной артерии, у другого — артерии и вены.
Отмечено резкое несоответствие между количеством экзостозов, приподнимающих сосудистые пучки, и повреждением сосудов. Действительно, при удалении экзостозов нередко приходится сдвигать сосудистый пучок с хрящевой «шапки» экзостоза часто из желобка, или углубления. Но во всех этих случаях имеется хотя бы тонкая, но четкая мягкотканная прослойка между сосудами и головкой экзостоза. При повреждениях же сосудов никакой прослойки, даже фасциальной, между головкой экзостоза и сосудом нет. На основании этих фактов мы считаем, что необходимым условием является развитие экзостоза из той части кости, к которой прикрепляется фасциальная перегородка, переходящая в фасциальное ложе сосудистого пучка. При этом условии экзостоз растет внутри фасциальной перегородки, раздвигая ее листки, и достигает непосредственно сосудов. Между вершиной экзостоза и сосудами в этом случае нет и не может быть никакой мягкотканной прослойки, которая бы их защищала. Сосуды в этом случае оказываются фиксированными к головке растущего экзостоза, при каждом систолическом расширении артериальная стенка приходит в соприкосновение с верхушкой экзостоза и разрывается либо самостоятельно, либо это происходит во время операции при отделении сосудов от экзостоза, причем вина оперирующего хирурга здесь минимальна или равна нулю.


Рис. 14.1. Множественные костно-хрящевые экзостозы.
а — типичная деформация предплечья и вывих головки лучевой кости; б — резкая деформация и укорочение локтевой кости; в — остеотомия дистального отдела локтевой кости; г — вправление головки лучевой кости с помощью двух спиц с упорными площадками (по С.Т.Зацепину), косо проведенных через обе кости, сохранено правильное сопоставление костей в локтевом суставе, появилась возможность снять аппарат Илизарова, отмечается постепенная регенерация локтевой кости — удлинение левого предплечья, устранение вывиха головки лучевой кости, правильная форма предплечья. д — тот же больной после лечения.
А.В. Балацкий и др. в 1971 г. описали больного 10 лет, у которого внезапно появилась жидкость в плевральной полости. При пункции получена кровь. Во время операции обнаружен экзостоз на внутренней поверхности ребра, повредивший реберную артерию.
Нарушение функции органов таза и грудной полости происходит при росте экзостоза внутри полостей. В этих случаях обычно экзостоз определяется уже после того, как появилось расстройство органов.
Громадные экзостозы, еще сохранившие свою доброкачественную природу, иногда вызывают большие трудности при оперативном вмешательстве. При продолжающемся росте за счет увеличения хрящевой «шапки» экзостоз теряет признаки диспластического заболевания и приближается к опухолевому. Пролиферирующий экзостоз мы рассматриваем как пресаркоматозный процесс, который при отсутствии оперативного вмешательства может закончиться превращением в злокачественную опухоль.
Данные различных авторов об озлокачествлении при костно-хрящевых экзостозах колеблются от 5 до 25 %. Озлокачествлению подвергаются как множественные, так и единичные экзостозы. Мнения о частоте озлокачествлении при том или другом виде заболеваний разноречивы. Наиболее частой локализацией озлокачествлении, описанных в литературе, являются бедренная кость, а также кости таза. Обычно озлокачествление наблюдается у взрослых больных; мы не встретили в литературе описания этой патологии у детей. М.В. Волков (1962) на большом материале (198 детей с экзостозной хондродисплазией) не обнаружил подобного осложнения. Г.М. Поляков (1966), наблюдавший 466 больных детей, также не отметил ни одного случая озлокачествления.
Среди опубликованных работ лишь немногие посвящены озлокачествлению экзостозов с описанием единичных наблюдений (Т.П. Виноградова, И.С. Мгалобишвили, Б.Н. Цыпкин, В.Д. Чаклин, Г.М. Поляков). Л.П. Кузьмина сообщила о 20 больных с озлокачествленными экзостозами. К настоящему времени мы имеем 66 таких больных, озлокачествленные экзостозы составляют 12 % всех стационарных наблюдений. Среди наших больных с озлокачествленными экзостозами мужчин было 32 и женщин — 34. Возраст большинства больных (20 пациентов) не превышал 40 лет. Самому молодому было 16 лет, самому старому — 75 лет.
Множественная форма заболевания наблюдалась у 48 больных, солитарная — у 18. При множественной форме озлокачествлялся один, реже 2— 3 экзостоза.

Рис. 14.2. Пролиферирующие хрящевые шапочки костно-хрящевых экзостозов большеи малоберцовых костей, слившиеся в один конгломерат. При удалении экзостозов обнаружилась атрезия задней берцовой артерии, нога осталась живой за счет хороших коллатералей.

Рис. 14.3. Костно-хрящевые экзостозы, разрыв бедренной артерии экзостозом, образование ложной аневризмы, которая была принята за хондросаркому. Маленькая остаточная ложная аневризма.
Наиболее частой локализацией озлокачествленных экзостозов были кости таза, большеберцовая кость, бедренная, плечевая кости, лопат ребра, позвонки, крестец.
Клинические проявления заболевания — боль и рост опухоли Общее состояние больных страдало мало. Половина больных (33 человека) знали о существовании у них экзостозов, у других 33 пациентов заболевание выявлено уже после озлокачествления. Патоморфологическое исследование удаленных опухолей у 66 оперированных больных подтвердило наличие хондросаркомы.
Местные изменения при озлокачествлении экзостозов обычно были резко выражены. Определялась деформация пораженного отдела конечности за счет опухоли, покрытой напряженной блестящей кожей Местная температура этой области, как правило, повышена. Опухоль плотноэластической консистенции с большим выходом в мягкие ткани Движения в близлежащем суставе ограничены. Реакции регионарных лимфатических узлов не выявлено. Опухоль может достигать значительных размеров, при ее локализации на костях таза возможно нарушение функции тазовых органов.
Рентгенологическая картина озлокачествленного экзостоза характеризуется потерей четкости границ костно-хрящевого образования, смазанное тью его контуров, появлением очагов деструкции в костном основании опухоли и в прилежащих отделах кости. При продолжающемся росте ножка экзостоза не определяется, а вся опухоль представляет собой гомогенную тень с неравномерными участками обызвествления. В некоторых случаях, главным образом при рецидивных хондросаркомах костей таза, рентгенологически опухоль не обнаруживается, в то время как клинически прощупываются массивные опухолевые конгломераты. Очень важным диагностическим признаком мы считаем несоответствие клинического и рентгенологического размеров опухоли; прощупывается опухоль значительно больших размеров, чем видна на рентгенограмме. Это свидетельствует об интенсивном росте хрящевого отдела опухоли.
Классификация экзостозной хондродисплазии,единичной или множественной дисплазии ростковой зоны костей (по С.Т. Зацепину, 1972)
1. Экзостозы плоские или остроконечные с совершенной (полноценной) оссификацией, происходящей одновременно с пролиферацией хрящевого покрытия. Рост экзостозов прекращается раньше окончания роста больного или одновременно с ним.
Экзостозы чаще всего имеют сужающуюся к концу форму; внутреннее пространство их заполнено спонгиозной костной тканью или костным мозгом, наружная часть экзостоза представляет собой нормально развитый кортикальный слой кости. Подлежащая часть кости не изменена, кортикальный ее слой переходит без видимых изменений в наружный слой экзостоза. Их часто называют остеомами, особенно плоские.
2. Единичный экзостоз или несколько экзостозов, прогрессивно увеличивающиеся в процессе роста ребенка. Экзостозы расширяются на конце, полноценной, совершенной оссификации экзостоза нет, в его периферических отделах имеются участки не оссификации, а неравномерно выраженного обызвествления хрящевой ткани, что свидетельствует о выраженном и прогрессивно увеличивающемся нарушении процессов развитии хрящевой ткани с ростом экзостоза, тогда как подлежащая кость и основание экзостоза имеют строение нормальной кости.
3. Единичные или множественные экзостозы, обычно имеющие площадь основания значительной величины. Отмечают несовершенное костеобразование не только ткани, образующей экзостоз, но и метафизарного отдела кости — участки неравномерного обызвествления, свидетельствующие о более глубокой дисплазии росткового хряща кости. Часто наблюдаются деформация и укорочение кости. Обычно требуются корригирующие Ортопедические операции.
4. Множественные экзостозы, как правило, расположенные на уровне одной зоны роста. Имеют широкое основание, наблюдается нарушение развития всего метаэпифизарного отдела кости с ее деформацией и одновременно нарушением нормального костеобразования не только экзостоза, но и всего поперечника кости на уровне метафиза, где хорошо видны множественные участки неравномерного обызвествления и резко нарушены процессы костеобразования. При этой форме дисплазии оперативное удаление экзостоза не может расцениваться как радикальная операция в связи с тем, что остается неправильно развитая вся метафизарная часть кости с островками хрящевой ткани и с участками обызвествления (рис. 14.4).

Рис. 14.4. Множественные костно-хрящевые экзостозы в верхней трети плечевой кости; вследствие отсутствия нормальной костной ткани требуется поперечная резекция.
Рекомендуемое некоторыми авторами расширение оперативного вмешательства в виде удаления не только экзостоза, но и части подлежащего отдела кости с помощью долота не оправдано, так как при этом изменен весь метафиз.
Большая травма патологически измененной части кости, длительный послеоперационный процесс репарации следует считать неблагоприятными моментами, способными вызвать злокачественное перерождение кости. Таким больным показана сегментарная резекция.
5. Костно-хрящевые экзостозы, прогрессивно увеличивающиеся или быстро растущие после 14—17-летнего, а иногда даже после 30-летнего возраста (обычно они в этом возрасте растут медленнее, а к моменту закрытия зон роста костей перестают расти вовсе), свидетельствуют о приобретении хрящевым покрытием экзостоза автономного роста, т.е. превращении его в хрящевую опухоль — хондрому. Клинико-рентгенологически это проявляется в несоответствии рентгенологических размеров, которые меньше размеров, определяемых клинически, так как хрящевое покрытие нерентгеноконтрастно. Для выявления истинного размера экзостоза рентгенологически необходимы введение газа на границе хрящевого покрытия и мягких тканей, исследование с помощью компьютерной или магнитно-резонансной томографии. У части больных эти экзостозы превращаются за счет хрящевой «шапки» в ходросаркомы.
6. Экзостозная дисплазия всех ростковых зон скелета. При этой форме, как правило, на первый план выходят симптомы общей резкой дисплазии, а не деформация за счет экзостозов. Бывают изменены размеры и форма мозгового и лицевого черепа, что наблюдалось нами в 1963 г. (рис. 14.5).

Рис. 14.5. Тотальное поражение зон роста костей экзостозами, маленький рост. а — внешний вид больного; б — деформация черепа; в — множественные экзостозы верхних концов плечевых костей, деформация грудной клетки; г — деформация костей таза, верхних концов бедренных костей; д — множественные экзостозы костей нижних конечностей.
Нередко отмечаются признаки дисплазии и других органов. При наличии множественных экзостозов эта болезнь передается по наследству. Известна как синдром Лангера—Гидиона.
7. Экзостозы у пожилых и старых людей, как правило, не имеют растущей активной хрящевой «шапки». В случае нарушения развития метафизарной зоны с наличием неравномерно обызвествленных хрящевых участков озлокачествление наступает не по периферии экзостоза, как это бывает у юношей и молодых людей с растущим хрящевым покрытием, а внутри экзостоза — метафизарного отдела кости, что сопровождается и другой клинической картиной: нет резкого увеличения размеров озлокачествляющегося экзостоза, как это наблюдается у молодых людей, а болевой симптомокомплекс сопровождается изменением рентгенологического рисунка метафизарного отдела кости и появлением полей разрушения лизиса кости.
Лечение экзостозной дисплазии, равно как и озлокачествленных экзостозов, в настоящее время только оперативное.
Показания к оперативному вмешательству, определяемые клинической характеристикой экзостозной дисплазии:
А экзостозы с совершенной оссификацией, не представляющие онкологической опасности и сопровождающиеся болевыми ощущениями, функциональными нарушениями, деформациями и т.д., — подлежат удалению;
А единичные или множественные экзостозы с несовершенной оссификацией, нормальной или измененной костной тканью метафиза при их значительной величине, давлении на сосуды, нервы, с перемещением мышц по их поверхности — иссекают вместе с основанием, чтобы кость приобрела нормальную форму;
А прогрессивно увеличивающиеся экзостозы с быстрым автономным ростом хрящевого покрытия, так называемые пролиферирующие экзостозы, размеры которых клинически значительно больше рентгенологических, подлежат иссечению экзостоза с основанием и покрывающими фасциальными образованиями в любом возрасте (мы расцениваем их как пресаркоматозный процесс);
А экзостозная дисплазия всех ростковых зон скелета, характеризующаяся больше деформацией костей, чем ростом экзостозов, иногда сопровождающаяся дисплазией внутренних органов, — имеет ограниченные показания к оперативному вмешательству, жоларое в особых случаях может быть направлено больше на исправление деформации костей, чем на удаление экзостозов;
А при озлокачествленных экзостозах показано оперативное вмешательство, объем которого (резекция или ампутация) зависит от локализации, распространенности опухоли и ее морфологической характеристики.
Наши клинические наблюдения показали, что экзостозная хондродисплазия клинически представляет ряд значительно отличающихся друг от друга процессов: от незначительной дисплазии области ростковой зоны кости до развития опухолевого процесса, иногда превращающегося в злокачественное новообразование.
Мы наблюдали 25 больных с множественными костно-хрящевыми экзостозами, у которых отмечено последовательное озлокачествление двух и трех экзостозов. Оперативные вмешательства, произведенные абластично последовательно и адекватно, позволили сохранить больным жизнь и конечности.
Следует помнить: если у больного озлокачествляется один экзостоз, то |имеются предпосылки и для озлокачествления второго и третьего экзостоза. К счастью, степень озлокачествления в каждом последующем очаге остается приблизительно той же, в то время как при болезни Олье или дисхондроплазии озлокачествление каждого последующего очага наступает через более короткий промежуток времени, степень злокачественности нарастает и третий очаг озлокачествления нередко дает отдаленные метастазы. Создается впечатление, что меняется весь внутренний фон больного с дисхондроплазией, который и вызывает процесс озлокачествления, хотя возможно и наоборот.
Как правило, .экзостоз превращается в хондросаркому, при этом может озлокачествляться или, вернее, приобретать атипичный рост хрящевая «шапка» экзостоза, превращающаяся не только в хондрому, но и в хондросаркому. Хондросаркома может возникать в средней части растущего экзостоза, где образуются очаги неравномерного обызвествления, и, наконец, озлокачествление возможно в диспластической зоне роста или основании экзостозов. Все три локализации озлокачествления имеют отличия в клинической и рентгенологической картине, а также в построении плана и определении объема оперативного вмешательства.
Мы только один раз видели у 16-летнего юноши превращение в остеогенную саркому бедренной кости дистальной зоны роста при массивных сливных экзостозах.
Больной перед поступлением в ЦИТО был нерадикально оперирован: операция заключалась лишь в удалении наиболее выстоящего, растущего экзостоза, после чего рост всех экзостозов и особенно оперированного участка значительно ускорился, сопровождался сильнейшей болью и достиг величины, превышающей размер головы взрослого человека. Больному произведена ампутация в средней трети бедра, но через месяц обнаружены множественные метастазы в легких, и он погиб. Несомненно свою роль сыграли травма опухолевых тканей, нанесенная во время нерадикальной операции, и возраст, в котором на зоны роста и экзостозы воздействуют соматотропный и все остальные гормоны роста.
Озлокачествление в области основания экзостоза и прилежащего участка кости, особенно метафиза, чаще происходит у взрослых и пожилых людей.
Особенно памятен врач-рентгенолог 75 лет с экзостозом по задней поверхности нижнего метафиза бедренной кости, полностью оссифицированным с небольшим количеством участков неправильного обызвествления. В течение последнего года появились почти постоянные боли в ноге, которых раньше не было. При клиническом осмотре обнаружены экзостоз небольших размеров и атрофия мышц этой ноги. На рентгенограмме у основания экзостоза выявлен очаг неправильного лизиса костной ткани. Больному предложена ампутация бедра, от которой он отказался.
Через 8 мес он обратился повторно, попросив сделать ему ампутацию, так как боли усилились и стали постоянными. При изучении препарата обнаружена хондросаркома средней степени зрелости. Известно, что больной был жив в течение еще 10 лет.
Примером последовательного озлокачествления экзостозов может служить больная с множественными экзостозами, которая обратилась с гигантской хондросаркомой, захватывающей две нижние трети бедренной кости. Были выполнены удаление бедренной кости вместе с опухолью, эндопротезирование с коленным и тазобедренным суставом.

Рис. 14.6. Множественные костно-хрящевые экзостозы, окружающие шейку и головку бедренной кости (а). После удаления экзостозов видна атрофия от давления шейки и головки бедренной кости (б).
Через 1,5 года наступило озлокачествление экзостозов головки малоберцовой кости, произведена резекция пораженной головки малоберцовой кости. Больная вышла замуж, родила сына, жива, здорова в течение 13 лет. Экзостозная дисплазия, как уже было сказано выше, может наблюдаться практически в любом месте человеческого скелета и вызывать самые разнообразные осложнения (рис. 14.6).
Предвидеть эти осложнения и не допустить их развития — обязанность врачей; для этого больные должны находиться под диспансерным наблюдением, что позволит вовремя выполнить оперативное вмешательство. Нет, пожалуй, другого такого процесса, при котором патология ставила бы перед хирургом такие сложные и не похожие одна на другую задачи.
По степени опасности, которую представляют экзостозы различной локализации, следует расположить их, по нашему мнению, в следующей последовательности .
1. Экзостозы задних отделов позвонков: а) при росте в просвет спинномозгового канала сдавливают спинной мозг, б) при озлокачествлении (превращении в хондросаркому) абластичное, радикальное удаление не всегда возможно, рецидивы.
2. Экзостозы в области головки и шейки ребра, особенно I ребра.
3. Экзостозы в области поперечных отростков (одновременно 2—3—4 позвонка и бугорка одноименных ребер); при озлокачествлении абластично их удалить очень трудно или невозможно.
4. Экзостозы ребер, растущие в сторону грудной полости, невидимые и поэтому иногда достигающие больших размеров.

Рис. 14.7. Резекция верхнего конца бедренной кости вместе с хондросаркомой. На руке хирурга лежат наружная подвздошная, бедренная артерии и вена, бедренный нерв.
5. Экзостозы костей таза: нижнего края подвздошной кости, области ягодичной вырезки, области крестцово-подвздошного сустава, растущие в полость таза, располагающиеся под подвздошными сосудами или поД ягодичными мышцами.
6. Экзостозы на больших костях конечностей, растущие с расслаиванием фасциального влагалища крупных сосудов и поэтому травмирующие их, вызывая кровотечения, аневризмы.
7. Экзостозы чаще множественные, когда область зоны роста кости (весь поперечник кости) патологически изменена.
8. Экзостозы, смещающие крупные сосуды конечности и нервные стволы, вызывающие нарушение кровоснабжения или параличи.
9. Экзостозы с нарушенным процессом окостенения, с большими хрящевыми «шапками», потенциально способные к озлокачествлению.
10. Экзостозы больших размеров у одного больного, продолжающие расти, способные к последовательному озлокачествлению.
11. Большие экзостозы, приподнимающие, смещающие мышцы и сухожилия.
На основании этого перечисления становится ясным, что описать все виды выполняемых оперативных вмешательств здесь невозможно. Мы указываем лишь на некоторые из них.
Только за один месяц нам пришлось произвести два совершенно атипичных оперативных доступа на плече: у одного больного — при расположении экзостоза с длинным пирамидовидным основанием на задневнутренней поверхности верхней трети плечевой кости и у другого — при наличии 4 экзостозов, между которыми, извиваясь, проходил лучевой нерв.
В сложнейшие положения ставят хирурга озлокачествившиеся экзостозы позвонков, костей таза. Нужно всегда быть настороже, чтобы избежать конфликта с сосудами или сначала пересечь магистральный сосудистый пучок, удалить экзостоз-хондрому и наложить сосудистый шов.
Большую сложность для оперативного удаления представляют гигантские экзостозы верхнего конца бедренной кости из-за возможной травматизации ветвей глубокой артерии бедра — a. profunda femoris (рис. 14.7).
Растущий экзостоз, хондросаркома верхнего конца бедренной кости постепенно растягивают все перечисленные ветви глубокой артерии бедра.


Рис. 14.8. Методика удаления больших экзостозов и хондросарком верхнего конца бедренной кости по С.Т.Зацепину. а — верхний конец бедренной кости, на передневнутренней поверхности которой располагается больших размеров хондросаркома, через ее нижний край сильно натянуты все ветви глубокой артерии бедра; б — бедренные артерия и вена пересечены, кровообращение восстановлено путем применения сосудистых протезов — удлинение сосудов дает возможность мобилизовать сосуды, отделив их от опухоли, резецировать и удалить верхний конец бедренной кости вместе с опухолью; в — после замещения дефекта эндопротезом артерию и вену сшивают конец в конец (срок наблюдения 23 года). г — схема операции.
Когда образование достигает в длину 18—22 см, натяжение этих артерий настолько велико, что их очень трудно приподнять над опухолью, а прободающие артерии располагаются все рядом на одном уровне — у дистального конца образования. Кроме того, из-за натяжения артерий их просвет резко сужен и они кажутся малозначащими артериальными ветвями. Их пересечение влечет за собой некроз или глубокий некробиоз приводящей и задней групп мышц. Обширные некротические процессы вызывают нагноения, требующие проведения экзартикуляции бедра, или тяжелейшую интоксикацию, способную привести к смерти больного в течение 1—2 сут, если не будут предприняты срочные меры. Опыт этих трудных оперативных вмешательств дал нам основание предложить новую методику оперативного вмешательства, когда экзостоз или хондросаркома верхнего конца бедренной кости (всегда располагающиеся по медиальнопередней и задней поверхности) достигает средней трети бедренной кости.
Оперативная методика по C.T. Зацепину (1976). Впервые выполнена в 1973 г. больному 25 лет с диагнозом: рецидив хондросаркомы верхнего конца левой бедренной кости (рис. 14.8). Морфологически: хондросаркома высокой степени зрелости. Оперативный доступ — по передней поверхности бедра, сначала косо вдоль и несколько ниже пупартовой связки, затем над сосудистым пучком и далее по проекции бедренной кости. Выделяют бедренный нерв, бедренную артерию и вену, приподнятые опухолью. Перевязывают наружную артерию и вену, окружающие бедро, затем обнажается место отхождения глубокой артерии бедра. На бедренную артерию и вену накладывают сосудистые зажимы — один сразу ниже пупартовой связки, второй — несколько проксимальнее отхождения глубокой артерии бедра, после чего бедренную артерию и вену пересекают.
Если хирург может удалить верхний отдел бедренной кости вместе с опухолью, провести эндопротезирование тазобедренного сустава и дефекта бедренной кости за 1 ч 30 мин — 2 ч, то можно оставить зажимы; если же операция потребует больше времени, верхний и нижний концы вены и артерии соединяют трубками — выполняют временное протезирование бедренной артерии и вены, что нежелательно, так как это может значительно увеличить кровопотерю.
С.Т.Зацепин
Костная патология взрослых
Комментировать:
Похожие статьи:
Удаление гигантских доброкачественных и некоторых злокачественных опухолей крестца
Категории: Костная патология, Лечение при опухолях костей,
Доброкачественные опухоли крестца, особенно неврогенного происхождения — неврилеммомы, нейрофибромы, достигают иногда очень больших, даже гигантских размеров. Они смещают кверху и деформируют мочевой..
Удаление опухолей крестца
Категории: Костная патология, Лечение при опухолях костей,
Рис. 43.14. Тератома крестца. а разрушены III, IV, V крестцовые позвонки — тератома удалена. Метастазы рака в крестце выявлены у 72 пациентов (или 8 %) из 908 оперированных с метастатическими..
Паразитарные и грибковые заболевания костей
Категории: Костная патология, Дисплазии и опухоли костей,
Альвеококкоз и эхинококкоз Частота поражения костей эхинококковом и альвеококкозом на большом материале не исследована и в доступной нам литературе не представлена. К сожалению, то же произошло и с..
Нейрогенные опухоли костей
Категории: Костная патология, Дисплазии и опухоли костей,
Нейрогенные опухоли костей — неврилеммомы и нейрофибромы, как доброкачественные, так и особенно злокачественные, редко встречаются у больных, и даже в специализированных учреждениях и отделениях костной..

