Учебные материалы
Конектбиофарм
Работа
Компании
Реклама от Google
Хирургическая тактика при опухолях суставных концов костей и нагноениях после операций
Категории: Костная патология, Лечение при опухолях костей,
Наличие злокачественной формы остеобластокластомы верхнего эпиметафиза большеберцовой кости с гнойным процессом при рецидиве опухоли после двух операций с костной ауто- и аллопластикой служит показанием к ампутации конечности. При комбинации опухолевого и гнойного процессов требуется радикальная обширная резекция суставного конца кости. При наличии обширного дефекта необходимо его пластическое закрытие, но аллотрансплантацию идентичным суставным концом в условиях гнойного процесса не производят, как и аллопластику. При замещении дефекта по методике Илизарова можно добиться успеха, но при этом теряется подвижность в коленном суставе.
Приводим наше наблюдение.
Больная К-на, 17 лет. В 1971 г. по поводу остеобластокластомы внутреннего мыщелка большеберцовой кости в одной из больниц Ярославля ей выполнили краевую резекцию с пластикой дефекта кортикальными аллогенными трансплантатами. Через 10 мес в связи с рецидивом, поразившим весь эпиметафиз, произведена околосуставная резекция, в обширную полость помещены аллотрансплантаты. Наступило нагноение с обильным гнойным отделяемым и свищом большого размера. Препараты опухоли изучены морфологами ЦИТО. Установлен диагноз: злокачественная форма остеобластокластомы (рис. 35.10).
Как и в описанных выше наблюдениях, мы выбрали для замещения дефекта эндопротез из метилметакрилата, идентичный по форме суставному концу кости, со штифтом на нижнем конце, который мы ввели в костномозговой канал диафиза большеберцовой кости. Боковые связки и собственная связка надколенника подшиты к эндопротезу через просверленные в нем каналы. Подведение антибиотиков к поверхности эндопротеза позволило получить первичное заживление раны. Через 3 мес больная стала ходить без костылей, восстановился полный объем движений в коленном суставе, много ходила, танцевала. Через год произошел перелом эндопротеза у основания штифта, введенного в костномозговой канал; это вначале не отразилось на опорной функции конечности, но постепенно наступило укорочение конечности на 5—6 см за счет смещения эндопротеза. Метод второго оперативного вмешательства был разработан не сразу.
Больная поступила в отделение в 1977 г., с помощью дистракционного аппарата устранено укорочение конечности и смещение эндопротеза. Изготовлены штифты (диаметром 14 и 16 мм) из нержавеющей стали с кольцевидными утолщениями. Операция (после снятия дистракционного аппарата) заключалась в обнажении места перелома, т.е. стыка эндопротеза с большеберцовой костью. Удален отломившийся зуб эндопротеза. Сверлом проделаны каналы в эндопротезе и в большеберцовой кости, которые заполнили цементом. Затем в костномозговой канал и канал эндопротеза был введен металлический штифт. Через несколько минут наступила надежная фиксация эндопротеза. Больная опять получила возможность свободно ходить, восстановились движения в коленном суставе.
Это наблюдение дает нам право рекомендовать применение пластмассовых эндопротезов суставных концов с каналом в дистальном конце, чтобы на втором этапе операции после ликвидации инфекции с помощью металлического штифта и цемента добиться надежного соединения. Применять металлические фиксаторы во время первой операции при нагноении нельзя, так как опасность воспалительного процесса возрастает. Однако это положение неоднозначно. Мы располагаем наблюдением, когда пластмассовый эндопротез нашей конструкции с ножкой в виде штопора был помещен на место инфицированного аллотрансплантата верхнего конца плечевой кости с хорошим результатом. Во время операции был не только иссечен свищевой ход и удален инфицированный аллотрансплантат, но и иссечены все грануляции.
Переломы, несращения и рассасывание суставных аллотрансплантатов после обширных резекций суставных концов бедренной и большеберцовых костей, образующих коленный сустав, наблюдались у 11 наших больных: у 10 из них трансплантаты замещали нижний конец бедренной кости и у одного — верхний конец большеберцовой кости. Переломы наступали через 1,5—5 лет после пересадки, наиболее часто — на месте недостаточно совершенно выполненного соединения аллотрансплантата с костью реципиента.
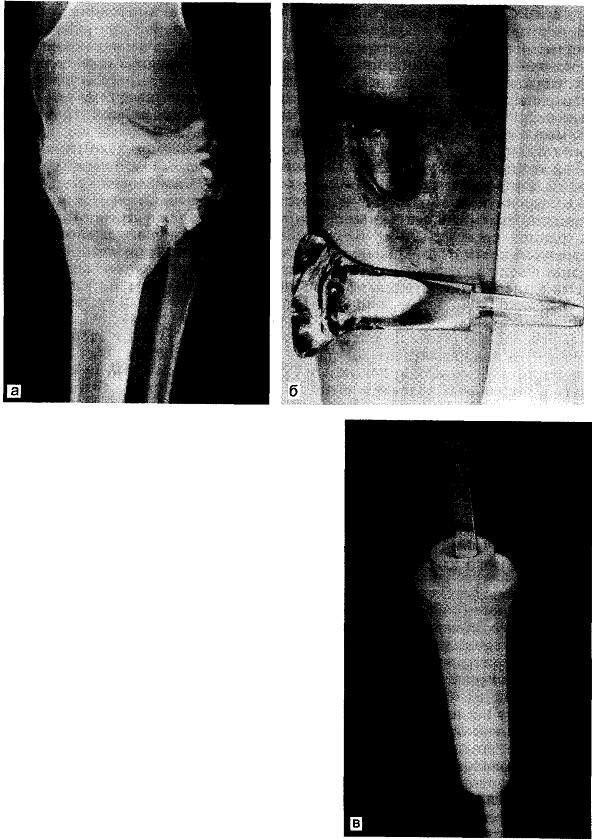
Рис. 35.10. Нагноение после экскохлеации злокачественной гигантоклеточной опухоли и костной аллопластики.
а — гигантоклеточная опухоль; б — резекция и замещение суставного конца эндопротезом из метилметакрилата; в — при нагноении кости в области диафиза дефект может быть замещен цилиндрической вставкой из метилметакрилата.
У этой группы больных были резко ограничены движения в коленном суставе, у некоторых к тому же наблюдались резко выраженные рубцовые изменения окружающих тканей и явления неполной конгруэнтности суставных поверхностей, что не позволяло рассчитывать на восстановление достаточного объема движений после повторной операции. Таким больным по предложению С.Т.Зацепина места перелома, несращения, рассасывания аллотрансплантата фиксировали мощным титановым штифтом, проводимым интрамедуллярно. Выполняли продольный разрез, разъединяли кости на месте соединения, рассверливали костномозговой канал бедренной кости и затем аллотрансплантата (у 3 больных с переломом аллотрансплантата в метадиафизарной зоне аллотрансплантаты заменены новыми). Титановый штифт диаметром 11 —14 мм и длиной 65—70 см вводили ретроградно в бедренную кость, затем — в дистальном направлении через аллотрансплантат и коленный сустав в костномозговой канал болыиеберцовой кости до границы средней и нижней трети. Вследствие физиологического изгиба бедренной кости в сагиттальной плоскости и не соответствующей ему кривизны аллотрансплантата почти всегда наблюдаются значительные трудности в проведении штифта, который необходимо до операции изогнуть.
У большинства больных приходится вскрывать коленный сустав, иногда опиливать суставные поверхности костей и на глаз проводить штифт в большеберцовую кость. До операции трудно придать штифту необходимую кривизну и подправлять приходится во время операции, что очень трудно, так как титановый штифт диаметром 11 — 14 мм даже сильный мужчина согнуть в стерильных условиях не может, поэтому мы предложили приспособление для изгиба штифтов в стерильных условиях. У всех больных получены хорошие функциональные и анатомические результаты. После операции не требуется наружная фиксация, через несколько дней больные поднимают ногу, встают с постели и ходят с костылями, через 16—24 дня большинство пациентов можно выписывать домой. Через 2—4 мес они начинают ходить с палкой или без нее.
С.Т.Зацепин
Костная патология взрослых
Приводим наше наблюдение.
Больная К-на, 17 лет. В 1971 г. по поводу остеобластокластомы внутреннего мыщелка большеберцовой кости в одной из больниц Ярославля ей выполнили краевую резекцию с пластикой дефекта кортикальными аллогенными трансплантатами. Через 10 мес в связи с рецидивом, поразившим весь эпиметафиз, произведена околосуставная резекция, в обширную полость помещены аллотрансплантаты. Наступило нагноение с обильным гнойным отделяемым и свищом большого размера. Препараты опухоли изучены морфологами ЦИТО. Установлен диагноз: злокачественная форма остеобластокластомы (рис. 35.10).
Как и в описанных выше наблюдениях, мы выбрали для замещения дефекта эндопротез из метилметакрилата, идентичный по форме суставному концу кости, со штифтом на нижнем конце, который мы ввели в костномозговой канал диафиза большеберцовой кости. Боковые связки и собственная связка надколенника подшиты к эндопротезу через просверленные в нем каналы. Подведение антибиотиков к поверхности эндопротеза позволило получить первичное заживление раны. Через 3 мес больная стала ходить без костылей, восстановился полный объем движений в коленном суставе, много ходила, танцевала. Через год произошел перелом эндопротеза у основания штифта, введенного в костномозговой канал; это вначале не отразилось на опорной функции конечности, но постепенно наступило укорочение конечности на 5—6 см за счет смещения эндопротеза. Метод второго оперативного вмешательства был разработан не сразу.
Больная поступила в отделение в 1977 г., с помощью дистракционного аппарата устранено укорочение конечности и смещение эндопротеза. Изготовлены штифты (диаметром 14 и 16 мм) из нержавеющей стали с кольцевидными утолщениями. Операция (после снятия дистракционного аппарата) заключалась в обнажении места перелома, т.е. стыка эндопротеза с большеберцовой костью. Удален отломившийся зуб эндопротеза. Сверлом проделаны каналы в эндопротезе и в большеберцовой кости, которые заполнили цементом. Затем в костномозговой канал и канал эндопротеза был введен металлический штифт. Через несколько минут наступила надежная фиксация эндопротеза. Больная опять получила возможность свободно ходить, восстановились движения в коленном суставе.
Это наблюдение дает нам право рекомендовать применение пластмассовых эндопротезов суставных концов с каналом в дистальном конце, чтобы на втором этапе операции после ликвидации инфекции с помощью металлического штифта и цемента добиться надежного соединения. Применять металлические фиксаторы во время первой операции при нагноении нельзя, так как опасность воспалительного процесса возрастает. Однако это положение неоднозначно. Мы располагаем наблюдением, когда пластмассовый эндопротез нашей конструкции с ножкой в виде штопора был помещен на место инфицированного аллотрансплантата верхнего конца плечевой кости с хорошим результатом. Во время операции был не только иссечен свищевой ход и удален инфицированный аллотрансплантат, но и иссечены все грануляции.
Переломы, несращения и рассасывание суставных аллотрансплантатов после обширных резекций суставных концов бедренной и большеберцовых костей, образующих коленный сустав, наблюдались у 11 наших больных: у 10 из них трансплантаты замещали нижний конец бедренной кости и у одного — верхний конец большеберцовой кости. Переломы наступали через 1,5—5 лет после пересадки, наиболее часто — на месте недостаточно совершенно выполненного соединения аллотрансплантата с костью реципиента.

Рис. 35.10. Нагноение после экскохлеации злокачественной гигантоклеточной опухоли и костной аллопластики.
а — гигантоклеточная опухоль; б — резекция и замещение суставного конца эндопротезом из метилметакрилата; в — при нагноении кости в области диафиза дефект может быть замещен цилиндрической вставкой из метилметакрилата.
У этой группы больных были резко ограничены движения в коленном суставе, у некоторых к тому же наблюдались резко выраженные рубцовые изменения окружающих тканей и явления неполной конгруэнтности суставных поверхностей, что не позволяло рассчитывать на восстановление достаточного объема движений после повторной операции. Таким больным по предложению С.Т.Зацепина места перелома, несращения, рассасывания аллотрансплантата фиксировали мощным титановым штифтом, проводимым интрамедуллярно. Выполняли продольный разрез, разъединяли кости на месте соединения, рассверливали костномозговой канал бедренной кости и затем аллотрансплантата (у 3 больных с переломом аллотрансплантата в метадиафизарной зоне аллотрансплантаты заменены новыми). Титановый штифт диаметром 11 —14 мм и длиной 65—70 см вводили ретроградно в бедренную кость, затем — в дистальном направлении через аллотрансплантат и коленный сустав в костномозговой канал болыиеберцовой кости до границы средней и нижней трети. Вследствие физиологического изгиба бедренной кости в сагиттальной плоскости и не соответствующей ему кривизны аллотрансплантата почти всегда наблюдаются значительные трудности в проведении штифта, который необходимо до операции изогнуть.
У большинства больных приходится вскрывать коленный сустав, иногда опиливать суставные поверхности костей и на глаз проводить штифт в большеберцовую кость. До операции трудно придать штифту необходимую кривизну и подправлять приходится во время операции, что очень трудно, так как титановый штифт диаметром 11 — 14 мм даже сильный мужчина согнуть в стерильных условиях не может, поэтому мы предложили приспособление для изгиба штифтов в стерильных условиях. У всех больных получены хорошие функциональные и анатомические результаты. После операции не требуется наружная фиксация, через несколько дней больные поднимают ногу, встают с постели и ходят с костылями, через 16—24 дня большинство пациентов можно выписывать домой. Через 2—4 мес они начинают ходить с палкой или без нее.
С.Т.Зацепин
Костная патология взрослых
Комментировать:
Похожие статьи:
Удаление гигантских доброкачественных и некоторых злокачественных опухолей крестца
Категории: Костная патология, Лечение при опухолях костей,
Доброкачественные опухоли крестца, особенно неврогенного происхождения — неврилеммомы, нейрофибромы, достигают иногда очень больших, даже гигантских размеров. Они смещают кверху и деформируют мочевой..
Удаление опухолей крестца
Категории: Костная патология, Лечение при опухолях костей,
Рис. 43.14. Тератома крестца. а разрушены III, IV, V крестцовые позвонки — тератома удалена. Метастазы рака в крестце выявлены у 72 пациентов (или 8 %) из 908 оперированных с метастатическими..
Удаление гигантских доброкачественных и некоторых злокачественных опухолей крестца
Категории: Костная патология, Лечение при опухолях костей,
Доброкачественные опухоли крестца, особенно неврогенного происхождения — неврилеммомы, нейрофибромы, достигают иногда очень больших, даже гигантских размеров. Они смещают кверху и деформируют мочевой..
Удаление опухолей крестца
Категории: Костная патология, Лечение при опухолях костей,
Рис. 43.14. Тератома крестца. а разрушены III, IV, V крестцовые позвонки — тератома удалена. Метастазы рака в крестце выявлены у 72 пациентов (или 8 %) из 908 оперированных с метастатическими..

