Учебные материалы
Конектбиофарм
Работа
Компании
Реклама от Google
Плечелопаточный периартроз (продолжение)
Категории: Ортопедическая неврология, Синдромы шейного остеохондроза,
Начало
Третьим доказательством возможного неврогенного, а не локального механизма периартроза является его своеобразие у больных с церебральными очаговыми заболеваниями.
Плечелопаточный периартрит выявляется у больных на стороне постинсультного гемипареза в 15-20% (Столярова Л.Г. и соавт., 1989). Их патогенез был изучен на нашей кафедре экспериментально (Веселовский В.П., 1978). Создание мозгового очага способствовало развитию характерных экстравертебральных синдромов при наличии поражения позвоночника. Так, у больных гемиплегией, у которых не может быть и речи ни о «восходящем», ни о «нисходящем» неврите, возникают нередко боли в разболтанном или пораженном контрактурой плечевом суставе. Источником этих болей во многих случаях является раздражение чувствительных нервных окончаний периартикулярных тканей, а также тонически напряженных мышц (Ван-Синь-дэ, 1956; Аникин М.М. и соавт., 1961). В последующем мы установили, что источником этих болей является отнюдь не органически пораженный зрительный бугор, а сопутствующий церебральному очагу шейный остеохондроз.
Плечевые боли при гемиплегии нельзя считать «таламическими». Против этого говорит и время их возникновения через недели и месяцы после инсульта, по данным J.Budinova-Smela et al. (1960), через 1-3 месяца после инсульта. О том же говорит их локализация не во всех тканях и суставах на стороне гемиплегии, зависимость болей от позы и движений. Также и двигательные нарушения, формирующиеся в данной зоне в восстановительном и резидуальном периодах гемиплегии, не могут быть объяснены одними лишь церебральными влияниями. Известно, что поза Вернике-Мана характеризуется спастической гипертонией разгибателей голени, стопы, приводящих мышц бедра, а в руке — сгибателей, пронаторов и приводящих мышц. Однако мышечно-тонические взаимоотношения в области плечевого сустава оказываются весьма своеобразными. Вне связи с проблемой остеохондроза или плечелопаточного периартроза возможность контрактуры мышц плечевого сустава при гемиплегии подчеркивалась еще E.Brissaud (1880), Л.О.Даркшевичем (1891).
Наряду с напряжением мышц, приводящих плечо, а также некоторых мышц надплечья, плечо часто опущено и суставная щель зияет: увеличивается расстояние между акромионом и головкой плечевой кости (Ткачева К.Р., 1968; Smith R.G. etal, 1982). Специальное клиническое исследование, проведенное в нашей клинике М.М.Алексагиной (1972), позволило установить наличие существенного периферически-нервного компонента в развитии болевого синдрома. Мышечный тонус в парализованных конечностях у 13 из 22 обследованных был повышен, у 9 — понижен. У 2 больных повышенный до этого тонус понизился со дня появления болевого синдрома в руке (на 4-й и 11-й дни основного заболевания). Другие особенности клинической картины позволили четко определить болевой синдром как плечелопаточный периартроз и высказаться в пользу его связи с шейным остеохондрозом. В анамнезе у всех больных удалось выявить боли или хруст в шее, «радикулиты», у некоторых — ранения в руку, у одного — контрактуру Дюпюитрена. Одновременно с появлением болей развивались характерные для плечелопаточного периартроза нейроваскулярные, нейродистрофические и мышечно-тонические нарушения на стороне брахиальгии. У 12 больных ограничение объема движений головы и все типичные точки на шее были выражены весьма значительно. У всех наблюдались отечность, синюшность и похолодание кисти, передняя лестничная мышца была резко болезненной, напряженной и утолщенной. У 20 имелась болезненность клювовидного отростка, точек прикрепления дельтовидной мышцы к плечевой кости, плечелучевой мышцы и других мест прикрепления сухожилий и связок к костным выступам. В мышцах плечевого пояса пальпировались болезненные узлы Мюллера или Корнелиуса. Появилась резкая боль при активном и пассивном отведении руки в сторону, вперед, при закладывании ее за спину. У 11 больных наблюдался симптом Довборна. В области приводящих мышц плеча отмечалось повышение кожной температуры. Таким образом, у всех наших больных на стороне гемипареза развивалась типичная картина плечелопаточного периартроза с синдромом передней лестничной мышцы.
На рентгенограммах шейного отдела позвоночника определялись выпрямление лордоза, уплощение дисков, передние и задние экзостозы, т.е. изменения II—III степеней по Зекеру. На снимках плечевого пояса имелся диффузный пороз костной ткани на стороне брахиальгии, у 4 — «симптом кольца» по В.С.Майковой-Строгановой (1957).
Боли в парализованной руке возникали в сроки от 2 до 45 дней, у 3 — через 2-3 месяца после начала церебрального заболевания. Они развивались постепенно в течение 3-4 дней, были чаще ноющего, мозжащего характера, беспокоили при активных и пассивных движениях, реже возникали спонтанно по ночам. У всех наблюдалось снижение пальпаторного тонуса на стороне брахиальгии, а у 13 это сочеталось с повышением тонуса по пирамидному или экстрапирамидному типу при пассивных движениях, гипотрофия мышц гипотенара и межкостных мышц. У 19 обследованных, у которых мышечный тонус был понижен или незначительно повышен (I-II степени), обнаруживалось увеличение корако-акромиобрахиальной щели на стороне брахиальгии.
С учетом сложных нейрогенных особенностей мышечно-тонических механизмов следует считать упрощенными представления о периартрозах после инсульта как артропатии с растяжением капсулы сустава из-за тяжести руки(Ткачева Г.Р. и соавт., 1966). Достаточно указать на тот факт, что боли в капсуле сустава возникают и в постели, когда силы тяжести в отношении руки ни при чем.
По мнению P.Henning (1992), играет роль тонус мышц, фиксирующих головку плеча (автор различает две конституции: варусный гипертонус, чаще у мужчин, и валыусный, гипотонический, чаще у женщин).
Соответственно при подъеме плеча головка касается «крыши» сустава в большей или меньшей степени. Далее мы сосредоточили внимание на мышцах, которые обнаруживали наибольшую пальпаторную болезненность и плотность в данной группе больных: на большой круглой, большой грудной и подлопаточной. Исследования Л.С.Лернер (1977, 1978) установили, что наиболее грубые электромиографические сдвиги, а также наиболее грубое снижение лабильности отмечались в приводящих мышцах сравнительно с отводящими. Оценка состояния шейного отдела позвоночника и связанного с ним плечелопаточного периартроза позволила получить адекватное объяснение болевого синдрома в области плеча и при гемиплегии. Он обусловлен формирующимися вертеброгенными синдромами плечелопаточного периартроза и лестничной мышцы у больных гемиплегией при наличии возрастных изменений в капсулах суставов.
Наши наблюдения согласуются с электромиографическими данными тех авторов, которые показали, что при гемиплегии в процесс вовлекаются не только центральные, но и периферические нейроны (Goldcamp О., 1967; Bhala R., 1969) — обнаруживаются денервационные потенциалы. По мнению Ю.С.Юсевич (1958), K.Krueger и G.Wyalonis (1973), они обусловлены альтерацией периферических мотонейронов вследствие выключения трофического влияния кортикоспинальных волокон. Сама по себе эта трактовка не объясняла факт вовлечения в патологию мышц руки при интактности периферических мотонейронов, иннервирующих мышцы ноги. Все приведенные выше наблюдения, а также данные, на которых остановимся ниже, показали значимость центральных влияний при гемиплегии при наличии периферического очага в зоне плечевого сустава.
Таким образом, третьим доказательством не местного, а нейрогенного характера синдрома плечелопаточного периартроза является возможность его возникновения у церебральных больных на стороне других проявлений очаговой патологии мозга.
Само по себе рефлекторное напряжение мышц, фиксирующих плечевой сустав при вертеброгенной патологии, на первых порах является защитным как компонент регионарной миофиксации (Веселовский В.П., Иваничев Г.А., Попелянский А.Я. и др., 1984).
Ниже мы убедимся, что источником импульсации, формирующей данный, как и любой другой вертеброгенный синдром, кроме вертебральных и церебральных очагов могут стать другие пораженные органы или ткани: любой источник импульсации из верхнего квадранта тела при определенных условиях может вызвать дефанс приводящих мышц плеча, а также соответствующие нейродистрофические нарушения, склеротомные боли и другие вегетативные расстройства.
Четвертое доказательство не локального, а нейрогенного механизма этого синдрома — возможность его возникновения в ответ на импульсацию из любого, не только позвоночного очага.
К периоду развития плечелопаточного периартроза при шейном остеохондрозе корешковые боли, если они имели место, сменяются склеротомными. Эти боли, равно как и корешковые гипоальгезии и нарушения рефлексов, не исчезали полностью. Сочетание «первичных» склеротомных симптомов делает клиническую картину весьма сложной, но вполне доступной неврологическому анализу. Т.к. плече-лопаточный периартроз является процессом нейродистро-фическим, важно установить, в какой мере при нем выражены другие вегетативные, в частности, нейрососудистые изменения. Многие считают вегетативные нарушения ведущими факторами патогенеза плечелопаточного периартроза. Некоторые авторы во главу угла плечелопаточных болей, включая и периартроз, ставят поражение звездчатого узла (Reischauer Щ 1949; Leriche R., 1955; Бротман М.К., 1962 и др.). Боли в плечелопаточной области возникают при искусственной ирритации звездчатого узла (Leriche R., Fontaine R., 1925; Поленов А.Я., Бондарчук А.Б., 1947). К вегетативным нарушениям имеют отношение и контрактурные явления, без которых нет картины плечелопаточного периартроза. При пассивных контрактурах отмечают понижение кожной температуры в дистальных отделах пораженной конечности, иногда цианоз, усиление сосудосуживающей адреналиновой реакции — картину симпатического раздражения (Русецкий И.И., 1954). При измерении температуры кожи у 15 больных шейным остеохондрозом с картиной плечелопаточного периартроза O.Stary (1959), Я.Ю.Попелянский (1960) обнаружили гипотермию в данных отделах конечности. Нарушается сенсоболевая адаптация и реактивность кожи руки на ультрафиолетовое облучение (Разумникова Р.Л., 1969). Результаты проведенного нами изучения некоторых нейрососудистых изменений при плечелопаточном периартрозе приводятся в табл. 5.4.
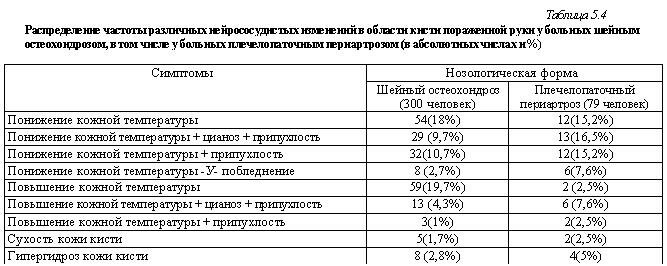
Из приведенной таблицы следует, что нейрососудистые нарушения в области кисти у больных плечелопаточным периартрозом встречаются чаще, чем в целом в группе больных шейным остеохондрозом без данного синдрома. То же относится и к мышечным дистрофическим изменениям, которые также должны рассматриваться как следствие вегетативных нарушений.
Что касается рефлекторных процессов, которые ведут к тугоподвижности, зависящей от мышечных контрактур при артикулярных и периартикулярных поражениях, то здесь мы встречаемся с теми же механизмами, которые обсуждались в связи с шейными прострелами, контрактурой передней лестничной, малой грудной и других мышц. Мышцы в области плечевого сустава являются, с одной стороны, адресатом, куда направляются патологические импульсы из позвоночника, с другой стороны, находясь в состоянии контрактуры, являются и источником патологических импульсов, направляющихся в спинной мозг. Таким источником могут быть и перетруживаемые мышцы, страдающие от микротравматизации, и импульсы из внутренних органов, в частности, при инфаркте миокарда (Osier W., 1897; Карчикян С.Н., 1928; Howard Т., 1930; Ротенберг Л.Е., 1933; Edeiker J., Wilfarth С, 1948; Askey J., 1941; JonsonA., 1943; Steinbrocker О. etal, 1948; Хвесина, 1949; Bayer H. et ai, 1950; Альбов Н.А., 1951; Дядькин Н.П., 1951; Swan D., McGowany, 1951; Ерусалимчик Х.Г., 1952; Jarvinen, 1952; Haus W., 1954; Parade G, 1955; Parade G., Bockel P., 1955; Тетельбаум А.Г., 1956; Steinbrocker O., Argyros N., 1957; Акимов С.А., 1959; Somerville W., 1959; Попелянский Я.Ю., 1961; Welfling Y., 1963; Дубровская М.К., 1965; Гордон КБ., Попелянский Я.Ю., 1966; Юренев П.Н., Семенович К.К, 1967; Боснев В., 1978; Четких Н.Л., 1992 и др.). Подобные нейродистрофические синдромы в области плеча и передней грудной стенки встречаются, по данным различных авторов, в 10-20% (Гордон И.Б., 1966). Они описывались и при плевролегочных заболеваниях (Jonson A., 1959; Заславский Е.С., 1970; Morandi G., 1971). Весьма часто их наблюдают при повреждении в руке, в частности, при переломе луча в типичном месте (Логачев К.Д., 1955; Kohlrausch W., 1955; Dietrich К, 1961; Строков B.C., 1978 и др.).
Таким образом, четвертым доказательством нейрогенной природы плечелопаточного периартроза и, в частности, в связи с импульсацией из вертебрального очага, является возможность развития того же синдрома и из других очагов — из различных тканей верхнеквадрантной зоны на ипсилатеральной стороне. Другие примеры участия висцерогенного механизма в развитии плечелопаточного периартроза будут приведены ниже.
Чтобы рассмотреть подробнее вопрос о взаимоотношении между различными очагами раздражения и рефлекторными контрактурами в области плечевого сустава, следует предварительно установить характер контрактурных явлений при плечелопаточном периартрозе. Учитывая хорошо установленный факт наличия дистрофических изменений в периартикулярной капсулярно-сухожильной ткани, следует признать, что в данном синдроме имеется компонент пассивной сухожильно-мышечной контрактуры со всеми характерными для нее вегетативно-сосудистыми рефлекторными влияниями. Однако даже в стадии выраженных явлений объем возможных активных движений в плечевом суставе при плечелопаточном периартрозе меньше объема пассивных движений. Следовательно, это не только пассивная, но и активная контрактура. Уменьшение активно-контрактурных проявлений при помощи лечебных воздействий ведет к уменьшению болей. В таких случаях становится ясным, что решающим моментом в синдроме были не сами по себе изменения в периартикулярной соединительной ткани, а рефлекторные мышечные напряжения. Наиболее часто источником рефлекторного воздействия на мышцы плечевого сустава, причиной, ведущей к их тоническому напряжению, является пораженный диск.
Удаление пораженного диска, как уже упоминалось, в некоторых наблюдениях ведет к исчезновению симптомов плечелопаточного периартроза. В связи с этим мы совместно с А.И.Осна (1966) проследили эффект новокаинизации пораженного диска. Под рентгенологическим контролем, уточняющим положение игл, введенных в диски, через них вводится 2% раствор новокаина (от 0,5 до 2-3 мл). Уже через две-три минуты значительно уменьшаются или исчезают контрактуры в мышцах плечевого сустава, и объем движений, дотоле резко ограниченный, значительно увеличивается. Болезненность же типических точек остается обычно без перемен. Через несколько дней, если процедура не повторяется или не применяются другие лечебные мероприятия, контрактурные явления восстанавливаются, хотя уже в менее выраженной форме. Приводим характерный пример.
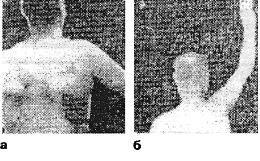
Больной П., 55 лет. В течение четырех лет страдал цервикалыией, а за год до поступления в стационар съг испытывать боли в правом предплечье и руке: картина типичного плечелопаточного периартроза. При поступлении правую руку отводил не более чем на 50°, и то лишь за счет лопатки (рис. 5.12). На спондилограмме остеохондроз Cy-vi, пневмомиелография показывала выпячива-ие диска Симу, а дискография — разрыв фиброзного кольца Civ-v- В этот последний диск было введено 2 мл 2% раствора новокаина. Через 2 минуты объем движений в плечевом суставе резко возрос. Через два часа поднимал руку чуть выше горизонтали — эффект, оставшийся и после. Сила сжатия увеличилась с 40 до 50 кг. Последующие физиотерапевтические воздействия в течение месяца привели к практическому выздоровлению.
Подобные результаты были затем получены в той же клинике А.П.Долгуном (1970) на 70 больных с плечелопаточными болями при шейном остеохондрозе и 8 больных с травмой шейного отдела позвоночника. Внутридисковая новокаиновая блокада или дерецепция пораженного диска спиртом вызывала уменьшение проявлений плечелопаточного периартроза через 4-5 минут после процедуры. При введении жидкости в различные шейные межпозвонковые диски боли в шее появляются почти у всех. Но у лиц с плечелопаточным периартрозом боль эта иррадиирует в больное плечо, притом только при раздражении «виновного» диска, которым может быть и диск QH-IV, и CVI-VH (Попелянский Я.Ю., Чудновский Н.А., 1978).
Рис. 5.12. Больной П. Объем возможных активных движений правой рукой во фронтальной плоскости: а — до новокаинизации шейного межпозвонкового диска; б — после новокаинизации диска.
Как мы видим, существует и прямое, пятое доказательство того, что важным источником патологических импульсов при плечелопаточном периартрозе обычно является патологически измененный позвоночник: данный синдром снимается дерецепцией пораженного диска. Эти импульсы, переключаясь через центральную нервную систему, формируют неврогенную контрактуру в области плечевого сустава. Таким образом, дискуссию в журнале «Советская медицина» по поводу реальности вертеброгенного характера плечелопаточного периартроза можно считать завершенной: возможность эта реальна (Попелянский Я.Ю., 1974).
В границах вертеброгенного плечелопаточного периартроза можно рассматривать вариант с преобладанием нейро-дистрофических изменений в периартикулярных тканях и вариант с преобладанием мышечно-тонических проявлений. В.П.Веселовский, Г.А.Иваничев, А.Я.Попелянский (1984) и др. склонны называть первый вариант истинным, а второй — псевдопериартрозом. При последнем, кроме аддукторов плеча, в состоянии компенсаторного фиксирующего напряжения находятся поднимающая лопатку, трапециевидная, лестничные, передняя зубчатая и ромбовидная мышцы.
В связи с установлением основного компонента синдрома — неврогенной контрактуры мы подвергли ее изучению с учетом роли патологической импульсации, под влиянием которой она формируется. В реальных условиях человек часто является носителем не одного, в частности, вертеброгенного заболевания. Как взаимодействуют такие очаги, каково состояние спинальных аппаратов при этом взаимодействии? Вопрос о лабильности соответствующих спинальных аппаратов при шейном остеохондрозе в нашей клинике был подвергнут специальному анализу с учетом как позвоночной, так и сопутствующей висцеральной патологии.
Среди 110 обследованных больных холециститом рентгенологически выявленный шейный остеохондроз диагностирован в 85%, в том числе у больных в возрасте до 40 лет — в 76%, у лиц без холецистита — в 21%. Унковертебральный артроз регистрировался чаще справа. Отсюда был сделан вывод о патогенетической связи между холециститом и шейным остеохондрозом (Попелянский Я.Ю., 1961; Петров Б. Г., 1966). Был установлен уровень воздействия патологических импульсов из желчного пузыря: у 28 больных холециститом и остеохондрозом последний был обнаружен исключительно на среднешейном уровне (Сщ-Су). В контрольной группе из 150 больных остеохондрозом без холецистита изолированное поражение среднешеиных сегментов отмечено лишь в 2%. Выявлена также зависимость частного поражения среднешейного отдела позвоночника от длительности заболевания холециститом. Т.к. патологические импульсы из пораженного желчного пузыря направляются по диафрагмальному нерву в среднешейные сегменты, здесь уместно упомянуть исследования L.Pollock и L.Davis (1935), F.Doran и A.Ratcliff (1954). Раздражая диафрагмальный нерв и иннервируемые им ткани, они вызывали боль в дельтовидной мышце, которая также иннервируется из среднешеиных сегментов. Рефлекторная дуга, таким образом, замыкается через цепь промежуточных невронов, особенно в спинальных сегментах С3-С5. У больных же шейным остеохондрозом, у которых на этом уровне изменено функциональное состояние спинальных сегментов, импульсация из желчного пузыря получает определенный спинальный «адрес». Упомянутым исследованием установлено, что изменения у молодых пациентов выражались преимущественно в форме подвывиха по Ковачу. Последний возможен как следствие дистонии мышечного «воротника», дистрофических изменений в диске, капсуле сустава. Клинические наблюдения показывают, что импульсы из больного желчного пузыря влияют на состояние тканей ипсилатерального верхнего квадранта тела, формирующих синдром плечелопаточного периартроза.
Интересно напомнить, что еще в 1933 г. Л.Е.Ротенберг отмечал в единичных случаях плечелопаточного периартроза одновременное усиление болей в желчном пузыре и плече. В 1959 г. мы впервые указали на роль импульсации из больного желчного пузыря на формирование синдромов шейного остеохондроза в правой руке. Позже физиологи, независимо от наших исследований, описали роль нейрогенных внутренних органов как генераторов патологической импульсации (Франкштейн СИ., 1974).
Под влиянием импульсации из патологически измененного органа возникают спинальные и стволовые рефлексы, увеличивается разряд, нейроны легче разряжаются, повышается чувствительность к самым обычным раздражениям. Эта импульсация вызывает снижение заряда нейронов в центрах, которые регулируют деятельность соответствующих органов. В каждом конкретном случае реакция органа обнаруживает зависимость не только от степени анатомических изменений в нем, но и от степени активности импульсации из него и активности тормозных синапсов. Для решения клинических проблем остеохондроза было важно выяснить, как реагируют на патологические импульсы, генерируемые больным желчным пузырем, не только внутренние органы, но и поперечно-полосатые мышцы, связанные с теми же сегментами у больных шейным остеохондрозом. Для определения состояния тех спинальных сегментов, в которых осуществляется суммация импульсов из больного шейного отдела позвоночника и желчного пузыря, в клинике был изучен соответствующий параметр лабильности. Регистрировалась ответная реакция при ритмической стимуляции дельтовидной и трапециевидной мышц, иннервационно связанных с теми же сегментами, что и желчный пузырь. При этом выявлялось снижение лабильности на стороне больного желчного пузыря справа (Петров Б.Г., 1966). На этой стороне раньше наступают оптимальный тетанус, трансформация ритма и реакция пессимума.
Было изучено и влияние плевролегочных заболеваний на картину шейного остеохондроза (Заславский Е.С., 1967, 1969,1970). На стороне поражения формируется отраженный верхнеквадрантный синдром. У больных туберкулезом легких он выявлен в 28%. Имеют место болевые проявления в области головы, шеи, надплечья, плечевого сустава, руки и грудной клетки, симптомы нейроостеофиброза, вегетативно-сосудистые и мышечно-тонические нарушения. В ряде случаев при фиброзно-кавернозном и инфильтративном туберкулезе легких в сроки от 4 месяцев до 15 лет с момента начала заболевания присоединением вертебральных симптомов шейного остеохондроза развиваются синдромы плечелопаточного периар-троза. В этой группе снижена лабильность мышц руки на стороне плевролегочного заболевания. Под влиянием же многих лечебных воздействий наступает, наоборот, «лабили-зующий эффект», на что указывают результаты ряда исследований (Еременко Ф.И., 1954, 1956). К сожалению, в упомянутых работах лабильность определялась недифференцированно в различных сегментах. Между тем применение методики, позволяющей изучать у наблюдаемых нами больных функциональное состояние периферического мотонейрона в различных условиях, включая условия «покоя», и на различных уровнях, крайне важно.
Такого рода исследования в нашей клинике были проведены Л.СЛернер (1977). Они показали, что при плечелопаточном периартрозе лабильность особенно резко падает в мышцах, приводящих плечо: в большой круглой и большой грудной. В последующем наши данные о роли холецистита в оформлении правосторонних симптомов шейного остеохондроза были подтверждены Б.В.Горловским, В.И.Ереминой (1973) и E.Rychlikova (1974). С тем же учетом состояния различных спинальных сегментов при плечелопаточном периартрозе нами (1961) было проведено специальное исследование электроактивности мышц в группе больных плечелопаточным периартрозом.
Из 39 больных шейным остеохондрозом, обследованных электромиографически, синдром плечелопаточного периартроза был отмечен у 14, у 10 из них представилось возможным установить одно-, двух- или трехкорешковый уровень поражения, а у 4 больных изменения были распространенными, отражая патологию, относящуюся ко многим шейным сегментам. Интересно, что такие распространенные нарушения из всех обследованных нами 300 больных встретились лишь у 6 человек: у 4 — с плечелопаточным периартрозом и у 2 — с синдромом шейных прострелов. Таким образом, эти два синдрома, имеющие, как мы считаем, много общих клинических проявлений, обнаруживают и общие электромиографические черты. Так или иначе, при плечелопаточном периартрозе мы встречаемся с биоэлектрическими нарушениями в мотонейронах одного-двух или нескольких шейных сегментов. В тех случаях, когда плечелопаточный периартроз сочетается с компрессией одного или двух корешков, электромиографически удавалось выделить уровень пораженного сегмента.
У остальных больных, у которых ни неврологическое, ни ЭМГ-исследования в состоянии покоя и синергической активности не выявляли переднероговой патологии, уменьшение частоты биоэлектрических колебаний возникало в момент произвольных движений в мышцах плеча и плечевого пояса. Такие изменения электромиограммы напоминают картины, наблюдавшиеся некоторыми физиологами при утомлении (Wachholder К., 1928; Персон Р.С., 1960). Указанные изменения говорят о резком повышении синхронизации возбуждения двигательных единиц. По всем данным, мы имеем дело с парабиотическим состоянием сегментарных спинальных аппаратов. Это определенная форма реагирования их на усиленную болевую и проприоцептивную афферентацию из периартикулярных тканей плечевого сустава и из различных близлежащих органов и тканей, включая и шейный отдел позвоночника. При произвольных же движениях активнее включаются надсегментарные импульсы, которые способствуют одновременному вовлечению наименее заторможенных клеток. Другими словами, мы предполагаем тот механизм повышенной синхронизации, который в норме включается при утомлении, при рывковых движениях, в момент подъема тяжестей. Здесь, однако, парабиотизирующие факторы действуют более постоянно и глубже, возможности «рекрутирования» клеток меньше. Отсюда и более редкие ритмы.
При утомлении у здорового человека, наряду с урежением потенциалов, отмечается увеличение их амплитуды. У наблюдавшихся нами больных компенсаторные процессы, которые обусловливают такое увеличение амплитуды, менее совершенны. Парабиотическое состояние сегментарных аппаратов препятствует вовлечению в работу достаточного количества мотонейронов. Поэтому урежение суммарной ЭМГ не сопровождается достаточной компенсаторной синхронизацией, и амплитуды остаются невысокими. Если даже при утомлении у здорового человека, как показала Р.С.Персон, имеет место дискоординация деятельности антагонистов и тремор, то у больных плечелопаточным периартрозом подобные нарушения особенно выражены: координация нарушается вследствие напряжения ряда мышц, в том числе и антагонистов.
Проводя ЭМГ исследования больных плечелопаточным периартрозом в стадии выздоровления, мы отмечали другие картины. Так, в мышцах плеча при произвольных движениях биопотенциалы были достаточно частыми. Вместо гиперсинхронизации во время синергических движений выявлялось учащение ритмов и значительное увеличение амплитуды потенциалов в пораженных мышцах плечевого пояса. Такую активность можно рассматривать как фазу отличной компенсации (Попелянский Я.Ю., 1962). Эта компенсация осуществляется не скупыми средствами гиперсинхронизации активности отдельных клеток передних рогов, а благодаря включению богатого комплекса большого числа сохранившихся или восстановивших свою функциональную способность клеток. Мы выявляли такую активность в дельтовидной мышце в момент ее синергического напряжения при активном разгибании стопы. Т.к. это пример повышенной синергической активности, следует признать, что в выработке описанной компенсации играют роль подкорковые аппараты. Таким образом, надсегментарные влияния, сказывающиеся на функциональном состоянии клеток передних рогов, могут способствовать то гиперсинхронизации возбуждения в немногих сохранивших функциональную активность клетках, то мобилизации многих мотонейронов. При этом изменения суммарной электромиограммы могут зависеть не только от состояния периферии, но и от состояния и преобладающего влияния церебральных аппаратов различных уровней по Н.А.Бернштейну (1947). Это в большой степени иллюстрируется упомянутыми нашими данными о развитии плечелопаточного периартроза у больных с церебральными очагами (Алексагина М.М., 1972).
О подобных наблюдениях сообщили затем В.М.Габашвили, В.С.Мухаринская и соавт. (1973), П.В.Волошин и соавт. (1987). Другая наша сотрудница — Л.СЛернер (1977) проводила исследование лабильности у больных плечелопаточным периартрозом на стороне гемиплегии. На миограммах всех исследованных мышц на пораженной и здоровой стороне выявлялись различные степени пессимальной реакции, в основном при частоте 300 Гц, у отдельных больных — при 30 Гц. Единичные сокращения воспроизводились отчетливо, зубчатый тетанус наступал на частоте 5-7 Гц, гладкий — на 15-20 Гц. Лабильность же большой грудной и большой круглой мышц, т.е. мышц, реализующих при плечелопаточном периартрозе контрактурное приведение плеча, была снижена резко: уже на низких частотах (5-14 Гц) наступали начальные явления пессимума, а на средних (20-100 Гц) и высоких (300-1200 Гц) у всех отмечался выраженный и полный пессимум. Низкая электрическая активность выявлялась в приводящих мышцах плеча при электромиографическом исследовании больных. Совместно с Л.СЛернер и Г.А.Иваничевым (1983) мы обследовали 122 больных гемиплегией и болями в плече. У многих из них (в 38%) в приводящих мышцах плеча пальпировались мягкие участки. Возникло подозрение, что при гемиплегии укорочение этих мышц происходит не в порядке рефлекторной контрактуры, а в каком-то пассивном варианте, в чем-то сходном с трупным окоченением. Его реализации способствует раздражение сохранных симпатических аппаратов (Стрельцов В.В., 1931).
Особым состоянием аддукторов плеча при плечелопаточном периартрозе у больных гемиплегией мы объясняем и тот факт, что в условиях спастического повышения тонуса плеча оно в 75% не прижато к акромиону, а опущено (Ткачева Г.Р., 1968; Smith R.G., 1982). У некоторых больных гемиплегией тонус мышц плечевого сустава резко снижен, пассивные движения в плечевом суставе почти не ограничены, а боли испытываются при пассивных движениях не в суставе, а в верхних отделах плеча. Не удивительно, что в приводящих мышцах плеча при этом отмечается снижение амплитуды потенциалов, не вьывляется и гиперсинхронная активность. При раздражении локтевого нерва рефлекторные ответы мышц плечевого пояса, записываемые с применением игольчатых электродов (т.е. рефлексы полисинаптические, с большим латентным периодом), оказались заблокированными. Аддукторные реакции при плечелопаточном периартрозе, следовательно, осуществляются не только через спинальные пути, но также и через супрасегментарные аппараты, пораженные при гемиплегии. Интересно, что подобные контрактуры без повышения электрической активности, с ее отсутствием обнаруживаются и при некоторых редких формах крампи, сопровождающихся агрегацией микротрубочных мышечных волокон типа 2. Описавшие это поражение авторы (Lazaro R.P. et al., 1980) связывают его с недостаточно изученными метаболическими расстройствами. В ответ на действие возможных шлаков формируются пучки склеенных микротрубочек, расположенных субсарколеммно. На стороне гемиплегии выявляется и уменьшение скорости проведения импульсов по периферическим нервам (Ишпакова Б., 1978). Таковы данные, доказывающие с несомненностью, что плечелопаточный периартроз формируется у больных шейным остеохондрозом под влиянием патологических импульсов из различных отделов центральной и периферической нервной системы.
Что касается возможных морфологических изменений в центральной нервной системе при плечелопаточном периартрозе, то такие прямые материалы нам не известны. Т.к. данный синдром часто развертывается на фоне других поражений в верхнем квадранте тела, в частности при инфаркте миокарда, можно допустить, что соответствующие изменения в центральной нервной системе являются благоприятной почвой для осуществления суммации патологических импульсов из больного органа и шейного отдела позвоночника. Впрочем, имеющиеся данные о таких изменениях в нервной системе обнаруживались у больных с острыми заболеваниями внутренних органов, что не соответствует ситуации плечелопаточного периартроза у лиц, длительно болеющих холециститом, с поражением сердца или другого органа. Напомним все же, что у погибших от инфаркта миокарда в спинном и головном мозге обнаруживают отек, нарушения циркуляции крови, лейкостазы, тромбы, склеивание эритроцитов, кровоизлияния, а также структурные изменения перицеллюлярного аппарата клеток (Боголепов Н.К., 1949; Меликова М.Ю., 1956; Акимов Г.А., 1959; Антонов И.П., 1959; Конокотина Е.Л. и соавт., 1969; Тро-шин В.Д., 1971). Б.И.Шарапов (1963), Д.Г.Герман (1966) указывают на заинтересованность сетевидной формации верхнегрудного отдела спинного мозга. Вряд ли все указанные нарушения являются лишь предагональными, т.к. одновременно отмечались также рассеянные дегенеративные изменения нервных клеток, разные стадии «тяжелого» и «ишемического» заболевания. Описанные косвенные данные могли бы быть отметены как морфологические свидетельства со стороны нервной системы при любом грубом поражении внутренних органов, если бы не неопровержимый факт: плечелопаточный периартроз часто развивается при органических поражениях полушария мозга на стороне гемиплегии (см. приведенные выше данные нашей клиники). Следует, конечно, учитывать периферические условия моторного бездействия, изменения кровообращения в периартикулярных тканях.
Экспериментальные исследования нашего сотрудника Э.И.Богданова (1978) показали, что на стороне раздражения симпатического сплетения позвоночной артерии в ипсилатеральной верхней конечности происходят существенные сдвиги показателей функции симпатических аппаратов и кислотно-щелочного равновесия. Однако сами по себе условия паралича, например, при повреждении плечевого сплетения, не обеспечивают столь частого, как при церебральных гемиплегиях, формирования плече-лопаточного синдрома. Роль поражения надъядерных путей, таким образом, видимо, весьма значительна. Способствуют ли формированию синдрома и обнаруженные изменения серого вещества спинного мозга? В пользу такой возможности говорят приведенные выше данные об электромиографических свидетельствах поражения сегментарных аппаратов улиц с плечелопаточным периартрозом при шейном остеохондрозе. Поэтому можно заключить: констелляция факторов, сочетание которых превращает возможность плечелопаточного периартроза в действительность, — это не только периферические макро- и микротравмы в зоне плеча. Это, кроме того, и наличие других периферических очагов, в частности, висцеральных и вертебральных; это и наличие определенной готовности центральных аппаратов, как сегментарных, так и надсегментарных. Все это обеспечивает такую суммацию патологических импульсов из различных патологических очагов в верхнем квадранте тела, которая достаточна для создания тонической активности приводящих мышц плеча и для сопутствующих трофических поражений периартикулярных тканей.
В заключение приведем пример, на котором проследим клинические особенности, патогенетические и этиологические факторы.
Больной П., 57 лет. В детстве перенес корь, скарлатину и сыпной тиф. 13 лет назад был приступ удушья и болей в области с сердца. Был диагностирован «легкий инфаркт». С тех пор периодически испытывает боли, которые расцениваются как стенокардиотические. Десять лет назад страдал почечными коликами. Настоящее заболевание началось за два месяца до поступления в больницу, когда стал испытывать нерезкую ноющую боль в области левого плечевого сустава при закладывании руки за поясницу. Через несколько дней присоединились ноющие боли у наружных надмыщелков плеч, больше справа, на «здоровой» стороне. Они усиливались при прикосновении к этим зонам и через две недели исчезли. Боли же в области левого плечевого сустава все более и более усиливались, распространяясь на надлопаточную область и всю руку до кисти. Предпочитает согнутое в локте положение, при опускании же руки появляется резкая боль — «словно что-то отрывается в плечевом суставе». Стало трудно себя обслуживать: отвести руку в сторону, назад; при попытке вдеть руку в рукав пиджака в наружных отделах плеча появляется острая боль, которая не скоро ослабевает; не может пользоваться левой рукой при бритье. Постоянно остается ощущение тяжести в руке, будто на ней что-то висит. Объем движений в плечевом суставе становится все меньше. Рука становится все более теплой, приятно прикосновение холодного к ней, а прикладывание горячего вызывает ухудшение.
Объективно: слева не слышит стука часов, с этой стороны снижена костная и воздушная проводимость. При пробе Вебера латерализация вправо. Левое плечо приподнято, напряжена трапециевидная мышца. Объем наклонов головы влево — не более 15°, вправо — не более 30°. При произвольном повороте головы влево появляется легкая боль позади левого плечевого сустава и по наружной поверхности плеча. Слева болезненны точка позвоночной артерии, передняя лестничная мышца, прощупывается узелок Корнелиуса под ключицей в области малой грудной мышцы. С двух сторон болезненны верхние точки Эрба, надэрбовские и область прикрепления мышц к наружным надмыщелкам плеча. Гипотрофичны и дряблы все головки левой дельтовидной мышцы, особенно передняя; левое плечо по окружности на полтора сантиметра меньше правого, слегка гипотрофичны первая межкостная мышца, гипотенар и отводящая мышца мизинца. Резко ограничен объем движений левой руки в сторону, она отводится вместе с лопаткой не более чем на 15-20°, также ограничены движения назад. Вперед поднимает руку до горизонтали. Сила сжатия справа — 44 кг, слева — 22 кг. На левой руке снижена сила сгибателей первых фаланг IV-V пальцев и отводящей мышцы мизинца. При напряжении левой трехглавой мышцы, а также разгибателей кисти появляется боль в наружных отделах плеча. Итак, в возрасте 57 лет исподволь развивается плечелопаточный периартроз с характерной контрактурой мышц плечевого пояса, с симптомами эпикондилеза и напряжением левой передней лестничной мышцы. Наличие гипотрофии мелких мышц левой кисти, а не только мышц вокруг плечевого сустава, требует поисков патологии не только в областиплечевого сустава, но и в периферических мотонейронах шейного уровня. Боли усиливаются при поворотах головы влево, ограничен объем наклонов головы на левое плечо, болезненны точки Эрба и надэрбовские: все это позволяет заподозрить заинтересованность той части периферических шейных невронов, которая проходит в межпозвонковых отверстиях. Рентгенография подтверждает это предположение — имеется выраженный остеохондроз с грубыми разрастаниями в унковертебральных сочленениях, особенно на уровне CV-VT и Cyi-vn, что объясняет, в связи с возникающими при этом условиями травматизации позвоночного нерва, болезненность позвоночной артерии и снижение кохлеарной возбудимости слева, а возможно, и выраженность симпатальгических явлений. Заинтересованность нижнешейных корешков документируется и ЭМГ-данными.
Нарушения трофики тканей вокруг плечевого сустава, равно как и трофики дельтовидных мышц, связаны не с органическими изменениями в невронах уровня С4-С5, иннервирующих эти образования. Имеются признаки не органических, а функциональных нарушений в этих невронах. Качественные изменения электроактивности отмечены в мышцах, связанных с сегментами С7 и, может быть, Cg: при разгибании стоп выявляется Па активность до 200 мкВ в отводящей мышце мизинца и в локтевом разгибателе запястья левой руки, в последней мышце также и в покое регистрируется Па активность в 75 мкВ как справа, так и слева. В дельтовидной и трапециевидной мышцах, т.е. в мышцах, связанных с более высокими шейными сегментами, патологическая активность выявляется при активных движениях, сопровождающихся болевыми ощущениями. Указанные изменения, хотя и в меньшей степени, имеют место и справа. Все это весьма близко к той картине, которую Г.К.Жуков и соавт. (1952) оценивают как проявление второй стадии парабиоза — стадии повышенной возбудимости с состоянием доминанты в соответствующих нервных центрах. Также и иррадиация болей в область дистрофически измененных периартикулярных тканей плечевого сустава и измененных мышц является свидетельством того, как распространяются патологические импульсы по механизму доминанты в направлении функционально измененных невронов.
Из анализа данного наблюдения следует, что важную роль в формировании местного акцента процесса сыграли афферентные импульсы из периартикулярных тканей плечевого сустава в связи с их частой травматизацией при привычном отведении рук назад. Измененное состояние сегментов С4-С5, а также нижнешейных сегментов в связи с остеохондрозом послужило причиной включения в патогенетический механизм еще одного фактора — напряжения с компрессионным и рефлекторным воздействием на стволы плечевого сплетения. Новокаинизация этой мышцы выключала из описанного патогенетического кольца очень важное звено, в связи с чем наступило субъективное улучшение. Несколько изменилась и картина электромиограммы.
В описанном наблюдении имелись мышечные атрофии корешкового характера в области кисти и атрофии рефлекторно-дистрофического генеза в мышцах, иннервируемых верхнешейными сегментами. В этих последних преобладали явления раздражения, клинически проявляющиеся болями, напоминающими каузальгические, контрактурными явлениями и вегетативными нарушениями.
Изменения электромиограммы при произвольных движениях уже в первые секунды напоминают картины, наблюдавшиеся, как уже упоминалось, при утомлении. Урежение колебаний биопотенциалов левых дельтовидной и трапециевидной мышц указывает на повышение синхронизации возбуждения двигательных единиц, что внешне сходно с картиной, наблюдаемой при поражении клеток переднего рога. В данном случае, однако, отсутствие органического поражения этих клеток вытекает как из анализа неврологических симптомов, так и из ЭМГ картины в состоянии покоя и синергической активности. Имеет место, видимо, парабиотическое состояние сегментарных спинальных аппаратов. Это определенная форма реагирования их на усиленную болевую и проприоцептивную афферентацию из периартикулярных тканей плечевого сустава и шейного отдела позвоночника. При произвольных же движениях активнее включаются надсегментарные импульсы, которые способствуют одновременному вовлечению наименее заторможенных клеток. Плечелопаточный периартроз у больного возник не в рабочей правой руке, а в левой. Этому могла способствовать длительно существующая патология в области сердца: 13 лет назад был инфаркт миокарда, приступы болей в сердце повторялись и после того, а объективно отмечаются глухие тоны и значительное расширение сердца.
Я.Ю. Попелянский
Ортопедическая неврология (вертеброневрология)
Третьим доказательством возможного неврогенного, а не локального механизма периартроза является его своеобразие у больных с церебральными очаговыми заболеваниями.
Плечелопаточный периартрит выявляется у больных на стороне постинсультного гемипареза в 15-20% (Столярова Л.Г. и соавт., 1989). Их патогенез был изучен на нашей кафедре экспериментально (Веселовский В.П., 1978). Создание мозгового очага способствовало развитию характерных экстравертебральных синдромов при наличии поражения позвоночника. Так, у больных гемиплегией, у которых не может быть и речи ни о «восходящем», ни о «нисходящем» неврите, возникают нередко боли в разболтанном или пораженном контрактурой плечевом суставе. Источником этих болей во многих случаях является раздражение чувствительных нервных окончаний периартикулярных тканей, а также тонически напряженных мышц (Ван-Синь-дэ, 1956; Аникин М.М. и соавт., 1961). В последующем мы установили, что источником этих болей является отнюдь не органически пораженный зрительный бугор, а сопутствующий церебральному очагу шейный остеохондроз.
Плечевые боли при гемиплегии нельзя считать «таламическими». Против этого говорит и время их возникновения через недели и месяцы после инсульта, по данным J.Budinova-Smela et al. (1960), через 1-3 месяца после инсульта. О том же говорит их локализация не во всех тканях и суставах на стороне гемиплегии, зависимость болей от позы и движений. Также и двигательные нарушения, формирующиеся в данной зоне в восстановительном и резидуальном периодах гемиплегии, не могут быть объяснены одними лишь церебральными влияниями. Известно, что поза Вернике-Мана характеризуется спастической гипертонией разгибателей голени, стопы, приводящих мышц бедра, а в руке — сгибателей, пронаторов и приводящих мышц. Однако мышечно-тонические взаимоотношения в области плечевого сустава оказываются весьма своеобразными. Вне связи с проблемой остеохондроза или плечелопаточного периартроза возможность контрактуры мышц плечевого сустава при гемиплегии подчеркивалась еще E.Brissaud (1880), Л.О.Даркшевичем (1891).
Наряду с напряжением мышц, приводящих плечо, а также некоторых мышц надплечья, плечо часто опущено и суставная щель зияет: увеличивается расстояние между акромионом и головкой плечевой кости (Ткачева К.Р., 1968; Smith R.G. etal, 1982). Специальное клиническое исследование, проведенное в нашей клинике М.М.Алексагиной (1972), позволило установить наличие существенного периферически-нервного компонента в развитии болевого синдрома. Мышечный тонус в парализованных конечностях у 13 из 22 обследованных был повышен, у 9 — понижен. У 2 больных повышенный до этого тонус понизился со дня появления болевого синдрома в руке (на 4-й и 11-й дни основного заболевания). Другие особенности клинической картины позволили четко определить болевой синдром как плечелопаточный периартроз и высказаться в пользу его связи с шейным остеохондрозом. В анамнезе у всех больных удалось выявить боли или хруст в шее, «радикулиты», у некоторых — ранения в руку, у одного — контрактуру Дюпюитрена. Одновременно с появлением болей развивались характерные для плечелопаточного периартроза нейроваскулярные, нейродистрофические и мышечно-тонические нарушения на стороне брахиальгии. У 12 больных ограничение объема движений головы и все типичные точки на шее были выражены весьма значительно. У всех наблюдались отечность, синюшность и похолодание кисти, передняя лестничная мышца была резко болезненной, напряженной и утолщенной. У 20 имелась болезненность клювовидного отростка, точек прикрепления дельтовидной мышцы к плечевой кости, плечелучевой мышцы и других мест прикрепления сухожилий и связок к костным выступам. В мышцах плечевого пояса пальпировались болезненные узлы Мюллера или Корнелиуса. Появилась резкая боль при активном и пассивном отведении руки в сторону, вперед, при закладывании ее за спину. У 11 больных наблюдался симптом Довборна. В области приводящих мышц плеча отмечалось повышение кожной температуры. Таким образом, у всех наших больных на стороне гемипареза развивалась типичная картина плечелопаточного периартроза с синдромом передней лестничной мышцы.
На рентгенограммах шейного отдела позвоночника определялись выпрямление лордоза, уплощение дисков, передние и задние экзостозы, т.е. изменения II—III степеней по Зекеру. На снимках плечевого пояса имелся диффузный пороз костной ткани на стороне брахиальгии, у 4 — «симптом кольца» по В.С.Майковой-Строгановой (1957).
Боли в парализованной руке возникали в сроки от 2 до 45 дней, у 3 — через 2-3 месяца после начала церебрального заболевания. Они развивались постепенно в течение 3-4 дней, были чаще ноющего, мозжащего характера, беспокоили при активных и пассивных движениях, реже возникали спонтанно по ночам. У всех наблюдалось снижение пальпаторного тонуса на стороне брахиальгии, а у 13 это сочеталось с повышением тонуса по пирамидному или экстрапирамидному типу при пассивных движениях, гипотрофия мышц гипотенара и межкостных мышц. У 19 обследованных, у которых мышечный тонус был понижен или незначительно повышен (I-II степени), обнаруживалось увеличение корако-акромиобрахиальной щели на стороне брахиальгии.
С учетом сложных нейрогенных особенностей мышечно-тонических механизмов следует считать упрощенными представления о периартрозах после инсульта как артропатии с растяжением капсулы сустава из-за тяжести руки(Ткачева Г.Р. и соавт., 1966). Достаточно указать на тот факт, что боли в капсуле сустава возникают и в постели, когда силы тяжести в отношении руки ни при чем.
По мнению P.Henning (1992), играет роль тонус мышц, фиксирующих головку плеча (автор различает две конституции: варусный гипертонус, чаще у мужчин, и валыусный, гипотонический, чаще у женщин).
Соответственно при подъеме плеча головка касается «крыши» сустава в большей или меньшей степени. Далее мы сосредоточили внимание на мышцах, которые обнаруживали наибольшую пальпаторную болезненность и плотность в данной группе больных: на большой круглой, большой грудной и подлопаточной. Исследования Л.С.Лернер (1977, 1978) установили, что наиболее грубые электромиографические сдвиги, а также наиболее грубое снижение лабильности отмечались в приводящих мышцах сравнительно с отводящими. Оценка состояния шейного отдела позвоночника и связанного с ним плечелопаточного периартроза позволила получить адекватное объяснение болевого синдрома в области плеча и при гемиплегии. Он обусловлен формирующимися вертеброгенными синдромами плечелопаточного периартроза и лестничной мышцы у больных гемиплегией при наличии возрастных изменений в капсулах суставов.
Наши наблюдения согласуются с электромиографическими данными тех авторов, которые показали, что при гемиплегии в процесс вовлекаются не только центральные, но и периферические нейроны (Goldcamp О., 1967; Bhala R., 1969) — обнаруживаются денервационные потенциалы. По мнению Ю.С.Юсевич (1958), K.Krueger и G.Wyalonis (1973), они обусловлены альтерацией периферических мотонейронов вследствие выключения трофического влияния кортикоспинальных волокон. Сама по себе эта трактовка не объясняла факт вовлечения в патологию мышц руки при интактности периферических мотонейронов, иннервирующих мышцы ноги. Все приведенные выше наблюдения, а также данные, на которых остановимся ниже, показали значимость центральных влияний при гемиплегии при наличии периферического очага в зоне плечевого сустава.
Таким образом, третьим доказательством не местного, а нейрогенного характера синдрома плечелопаточного периартроза является возможность его возникновения у церебральных больных на стороне других проявлений очаговой патологии мозга.
Само по себе рефлекторное напряжение мышц, фиксирующих плечевой сустав при вертеброгенной патологии, на первых порах является защитным как компонент регионарной миофиксации (Веселовский В.П., Иваничев Г.А., Попелянский А.Я. и др., 1984).
Ниже мы убедимся, что источником импульсации, формирующей данный, как и любой другой вертеброгенный синдром, кроме вертебральных и церебральных очагов могут стать другие пораженные органы или ткани: любой источник импульсации из верхнего квадранта тела при определенных условиях может вызвать дефанс приводящих мышц плеча, а также соответствующие нейродистрофические нарушения, склеротомные боли и другие вегетативные расстройства.
Четвертое доказательство не локального, а нейрогенного механизма этого синдрома — возможность его возникновения в ответ на импульсацию из любого, не только позвоночного очага.
К периоду развития плечелопаточного периартроза при шейном остеохондрозе корешковые боли, если они имели место, сменяются склеротомными. Эти боли, равно как и корешковые гипоальгезии и нарушения рефлексов, не исчезали полностью. Сочетание «первичных» склеротомных симптомов делает клиническую картину весьма сложной, но вполне доступной неврологическому анализу. Т.к. плече-лопаточный периартроз является процессом нейродистро-фическим, важно установить, в какой мере при нем выражены другие вегетативные, в частности, нейрососудистые изменения. Многие считают вегетативные нарушения ведущими факторами патогенеза плечелопаточного периартроза. Некоторые авторы во главу угла плечелопаточных болей, включая и периартроз, ставят поражение звездчатого узла (Reischauer Щ 1949; Leriche R., 1955; Бротман М.К., 1962 и др.). Боли в плечелопаточной области возникают при искусственной ирритации звездчатого узла (Leriche R., Fontaine R., 1925; Поленов А.Я., Бондарчук А.Б., 1947). К вегетативным нарушениям имеют отношение и контрактурные явления, без которых нет картины плечелопаточного периартроза. При пассивных контрактурах отмечают понижение кожной температуры в дистальных отделах пораженной конечности, иногда цианоз, усиление сосудосуживающей адреналиновой реакции — картину симпатического раздражения (Русецкий И.И., 1954). При измерении температуры кожи у 15 больных шейным остеохондрозом с картиной плечелопаточного периартроза O.Stary (1959), Я.Ю.Попелянский (1960) обнаружили гипотермию в данных отделах конечности. Нарушается сенсоболевая адаптация и реактивность кожи руки на ультрафиолетовое облучение (Разумникова Р.Л., 1969). Результаты проведенного нами изучения некоторых нейрососудистых изменений при плечелопаточном периартрозе приводятся в табл. 5.4.

Из приведенной таблицы следует, что нейрососудистые нарушения в области кисти у больных плечелопаточным периартрозом встречаются чаще, чем в целом в группе больных шейным остеохондрозом без данного синдрома. То же относится и к мышечным дистрофическим изменениям, которые также должны рассматриваться как следствие вегетативных нарушений.
Что касается рефлекторных процессов, которые ведут к тугоподвижности, зависящей от мышечных контрактур при артикулярных и периартикулярных поражениях, то здесь мы встречаемся с теми же механизмами, которые обсуждались в связи с шейными прострелами, контрактурой передней лестничной, малой грудной и других мышц. Мышцы в области плечевого сустава являются, с одной стороны, адресатом, куда направляются патологические импульсы из позвоночника, с другой стороны, находясь в состоянии контрактуры, являются и источником патологических импульсов, направляющихся в спинной мозг. Таким источником могут быть и перетруживаемые мышцы, страдающие от микротравматизации, и импульсы из внутренних органов, в частности, при инфаркте миокарда (Osier W., 1897; Карчикян С.Н., 1928; Howard Т., 1930; Ротенберг Л.Е., 1933; Edeiker J., Wilfarth С, 1948; Askey J., 1941; JonsonA., 1943; Steinbrocker О. etal, 1948; Хвесина, 1949; Bayer H. et ai, 1950; Альбов Н.А., 1951; Дядькин Н.П., 1951; Swan D., McGowany, 1951; Ерусалимчик Х.Г., 1952; Jarvinen, 1952; Haus W., 1954; Parade G, 1955; Parade G., Bockel P., 1955; Тетельбаум А.Г., 1956; Steinbrocker O., Argyros N., 1957; Акимов С.А., 1959; Somerville W., 1959; Попелянский Я.Ю., 1961; Welfling Y., 1963; Дубровская М.К., 1965; Гордон КБ., Попелянский Я.Ю., 1966; Юренев П.Н., Семенович К.К, 1967; Боснев В., 1978; Четких Н.Л., 1992 и др.). Подобные нейродистрофические синдромы в области плеча и передней грудной стенки встречаются, по данным различных авторов, в 10-20% (Гордон И.Б., 1966). Они описывались и при плевролегочных заболеваниях (Jonson A., 1959; Заславский Е.С., 1970; Morandi G., 1971). Весьма часто их наблюдают при повреждении в руке, в частности, при переломе луча в типичном месте (Логачев К.Д., 1955; Kohlrausch W., 1955; Dietrich К, 1961; Строков B.C., 1978 и др.).
Таким образом, четвертым доказательством нейрогенной природы плечелопаточного периартроза и, в частности, в связи с импульсацией из вертебрального очага, является возможность развития того же синдрома и из других очагов — из различных тканей верхнеквадрантной зоны на ипсилатеральной стороне. Другие примеры участия висцерогенного механизма в развитии плечелопаточного периартроза будут приведены ниже.
Чтобы рассмотреть подробнее вопрос о взаимоотношении между различными очагами раздражения и рефлекторными контрактурами в области плечевого сустава, следует предварительно установить характер контрактурных явлений при плечелопаточном периартрозе. Учитывая хорошо установленный факт наличия дистрофических изменений в периартикулярной капсулярно-сухожильной ткани, следует признать, что в данном синдроме имеется компонент пассивной сухожильно-мышечной контрактуры со всеми характерными для нее вегетативно-сосудистыми рефлекторными влияниями. Однако даже в стадии выраженных явлений объем возможных активных движений в плечевом суставе при плечелопаточном периартрозе меньше объема пассивных движений. Следовательно, это не только пассивная, но и активная контрактура. Уменьшение активно-контрактурных проявлений при помощи лечебных воздействий ведет к уменьшению болей. В таких случаях становится ясным, что решающим моментом в синдроме были не сами по себе изменения в периартикулярной соединительной ткани, а рефлекторные мышечные напряжения. Наиболее часто источником рефлекторного воздействия на мышцы плечевого сустава, причиной, ведущей к их тоническому напряжению, является пораженный диск.
Удаление пораженного диска, как уже упоминалось, в некоторых наблюдениях ведет к исчезновению симптомов плечелопаточного периартроза. В связи с этим мы совместно с А.И.Осна (1966) проследили эффект новокаинизации пораженного диска. Под рентгенологическим контролем, уточняющим положение игл, введенных в диски, через них вводится 2% раствор новокаина (от 0,5 до 2-3 мл). Уже через две-три минуты значительно уменьшаются или исчезают контрактуры в мышцах плечевого сустава, и объем движений, дотоле резко ограниченный, значительно увеличивается. Болезненность же типических точек остается обычно без перемен. Через несколько дней, если процедура не повторяется или не применяются другие лечебные мероприятия, контрактурные явления восстанавливаются, хотя уже в менее выраженной форме. Приводим характерный пример.
Больной П., 55 лет. В течение четырех лет страдал цервикалыией, а за год до поступления в стационар съг испытывать боли в правом предплечье и руке: картина типичного плечелопаточного периартроза. При поступлении правую руку отводил не более чем на 50°, и то лишь за счет лопатки (рис. 5.12). На спондилограмме остеохондроз Cy-vi, пневмомиелография показывала выпячива-ие диска Симу, а дискография — разрыв фиброзного кольца Civ-v- В этот последний диск было введено 2 мл 2% раствора новокаина. Через 2 минуты объем движений в плечевом суставе резко возрос. Через два часа поднимал руку чуть выше горизонтали — эффект, оставшийся и после. Сила сжатия увеличилась с 40 до 50 кг. Последующие физиотерапевтические воздействия в течение месяца привели к практическому выздоровлению.
Подобные результаты были затем получены в той же клинике А.П.Долгуном (1970) на 70 больных с плечелопаточными болями при шейном остеохондрозе и 8 больных с травмой шейного отдела позвоночника. Внутридисковая новокаиновая блокада или дерецепция пораженного диска спиртом вызывала уменьшение проявлений плечелопаточного периартроза через 4-5 минут после процедуры. При введении жидкости в различные шейные межпозвонковые диски боли в шее появляются почти у всех. Но у лиц с плечелопаточным периартрозом боль эта иррадиирует в больное плечо, притом только при раздражении «виновного» диска, которым может быть и диск QH-IV, и CVI-VH (Попелянский Я.Ю., Чудновский Н.А., 1978).
Рис. 5.12. Больной П. Объем возможных активных движений правой рукой во фронтальной плоскости: а — до новокаинизации шейного межпозвонкового диска; б — после новокаинизации диска.
Как мы видим, существует и прямое, пятое доказательство того, что важным источником патологических импульсов при плечелопаточном периартрозе обычно является патологически измененный позвоночник: данный синдром снимается дерецепцией пораженного диска. Эти импульсы, переключаясь через центральную нервную систему, формируют неврогенную контрактуру в области плечевого сустава. Таким образом, дискуссию в журнале «Советская медицина» по поводу реальности вертеброгенного характера плечелопаточного периартроза можно считать завершенной: возможность эта реальна (Попелянский Я.Ю., 1974).
В границах вертеброгенного плечелопаточного периартроза можно рассматривать вариант с преобладанием нейро-дистрофических изменений в периартикулярных тканях и вариант с преобладанием мышечно-тонических проявлений. В.П.Веселовский, Г.А.Иваничев, А.Я.Попелянский (1984) и др. склонны называть первый вариант истинным, а второй — псевдопериартрозом. При последнем, кроме аддукторов плеча, в состоянии компенсаторного фиксирующего напряжения находятся поднимающая лопатку, трапециевидная, лестничные, передняя зубчатая и ромбовидная мышцы.
В связи с установлением основного компонента синдрома — неврогенной контрактуры мы подвергли ее изучению с учетом роли патологической импульсации, под влиянием которой она формируется. В реальных условиях человек часто является носителем не одного, в частности, вертеброгенного заболевания. Как взаимодействуют такие очаги, каково состояние спинальных аппаратов при этом взаимодействии? Вопрос о лабильности соответствующих спинальных аппаратов при шейном остеохондрозе в нашей клинике был подвергнут специальному анализу с учетом как позвоночной, так и сопутствующей висцеральной патологии.
Среди 110 обследованных больных холециститом рентгенологически выявленный шейный остеохондроз диагностирован в 85%, в том числе у больных в возрасте до 40 лет — в 76%, у лиц без холецистита — в 21%. Унковертебральный артроз регистрировался чаще справа. Отсюда был сделан вывод о патогенетической связи между холециститом и шейным остеохондрозом (Попелянский Я.Ю., 1961; Петров Б. Г., 1966). Был установлен уровень воздействия патологических импульсов из желчного пузыря: у 28 больных холециститом и остеохондрозом последний был обнаружен исключительно на среднешейном уровне (Сщ-Су). В контрольной группе из 150 больных остеохондрозом без холецистита изолированное поражение среднешеиных сегментов отмечено лишь в 2%. Выявлена также зависимость частного поражения среднешейного отдела позвоночника от длительности заболевания холециститом. Т.к. патологические импульсы из пораженного желчного пузыря направляются по диафрагмальному нерву в среднешейные сегменты, здесь уместно упомянуть исследования L.Pollock и L.Davis (1935), F.Doran и A.Ratcliff (1954). Раздражая диафрагмальный нерв и иннервируемые им ткани, они вызывали боль в дельтовидной мышце, которая также иннервируется из среднешеиных сегментов. Рефлекторная дуга, таким образом, замыкается через цепь промежуточных невронов, особенно в спинальных сегментах С3-С5. У больных же шейным остеохондрозом, у которых на этом уровне изменено функциональное состояние спинальных сегментов, импульсация из желчного пузыря получает определенный спинальный «адрес». Упомянутым исследованием установлено, что изменения у молодых пациентов выражались преимущественно в форме подвывиха по Ковачу. Последний возможен как следствие дистонии мышечного «воротника», дистрофических изменений в диске, капсуле сустава. Клинические наблюдения показывают, что импульсы из больного желчного пузыря влияют на состояние тканей ипсилатерального верхнего квадранта тела, формирующих синдром плечелопаточного периартроза.
Интересно напомнить, что еще в 1933 г. Л.Е.Ротенберг отмечал в единичных случаях плечелопаточного периартроза одновременное усиление болей в желчном пузыре и плече. В 1959 г. мы впервые указали на роль импульсации из больного желчного пузыря на формирование синдромов шейного остеохондроза в правой руке. Позже физиологи, независимо от наших исследований, описали роль нейрогенных внутренних органов как генераторов патологической импульсации (Франкштейн СИ., 1974).
Под влиянием импульсации из патологически измененного органа возникают спинальные и стволовые рефлексы, увеличивается разряд, нейроны легче разряжаются, повышается чувствительность к самым обычным раздражениям. Эта импульсация вызывает снижение заряда нейронов в центрах, которые регулируют деятельность соответствующих органов. В каждом конкретном случае реакция органа обнаруживает зависимость не только от степени анатомических изменений в нем, но и от степени активности импульсации из него и активности тормозных синапсов. Для решения клинических проблем остеохондроза было важно выяснить, как реагируют на патологические импульсы, генерируемые больным желчным пузырем, не только внутренние органы, но и поперечно-полосатые мышцы, связанные с теми же сегментами у больных шейным остеохондрозом. Для определения состояния тех спинальных сегментов, в которых осуществляется суммация импульсов из больного шейного отдела позвоночника и желчного пузыря, в клинике был изучен соответствующий параметр лабильности. Регистрировалась ответная реакция при ритмической стимуляции дельтовидной и трапециевидной мышц, иннервационно связанных с теми же сегментами, что и желчный пузырь. При этом выявлялось снижение лабильности на стороне больного желчного пузыря справа (Петров Б.Г., 1966). На этой стороне раньше наступают оптимальный тетанус, трансформация ритма и реакция пессимума.
Было изучено и влияние плевролегочных заболеваний на картину шейного остеохондроза (Заславский Е.С., 1967, 1969,1970). На стороне поражения формируется отраженный верхнеквадрантный синдром. У больных туберкулезом легких он выявлен в 28%. Имеют место болевые проявления в области головы, шеи, надплечья, плечевого сустава, руки и грудной клетки, симптомы нейроостеофиброза, вегетативно-сосудистые и мышечно-тонические нарушения. В ряде случаев при фиброзно-кавернозном и инфильтративном туберкулезе легких в сроки от 4 месяцев до 15 лет с момента начала заболевания присоединением вертебральных симптомов шейного остеохондроза развиваются синдромы плечелопаточного периар-троза. В этой группе снижена лабильность мышц руки на стороне плевролегочного заболевания. Под влиянием же многих лечебных воздействий наступает, наоборот, «лабили-зующий эффект», на что указывают результаты ряда исследований (Еременко Ф.И., 1954, 1956). К сожалению, в упомянутых работах лабильность определялась недифференцированно в различных сегментах. Между тем применение методики, позволяющей изучать у наблюдаемых нами больных функциональное состояние периферического мотонейрона в различных условиях, включая условия «покоя», и на различных уровнях, крайне важно.
Такого рода исследования в нашей клинике были проведены Л.СЛернер (1977). Они показали, что при плечелопаточном периартрозе лабильность особенно резко падает в мышцах, приводящих плечо: в большой круглой и большой грудной. В последующем наши данные о роли холецистита в оформлении правосторонних симптомов шейного остеохондроза были подтверждены Б.В.Горловским, В.И.Ереминой (1973) и E.Rychlikova (1974). С тем же учетом состояния различных спинальных сегментов при плечелопаточном периартрозе нами (1961) было проведено специальное исследование электроактивности мышц в группе больных плечелопаточным периартрозом.
Из 39 больных шейным остеохондрозом, обследованных электромиографически, синдром плечелопаточного периартроза был отмечен у 14, у 10 из них представилось возможным установить одно-, двух- или трехкорешковый уровень поражения, а у 4 больных изменения были распространенными, отражая патологию, относящуюся ко многим шейным сегментам. Интересно, что такие распространенные нарушения из всех обследованных нами 300 больных встретились лишь у 6 человек: у 4 — с плечелопаточным периартрозом и у 2 — с синдромом шейных прострелов. Таким образом, эти два синдрома, имеющие, как мы считаем, много общих клинических проявлений, обнаруживают и общие электромиографические черты. Так или иначе, при плечелопаточном периартрозе мы встречаемся с биоэлектрическими нарушениями в мотонейронах одного-двух или нескольких шейных сегментов. В тех случаях, когда плечелопаточный периартроз сочетается с компрессией одного или двух корешков, электромиографически удавалось выделить уровень пораженного сегмента.
У остальных больных, у которых ни неврологическое, ни ЭМГ-исследования в состоянии покоя и синергической активности не выявляли переднероговой патологии, уменьшение частоты биоэлектрических колебаний возникало в момент произвольных движений в мышцах плеча и плечевого пояса. Такие изменения электромиограммы напоминают картины, наблюдавшиеся некоторыми физиологами при утомлении (Wachholder К., 1928; Персон Р.С., 1960). Указанные изменения говорят о резком повышении синхронизации возбуждения двигательных единиц. По всем данным, мы имеем дело с парабиотическим состоянием сегментарных спинальных аппаратов. Это определенная форма реагирования их на усиленную болевую и проприоцептивную афферентацию из периартикулярных тканей плечевого сустава и из различных близлежащих органов и тканей, включая и шейный отдел позвоночника. При произвольных же движениях активнее включаются надсегментарные импульсы, которые способствуют одновременному вовлечению наименее заторможенных клеток. Другими словами, мы предполагаем тот механизм повышенной синхронизации, который в норме включается при утомлении, при рывковых движениях, в момент подъема тяжестей. Здесь, однако, парабиотизирующие факторы действуют более постоянно и глубже, возможности «рекрутирования» клеток меньше. Отсюда и более редкие ритмы.
При утомлении у здорового человека, наряду с урежением потенциалов, отмечается увеличение их амплитуды. У наблюдавшихся нами больных компенсаторные процессы, которые обусловливают такое увеличение амплитуды, менее совершенны. Парабиотическое состояние сегментарных аппаратов препятствует вовлечению в работу достаточного количества мотонейронов. Поэтому урежение суммарной ЭМГ не сопровождается достаточной компенсаторной синхронизацией, и амплитуды остаются невысокими. Если даже при утомлении у здорового человека, как показала Р.С.Персон, имеет место дискоординация деятельности антагонистов и тремор, то у больных плечелопаточным периартрозом подобные нарушения особенно выражены: координация нарушается вследствие напряжения ряда мышц, в том числе и антагонистов.
Проводя ЭМГ исследования больных плечелопаточным периартрозом в стадии выздоровления, мы отмечали другие картины. Так, в мышцах плеча при произвольных движениях биопотенциалы были достаточно частыми. Вместо гиперсинхронизации во время синергических движений выявлялось учащение ритмов и значительное увеличение амплитуды потенциалов в пораженных мышцах плечевого пояса. Такую активность можно рассматривать как фазу отличной компенсации (Попелянский Я.Ю., 1962). Эта компенсация осуществляется не скупыми средствами гиперсинхронизации активности отдельных клеток передних рогов, а благодаря включению богатого комплекса большого числа сохранившихся или восстановивших свою функциональную способность клеток. Мы выявляли такую активность в дельтовидной мышце в момент ее синергического напряжения при активном разгибании стопы. Т.к. это пример повышенной синергической активности, следует признать, что в выработке описанной компенсации играют роль подкорковые аппараты. Таким образом, надсегментарные влияния, сказывающиеся на функциональном состоянии клеток передних рогов, могут способствовать то гиперсинхронизации возбуждения в немногих сохранивших функциональную активность клетках, то мобилизации многих мотонейронов. При этом изменения суммарной электромиограммы могут зависеть не только от состояния периферии, но и от состояния и преобладающего влияния церебральных аппаратов различных уровней по Н.А.Бернштейну (1947). Это в большой степени иллюстрируется упомянутыми нашими данными о развитии плечелопаточного периартроза у больных с церебральными очагами (Алексагина М.М., 1972).
О подобных наблюдениях сообщили затем В.М.Габашвили, В.С.Мухаринская и соавт. (1973), П.В.Волошин и соавт. (1987). Другая наша сотрудница — Л.СЛернер (1977) проводила исследование лабильности у больных плечелопаточным периартрозом на стороне гемиплегии. На миограммах всех исследованных мышц на пораженной и здоровой стороне выявлялись различные степени пессимальной реакции, в основном при частоте 300 Гц, у отдельных больных — при 30 Гц. Единичные сокращения воспроизводились отчетливо, зубчатый тетанус наступал на частоте 5-7 Гц, гладкий — на 15-20 Гц. Лабильность же большой грудной и большой круглой мышц, т.е. мышц, реализующих при плечелопаточном периартрозе контрактурное приведение плеча, была снижена резко: уже на низких частотах (5-14 Гц) наступали начальные явления пессимума, а на средних (20-100 Гц) и высоких (300-1200 Гц) у всех отмечался выраженный и полный пессимум. Низкая электрическая активность выявлялась в приводящих мышцах плеча при электромиографическом исследовании больных. Совместно с Л.СЛернер и Г.А.Иваничевым (1983) мы обследовали 122 больных гемиплегией и болями в плече. У многих из них (в 38%) в приводящих мышцах плеча пальпировались мягкие участки. Возникло подозрение, что при гемиплегии укорочение этих мышц происходит не в порядке рефлекторной контрактуры, а в каком-то пассивном варианте, в чем-то сходном с трупным окоченением. Его реализации способствует раздражение сохранных симпатических аппаратов (Стрельцов В.В., 1931).
Особым состоянием аддукторов плеча при плечелопаточном периартрозе у больных гемиплегией мы объясняем и тот факт, что в условиях спастического повышения тонуса плеча оно в 75% не прижато к акромиону, а опущено (Ткачева Г.Р., 1968; Smith R.G., 1982). У некоторых больных гемиплегией тонус мышц плечевого сустава резко снижен, пассивные движения в плечевом суставе почти не ограничены, а боли испытываются при пассивных движениях не в суставе, а в верхних отделах плеча. Не удивительно, что в приводящих мышцах плеча при этом отмечается снижение амплитуды потенциалов, не вьывляется и гиперсинхронная активность. При раздражении локтевого нерва рефлекторные ответы мышц плечевого пояса, записываемые с применением игольчатых электродов (т.е. рефлексы полисинаптические, с большим латентным периодом), оказались заблокированными. Аддукторные реакции при плечелопаточном периартрозе, следовательно, осуществляются не только через спинальные пути, но также и через супрасегментарные аппараты, пораженные при гемиплегии. Интересно, что подобные контрактуры без повышения электрической активности, с ее отсутствием обнаруживаются и при некоторых редких формах крампи, сопровождающихся агрегацией микротрубочных мышечных волокон типа 2. Описавшие это поражение авторы (Lazaro R.P. et al., 1980) связывают его с недостаточно изученными метаболическими расстройствами. В ответ на действие возможных шлаков формируются пучки склеенных микротрубочек, расположенных субсарколеммно. На стороне гемиплегии выявляется и уменьшение скорости проведения импульсов по периферическим нервам (Ишпакова Б., 1978). Таковы данные, доказывающие с несомненностью, что плечелопаточный периартроз формируется у больных шейным остеохондрозом под влиянием патологических импульсов из различных отделов центральной и периферической нервной системы.
Что касается возможных морфологических изменений в центральной нервной системе при плечелопаточном периартрозе, то такие прямые материалы нам не известны. Т.к. данный синдром часто развертывается на фоне других поражений в верхнем квадранте тела, в частности при инфаркте миокарда, можно допустить, что соответствующие изменения в центральной нервной системе являются благоприятной почвой для осуществления суммации патологических импульсов из больного органа и шейного отдела позвоночника. Впрочем, имеющиеся данные о таких изменениях в нервной системе обнаруживались у больных с острыми заболеваниями внутренних органов, что не соответствует ситуации плечелопаточного периартроза у лиц, длительно болеющих холециститом, с поражением сердца или другого органа. Напомним все же, что у погибших от инфаркта миокарда в спинном и головном мозге обнаруживают отек, нарушения циркуляции крови, лейкостазы, тромбы, склеивание эритроцитов, кровоизлияния, а также структурные изменения перицеллюлярного аппарата клеток (Боголепов Н.К., 1949; Меликова М.Ю., 1956; Акимов Г.А., 1959; Антонов И.П., 1959; Конокотина Е.Л. и соавт., 1969; Тро-шин В.Д., 1971). Б.И.Шарапов (1963), Д.Г.Герман (1966) указывают на заинтересованность сетевидной формации верхнегрудного отдела спинного мозга. Вряд ли все указанные нарушения являются лишь предагональными, т.к. одновременно отмечались также рассеянные дегенеративные изменения нервных клеток, разные стадии «тяжелого» и «ишемического» заболевания. Описанные косвенные данные могли бы быть отметены как морфологические свидетельства со стороны нервной системы при любом грубом поражении внутренних органов, если бы не неопровержимый факт: плечелопаточный периартроз часто развивается при органических поражениях полушария мозга на стороне гемиплегии (см. приведенные выше данные нашей клиники). Следует, конечно, учитывать периферические условия моторного бездействия, изменения кровообращения в периартикулярных тканях.
Экспериментальные исследования нашего сотрудника Э.И.Богданова (1978) показали, что на стороне раздражения симпатического сплетения позвоночной артерии в ипсилатеральной верхней конечности происходят существенные сдвиги показателей функции симпатических аппаратов и кислотно-щелочного равновесия. Однако сами по себе условия паралича, например, при повреждении плечевого сплетения, не обеспечивают столь частого, как при церебральных гемиплегиях, формирования плече-лопаточного синдрома. Роль поражения надъядерных путей, таким образом, видимо, весьма значительна. Способствуют ли формированию синдрома и обнаруженные изменения серого вещества спинного мозга? В пользу такой возможности говорят приведенные выше данные об электромиографических свидетельствах поражения сегментарных аппаратов улиц с плечелопаточным периартрозом при шейном остеохондрозе. Поэтому можно заключить: констелляция факторов, сочетание которых превращает возможность плечелопаточного периартроза в действительность, — это не только периферические макро- и микротравмы в зоне плеча. Это, кроме того, и наличие других периферических очагов, в частности, висцеральных и вертебральных; это и наличие определенной готовности центральных аппаратов, как сегментарных, так и надсегментарных. Все это обеспечивает такую суммацию патологических импульсов из различных патологических очагов в верхнем квадранте тела, которая достаточна для создания тонической активности приводящих мышц плеча и для сопутствующих трофических поражений периартикулярных тканей.
В заключение приведем пример, на котором проследим клинические особенности, патогенетические и этиологические факторы.
Больной П., 57 лет. В детстве перенес корь, скарлатину и сыпной тиф. 13 лет назад был приступ удушья и болей в области с сердца. Был диагностирован «легкий инфаркт». С тех пор периодически испытывает боли, которые расцениваются как стенокардиотические. Десять лет назад страдал почечными коликами. Настоящее заболевание началось за два месяца до поступления в больницу, когда стал испытывать нерезкую ноющую боль в области левого плечевого сустава при закладывании руки за поясницу. Через несколько дней присоединились ноющие боли у наружных надмыщелков плеч, больше справа, на «здоровой» стороне. Они усиливались при прикосновении к этим зонам и через две недели исчезли. Боли же в области левого плечевого сустава все более и более усиливались, распространяясь на надлопаточную область и всю руку до кисти. Предпочитает согнутое в локте положение, при опускании же руки появляется резкая боль — «словно что-то отрывается в плечевом суставе». Стало трудно себя обслуживать: отвести руку в сторону, назад; при попытке вдеть руку в рукав пиджака в наружных отделах плеча появляется острая боль, которая не скоро ослабевает; не может пользоваться левой рукой при бритье. Постоянно остается ощущение тяжести в руке, будто на ней что-то висит. Объем движений в плечевом суставе становится все меньше. Рука становится все более теплой, приятно прикосновение холодного к ней, а прикладывание горячего вызывает ухудшение.
Объективно: слева не слышит стука часов, с этой стороны снижена костная и воздушная проводимость. При пробе Вебера латерализация вправо. Левое плечо приподнято, напряжена трапециевидная мышца. Объем наклонов головы влево — не более 15°, вправо — не более 30°. При произвольном повороте головы влево появляется легкая боль позади левого плечевого сустава и по наружной поверхности плеча. Слева болезненны точка позвоночной артерии, передняя лестничная мышца, прощупывается узелок Корнелиуса под ключицей в области малой грудной мышцы. С двух сторон болезненны верхние точки Эрба, надэрбовские и область прикрепления мышц к наружным надмыщелкам плеча. Гипотрофичны и дряблы все головки левой дельтовидной мышцы, особенно передняя; левое плечо по окружности на полтора сантиметра меньше правого, слегка гипотрофичны первая межкостная мышца, гипотенар и отводящая мышца мизинца. Резко ограничен объем движений левой руки в сторону, она отводится вместе с лопаткой не более чем на 15-20°, также ограничены движения назад. Вперед поднимает руку до горизонтали. Сила сжатия справа — 44 кг, слева — 22 кг. На левой руке снижена сила сгибателей первых фаланг IV-V пальцев и отводящей мышцы мизинца. При напряжении левой трехглавой мышцы, а также разгибателей кисти появляется боль в наружных отделах плеча. Итак, в возрасте 57 лет исподволь развивается плечелопаточный периартроз с характерной контрактурой мышц плечевого пояса, с симптомами эпикондилеза и напряжением левой передней лестничной мышцы. Наличие гипотрофии мелких мышц левой кисти, а не только мышц вокруг плечевого сустава, требует поисков патологии не только в областиплечевого сустава, но и в периферических мотонейронах шейного уровня. Боли усиливаются при поворотах головы влево, ограничен объем наклонов головы на левое плечо, болезненны точки Эрба и надэрбовские: все это позволяет заподозрить заинтересованность той части периферических шейных невронов, которая проходит в межпозвонковых отверстиях. Рентгенография подтверждает это предположение — имеется выраженный остеохондроз с грубыми разрастаниями в унковертебральных сочленениях, особенно на уровне CV-VT и Cyi-vn, что объясняет, в связи с возникающими при этом условиями травматизации позвоночного нерва, болезненность позвоночной артерии и снижение кохлеарной возбудимости слева, а возможно, и выраженность симпатальгических явлений. Заинтересованность нижнешейных корешков документируется и ЭМГ-данными.
Нарушения трофики тканей вокруг плечевого сустава, равно как и трофики дельтовидных мышц, связаны не с органическими изменениями в невронах уровня С4-С5, иннервирующих эти образования. Имеются признаки не органических, а функциональных нарушений в этих невронах. Качественные изменения электроактивности отмечены в мышцах, связанных с сегментами С7 и, может быть, Cg: при разгибании стоп выявляется Па активность до 200 мкВ в отводящей мышце мизинца и в локтевом разгибателе запястья левой руки, в последней мышце также и в покое регистрируется Па активность в 75 мкВ как справа, так и слева. В дельтовидной и трапециевидной мышцах, т.е. в мышцах, связанных с более высокими шейными сегментами, патологическая активность выявляется при активных движениях, сопровождающихся болевыми ощущениями. Указанные изменения, хотя и в меньшей степени, имеют место и справа. Все это весьма близко к той картине, которую Г.К.Жуков и соавт. (1952) оценивают как проявление второй стадии парабиоза — стадии повышенной возбудимости с состоянием доминанты в соответствующих нервных центрах. Также и иррадиация болей в область дистрофически измененных периартикулярных тканей плечевого сустава и измененных мышц является свидетельством того, как распространяются патологические импульсы по механизму доминанты в направлении функционально измененных невронов.
Из анализа данного наблюдения следует, что важную роль в формировании местного акцента процесса сыграли афферентные импульсы из периартикулярных тканей плечевого сустава в связи с их частой травматизацией при привычном отведении рук назад. Измененное состояние сегментов С4-С5, а также нижнешейных сегментов в связи с остеохондрозом послужило причиной включения в патогенетический механизм еще одного фактора — напряжения с компрессионным и рефлекторным воздействием на стволы плечевого сплетения. Новокаинизация этой мышцы выключала из описанного патогенетического кольца очень важное звено, в связи с чем наступило субъективное улучшение. Несколько изменилась и картина электромиограммы.
В описанном наблюдении имелись мышечные атрофии корешкового характера в области кисти и атрофии рефлекторно-дистрофического генеза в мышцах, иннервируемых верхнешейными сегментами. В этих последних преобладали явления раздражения, клинически проявляющиеся болями, напоминающими каузальгические, контрактурными явлениями и вегетативными нарушениями.
Изменения электромиограммы при произвольных движениях уже в первые секунды напоминают картины, наблюдавшиеся, как уже упоминалось, при утомлении. Урежение колебаний биопотенциалов левых дельтовидной и трапециевидной мышц указывает на повышение синхронизации возбуждения двигательных единиц, что внешне сходно с картиной, наблюдаемой при поражении клеток переднего рога. В данном случае, однако, отсутствие органического поражения этих клеток вытекает как из анализа неврологических симптомов, так и из ЭМГ картины в состоянии покоя и синергической активности. Имеет место, видимо, парабиотическое состояние сегментарных спинальных аппаратов. Это определенная форма реагирования их на усиленную болевую и проприоцептивную афферентацию из периартикулярных тканей плечевого сустава и шейного отдела позвоночника. При произвольных же движениях активнее включаются надсегментарные импульсы, которые способствуют одновременному вовлечению наименее заторможенных клеток. Плечелопаточный периартроз у больного возник не в рабочей правой руке, а в левой. Этому могла способствовать длительно существующая патология в области сердца: 13 лет назад был инфаркт миокарда, приступы болей в сердце повторялись и после того, а объективно отмечаются глухие тоны и значительное расширение сердца.
Я.Ю. Попелянский
Ортопедическая неврология (вертеброневрология)
Комментировать:
Похожие статьи:
Краниальгические и церебральные синдромы, связанные с компрессией позвоночной артерии
Категории: Ортопедическая неврология, Синдромы шейного остеохондроза,
В связи с врожденной и приобретенной патологией шейных тканей, в первую очередь позвоночных, возможна компрессия нервных и сосудистых структур, что приводит к болевым и другим краниальным синдромам...
Шейные спинальные синдромы
Категории: Ортопедическая неврология, Синдромы шейного остеохондроза,
В 1954 г. C.Pallis et al. провели клинико-рентгенологическое обследование 50 человек в возрасте 50 лет и старше. Это были люди, не страдавшие заболеваниями нервной системы, находившиеся в терапевтическом..
Фотометрические методы исследования
Категории: Ортопедическая неврология, Диагностика и лечение заболеваний,
Первыми фотографию лица, как способ диагностики аномалий развития зубочелюстной системы использовал Angle и его современники. Для того, чтобы фотографии можно было использовать для наблюдения за..
Временная нетрудоспособность
Категории: Ортопедическая неврология, Диагностика и лечение заболеваний,
Вопрос об экспертизе временной нетрудоспособности и целесообразности выписки больного на работу решается на основе общих принципов врачебно-трудовой экспертизы с учетом медицинских и социальных критериев...