Учебные материалы
Конектбиофарм
Работа
Компании
Реклама от Google
Ортопедические методы при восстановительном лечении послеоперационных повреждений лица и челюстей
Категории: Ортопедическая стоматология, Челюстно-лицевая ортопедия,
Дефекты и деформации губ и подбородочного отдела
Дефекты и деформации губ и мягких тканей приротовой области могут быть изолированными или сочетаться с повреждениями челюстных костей. Наиболее часто встречается сочетание дефектов нижней губы и подбородочного отдела нижней челюсти.
Клиническая картина дефектов и деформаций губ и способы оперативного лечения их описаны в учебниках по хирургической стоматологии. Ортопедические мероприятия при этом являются вспомогательными. Они в основном показаны в случаях сочетания повреждений мягких тканей с отсутствием передних зубов, с дефектами альвеолярного отростка и тела челюсти, когда губы, щеки теряют опору. Однако в некоторых случаях бывает необходимость применения формирующих аппаратов при наличии всех зубов, например, при оперативном устранении Рубцовых изменений переходной складки.
При пластическом восстановлении губ из кожно-мышечных лоскутов приротовой области или из филатовского стебля в план лечения включают применение формирующих аппаратов. Основное назначение их — создание опоры для пластического материала — лоскута, предупреждение его деформации, а также устранение слюнотечения изо рта при дефектах губы, сочетающихся с дефектом тела нижней челюсти в подбородочной области. Эти задачи могут быть решены при помощи зубных, челюстных протезов и специальных формирующих аппаратов.
Выбор конструкции ортопедического аппарата, протеза зависит от характера дефекта, плана предстоящего оперативного вмешательства и условий для укрепления аппарата: начичие зубов, их состояние, наличие дефекта костной ткани и другие (табл. 19).
Таблица 19. Возможные варианты выбора конструкций ортопедических аппаратов и протезов при дефектах губ и подбородка.
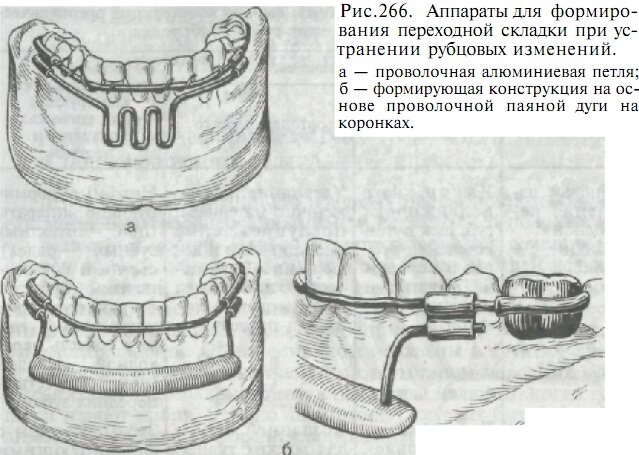
При рубцовых изменениях переходной складки и преддверия рта задачей хирургического лечения является улучшение подвижности губ, щек путем иссечения рубцов и пересадки кожных и слизистых лоскутов. Задачами ортопедического вмешательства являются: создание опоры и удержание пересаженного материала, предотвращение сморщивания и деформации его. Для решения этих задач при интактных зубных рядах можно применять формирующие аппараты с назубной фиксацией. Наиболее простым приспособлением является назубная проволочная алюминиевая шина с отростком и петлями для удержания термопластической массы в области раны (рис. 266). Подобная конструкция может быть создана на основе проволочной дуги, припаянной к искусственным коронкам или каппе, которые укрепляют на передних зубах нижней челюсти.
При отсутствии передних зубов в качестве формирующего аппарата применяют съемный протез, базис которого в области прилегания к операционному полю используется для удержания пластического материала. В последующем протез продолжает оказывать свое профилактическое действие как средство, предупреждающее образование послеоперационных рубцов.
Задачи и способы ортопедического лечения при дефектах губ без дефекта костной ткани немногим отличаются от описанной выше ситуации. При сочетании дефекта губ с дефектом подбородочной области задачами хирургического лечения являются пластическое восстановление их целости, нормализация приема пищи, восстановление функции речи, устранение обезображивания лица. Задачи ортопедического вмешательства включают в себя ряд мероприятий по обеспечению больного приспособлением для кормления, изготовление слюноприемника, временное удержание отломков в правильном положении, замещение костного дефекта и, наконец, создание опоры для формирования мягких тканей. Последовательное решение перечисленных задач способствует благоприятному исходу лечения.
Для кормления больных с челюстно-лицевыми травмами применяют поильник, желудочный зонд и специальные устройства. Б. К. Костур предлагает простой аппарат, позволяющий подавать питательную смесь под давлением через зонд в полость рта, непосредственно в пищевод или желудок в зависимости от характера патологического процесса (рис. 267). Аппарат состоит из стандартной стеклянной банки вместимостью 0,5 или 1 л, которая закрывается металлической крышкой, снабженной резиновой манжеткой. Плотная фиксация крышки на банке достигается с помощью металлической скобы и винта. Для поступления воздуха в банку на крышке имеется штуцер диаметром 1 мм, а для выхода питательной смеси служит штуцер диаметром 6 мм, на который надевается резиновая трубка длиной 6—12 см в зависимости от размера банки. Нагнетание воздуха в банку осуществляется с помощью резиновой груши, а поступление питательной смеси из банки в полость рта, пищевод, желудок происходит через желудочный зонд, свободный конец которого надевается на соответствующий штуцер. Таким аппаратом больной может пользоваться без посторонней помощи.
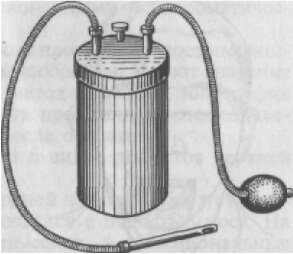
Рис. 267. Приспособление для кормления больных с челюстно-лицевыми повреждениями.
При зияющих дефектах лица до восстановления нижней губы необходимо принять меры в связи со слюнотечением. Для ликвидации попадания слюны на кожу лица, шеи и белье изготавливают слюноприемник. Из пластинки размягченного воска моделируют недостающую часть подбородочной области — своеобразную подбородочную пращу. В центре пращи устанавливают соединительный натрубник (штуцер), а по бокам — зацепные петли. Затем воск заменяют на пластмассу. Готовый слюноприемник накладывают на поврежденную область, укрепляют с помощью резиновой полоски на голове больного. На штуцер надевают резиновую трубку, которая другим концом соединена с небольшой бутылочкой. По мере накопления слюны бутылочку опорожняют.
Выбор конструкции формирующего аппарата зависит от наличия зубов на боковых фрагментах. Если имеется достаточное количество устойчивых зубов, может быть сконструирован челюстно-лицевой протез, который служит не только формирующим аппаратом, но и замещающим дефект кости. Из-за большого объема протеза его делают разборным (рис. 268). Такую конструкцию легко извлекать и вводить в полость рта после пластики нижней губы.
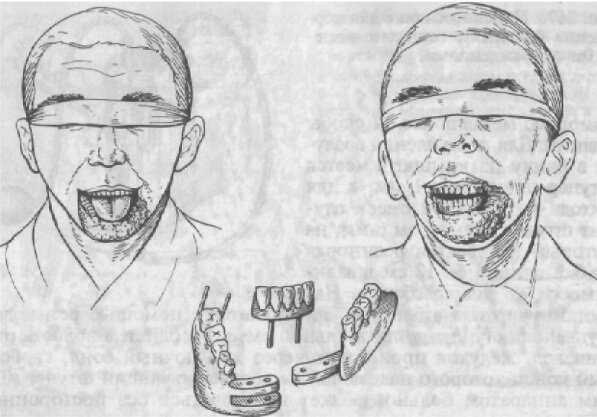
Рис. 268. Разборный челюстно-лицевой протез при дефекте подбородочного отдела и нижней губы.
Если отсутствуют условия для укрепления протеза на оставшихся зубах нижней челюсти, применяют формирующий аппарат, который фиксируется на верхних зубах (А. И. Бетельман). Такой аппарат состоит из двух частей: несъемной — фиксирующей и съемной — формирующей. Обе части соединяются между собой посредством стержней, штифтов и трубочек.
Применение формирующих протезов и аппаратов, несмотря на их сложность, необходимо, так как пластические операции на губе и мягких тканях приротовой области без ортопедической помощи практически не дают благоприятного исхода.
Дефекты верхней челюсти и неба
Дефекты верхней челюсти бывают врожденными и приобретенными. Врожденные дефекты рассматриваются в учебниках по стоматологии детского возраста.
Этиология. Дефекты верхней челюсти в основном возникают в результате травм, огнестрельных ранений (часто в военное время, редко в мирное) и как следствие обширных оперативных вмешательств по поводу злокачественных новообразований. Развитие радикальных хирургических методов лечения злокачественных опухолей приводит к увеличению больных с пострезекционными дефектами верхней челюсти.
Дефекты верхней челюсти, возникшие в результате остеомиелита, сифилиса, туберкулеза, встречаются крайне редко.
Основная часть больных с дефектами верхней челюсти в настоящее время концентрируется в челюстно-лицевых отделениях онкологического профиля и в стоматологических поликлиниках, где их долечивают и проводят реабилитационные мероприятия. Это самая тяжелая категория больных с резко выраженными нарушениями функции жевания, глотания, речи, со значительным обезображиванием лица и бесконечными психосоматическими страданиями.
Клиническая картина. Клинические проявления постоперационных дефектов верхней челюсти разнообразны. Имеют значение объем оперативного вмешательства, метод операции, топография и величина дефекта, своевременность проведения ортопедического лечения и срок, прошедший после операции.
М. А. Слепченко (1974) выделил 6 видов дефектов верхней челюсти.
1. После частичной резекции верхней челюсти образуется ограниченный дефект ее, не сообщающийся с полостью носа. На первый план выступают не анатомические, а функциональные нарушения, главным образом страдает функция жевания. Обезображивания лица нет или оно незначительно.
2. При частичной резекции верхней челюсти в задних отделах, сочетающейся с резекцией мягкого неба, наряду с нарушением акта жевания нарушается речь, так как образуется сообщение полости рта с носоглоткой. Речь приобретает гнусавый оттенок или становится непонятной. В ближайший период после операции нарушается и акт глотания вследствие попадания пищи в область носоглотки.
3. После типичной резекции верхней челюсти наблюдаются более выраженные функциональные и косметические нарушения. При одновременном удалении нижнего края дна глазницы определяется выраженная асимметрия лица за счет западения тканей щеки, нижнее веко бывает отечным, глазное яблоко опущено, бинокулярное зрение, жевание, глотание, речь нарушены.
4. При резекции верхней челюсти, сочетающейся с экзентрацией глазницы, наблюдаются отсутствие зрения на один глаз, выраженные косметические нарушения, функциональные расстройства жевания, речи.
5. У больных, перенесших операцию «блоковидной» резекции верхней челюсти, отмечаются наиболее выраженные косметические и функциональные нарушения.
6. При резекции обеих половин верхней челюсти возникают двусторонние дефекты, сопровождающиеся полным нарушением акта жевания, глотания; резко нарушается речь и наблюдается выраженное обезображивание лица.
Предложено немало классификаций дефектов и деформаций челюстно-лицевой области у оперированных онкологических больных. Они основаны на принципах группировки дефектов и деформаций по локализации (в мягких тканях, в костных тканях, в мягких и костных тканях), по характеру предшествовавшего лечения, по времени произведенного хирургического удаления опухоли (операция произведена давно, операция произведена сегодня — больной еще находится на операционном столе).
Классификация послеоперационных дефектов верхней челюсти разработана М. А. Слепченко. Она предусматривает деление дефектов верхней челюсти на частичные (1-я группа), полные односторонние (2-я группа) и двусторонние (3-я группа).
Дополняя предложенные классификации, мы делим все дефекты верхней челюсти на следующие группы:
по локализации: 1) дефекты альвеолярного отростка; 2) дефекты тела верхней челюсти; 3) дефекты неба; 4) сочетанные дефекты; 5) односторонние; 6) двусторонние;
по величине: 1) частичные; 2) полные; по охват у тканей: 1) мягкие ткани; 2) костная ткань; 3) мягкие и костные ткани;
по отношению к пограничным областям: 1) без дефектов и деформаций пограничных областей; 2) в сочетании с дефектами и деформациями пограничных областей;
по условиям фиксации протезов: 1) благоприятные; 2) неблагоприятные.
Диагноз. Дефекты верхней челюсти диагностируют по общепринятой схеме: анамнез, осмотр, пальпация, перкуссия, дополнительные методы исследования. Если ортопедические вмешательства проводятся сразу на операционном столе, то основные задачи диагностики решает хирург-стоматолог, а участие врача-ортопеда заключается в совместном планировании границ будущего протеза и тщательном обследовании зубов, пародонта и других тканей полости рта, которые будут вступать во взаимоотношение с челюстным протезом.
Если больные направляются к врачу-ортопеду через определенный период после произведенного хирургического удаления опухоли, то обследование проводится полностью врачом-ортопедом. В первом случае все записи производятся в истории болезни стационарного больного, во втором — в амбулаторной медицинской карте стоматологического больного.
Лечение. Ортопедическое лечение больных с дефектами верхней челюсти состоит в устранении тяжелых морфологических и функциональных нарушений, возникших после резекции челюсти. С помощью ортопедических вмешательств осуществляются следующие лечебные мероприятия: разобщение раны от полости рта; удержание тампонов; создание возможности самостоятельного питания; снижение психоэмоциональных переживаний больного; создание возможности общения с окружающими; искусственное восстановление формы челюсти, зубов и лица; восстановление функций жевания, глотания, речи; восстановление способности больного выполнять трудовые и нетрудовые социальные функции.
В зависимости от времени ортопедического вмешательства различают непосредственное — на операционном столе и последующее протезирование. При непосредственном протезировании резекционный протез изготавливают заранее по намеченному совместно с хирургом плану. Протез стерилизуют и накладывают на раневую поверхность, покрытую тампонами.
Последующее протезирование проводится после заживления раны. Оно может быть ближайшим — до 1 мес и отдаленным — через 3—4 мес и более после хирургического удаления опухоли. Отдаленное протезирование без предшествующих ортопедических вмешательств следует признать наихудшим вариантом лечения, так как при этом остаются нерешенными важнейшие задачи лечения: разобщение раны от полости рта, создание условий для питания, уменьшение резкого увечья лица и связанных с этим психических переживаний больного. Теми же недостатками обладает второй вариант лечения, если ему не предшествовало непосредственное протезирование.
Правильной и клинически обоснованной является система протетических мероприятий, начатых в день операции и продолжающихся в послеоперационном периоде с переходом на диспансерное наблюдение больного.
Непосредственные протезы могут быть различными. Развитие их в историческом плане шло от сложного к более простому виду. Первая конструкция непосредственного резекционного протеза, предложенная К. Мартином (1889), была рассчитана на полное восстановление анатомической формы. Ввиду сложности протеза изготавливали его разборным, снабдив каждую часть соединительными штифтами и общей системой ирригационных каналов для ухода за протезом и раной. При всей правильности идеи непосредственного восстановления анатомической формы удаленной части верхней челюсти такой протез оказался малопригодным для реализации на практике.
Попытка Д. А. Энтина решить эту задачу путем создания пневматического протеза также не увенчалась успехом. Практически пригодными оказались более простые конструкции, восстанавливающие анатомическую форму альвеолярного отростка, зубов и лишь частично формы костей лицевого скелета. При этом степень подобия протеза анатомической форме лицевых костей достигается постепенно в процессе последующего протезирования. В день операции возможно использование небных пластинок с окклюзионными отпечатками зубов-антагонистов, применение имеющихся у больных съемных зубных протезов. Через 12—15 дней к небной пластинке добавляют обтурирующую часть, а спустя 3— 4 мес изготавливают постоянный резекционный протез, наиболее полно восстанавливающий анатомическую форму лица. Для уменьшения массы протеза его делают полым.
Способы фиксации протезов при дефектах верхней челюсти и неба
Выбор способов укрепления протезов зависит от клинических особенностей дефекта и состояния оставшейся части верхней челюсти, альвеолярных отростков и зубов.
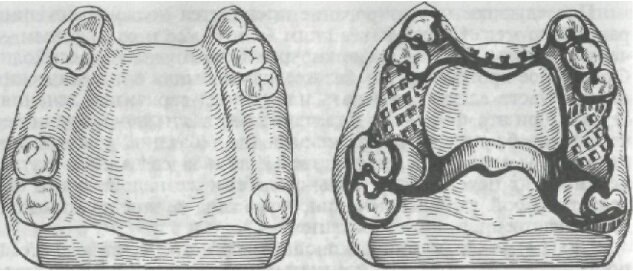
Рис. 269. Литая многокламмерная шинирующая конструкция протеза при дефекте переднего отдела альвеолярного отростка.
При частичных дефектах альвеолярного отростка, тела челюсти, неба, если на оставшейся части имеются устойчивые зубы, то они являются основными опорами для укрепления протеза. В качестве фиксирующих приспособлений используют кламмеры, телескопические коронки, замки. Правильность выбора определяется не только фиксирующей способностью приспособления, но и его свойствами предотвращать перегрузку опорных зубов. Наиболее совершенной с этой точки зрения оказалась литая многокламмерная шинирующая конструкция, изготовленная из кобальтохромового сплава (рис. 269).
При поражении пародонта зубов как опоры для протеза или при их полном отсутствии, а также при полных двусторонних дефектах верхней челюсти необходимо использовать в первую очередь ретенционные возможности самого дефекта. Например, при двустороннем дефекте верхней челюсти в качестве передней опоры может быть использована оставшаяся кожно-хрящевая часть носового хода, а задней — сохранившаяся часть мягкого неба. В боковых отделах опорными зонами могут быть полости верхнечелюстной пазухи. В таких случаях обтурирующая часть мягкого протеза изготавливается в виде грибовидных отростков (рис. 270). Иногда эти отростки могут быть соединены с базисом при помощи шарнира, что облегчает установление протеза в его ложе. Можно изготовить протез из двух частей, которые устанавливают отдельно и затем фиксируют между собой с помощью специальных приспособлений. Дополнительно для фиксации протеза могут быть использованы спиралевидные пружины.
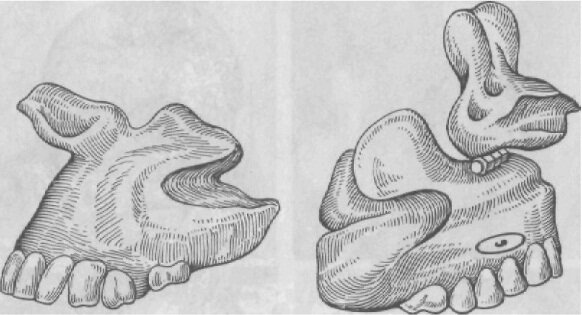
Рис. 270. Протезы верхней челюсти.
а — с грибовидным отростком; б — с шарнирным соединением переднего отростка.
Если ретенционные возможности дефекта минимальны, то их создают оперативным способом. Например, для укрепления протеза при двустороннем дефекте верхней челюсти 3. Я. Шур предлагает создать карманы (ниши) в задних отделах слизистой оболочки щеки путем свободной пересадки кожи по Тиршу. Соответственно этим нишам в протезе формируют отростки, которые, располагаясь в них, обеспечивают фиксацию в задних отделах.
Передняя часть протеза фиксируется с помощью стержня к головной повязке. Существуют способы фиксации протеза с помощью внеротовых стержней к очковой оправе, укрепленной тесьмой в затылочной области. Подобные механические крепления рекомендуется использовать только на период приема пищи для обеспечения функций жевания.
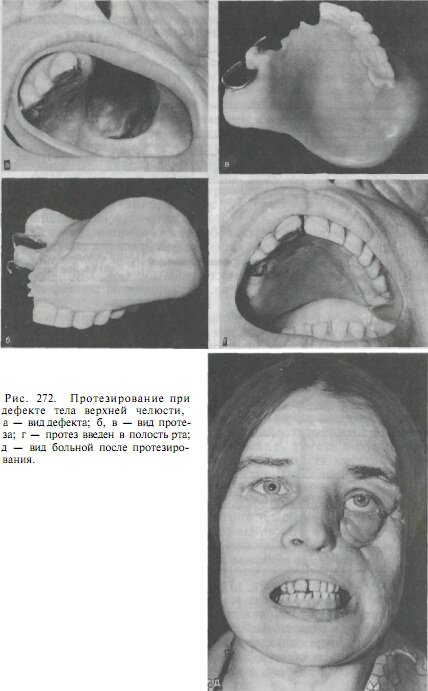
При дефектах верхней челюсти в сочетании с дефектами пограничных областей (нос, глазница) целесообразно соединить лицевой протез с протезом верхней челюсти (рис. 271, 272). Наряду с механическими способами соединения могут быть использованы магниты из самарийкобальта, обладающие большой фиксирующей способностью при минимальных размерах и массе.
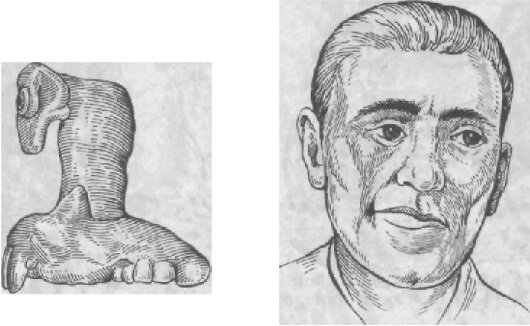
Рис. 271. Протез верхней челюсти и глазницы.
Дефекты нижней челюсти
Основными причинами возникновения дефектов нижней челюсти в мирное время являются оперативные вмешательства по поводу новообразований и, реже, травматические повреждения, остеомиелит и огнестрельные ранения.
Клиническая симптоматика этих дефектов многообразна. Морфологические нарушения сопровождаются тяжелыми изменениями функции жевания, глотания, речи. В связи с подвижностью нижней челюсти и большим количеством прикрепленных к ней мышц фрагменты резко смещаются, происходит деформация нижнего отдела лица и прикуса. Резко выраженные изменения, вызывающие психосоматические страдания, возникают при сочетании дефекта нижней челюсти с повреждениями мягких тканей приротовой области. Степень проявления указанных симптомов нарушения зависит от причины, локализации, величины дефекта, наличия зубов и других факторов. Исходя из этого дефекты нижней челюсти делят на следующие группы:
по причинам: 1) дефекты, возникшие в результате оперативных вмешательств по поводу новообразований; 2) дефекты, возникшие в результате травм, остеомиелита и огнестрельных ранений;
по величине: 1) дефекты отдельных участков без нарушения непрерывности нижней челюсти; 2) дефекты с нарушением непрерывности нижней челюсти;
по локализации: 1) дефекты в переднем отделе; 2) в боковом отделе; 3) в переднем и боковом отделах; 4) одной половины нижней челюсти; 5) обеих половин нижней челюсти;
по охват у тканей: 1) дефекты без повреждения мягких тканей; 2) дефекты с повреждениями мягких тканей приротовой области;
по наличию зубов: 1) дефекты при наличии зубов; 2) дефекты при отсутствии зубов.
Все перечисленные признаки дефектов нижней челюсти имеют большое значение для планирования ортопедических вмешательств. Например, в зависимости от причины возникновения дефекта меняется содержание ортопедических мероприятий. Так, общая схема плана ортопедического лечения при дефектах нижней челюсти, возникших в результате хирургического удаления опухоли (схема 8), состоит из фиксации фрагментов, непосредственного протезирования в день операции и последующего протезирования в отдаленные сроки, если костно-пластическое замещение дефекта откладывается на долгое время или вовсе не проводится из-за общего состояния организма (резкое истощение, старческий возраст, отказ от операции). Если восстановление непрерывности нижней челюсти осуществляется с применением костной пластики, то вновь возникает необходимость проведения предоперационных и послеоперационных ортопедических мероприятий. Схема плана лечения при дефектах нижней челюсти, возникших в результате травм (схема 9), существенно отличается, особенно на первых этапах, и базируется на принципах лечения переломов с дефектом нижней челюсти, которые были рассмотрены в предыдущих разделах.
Схема 8
План лечения при дефектах нижней челюсти, возникших после удаления опухоли
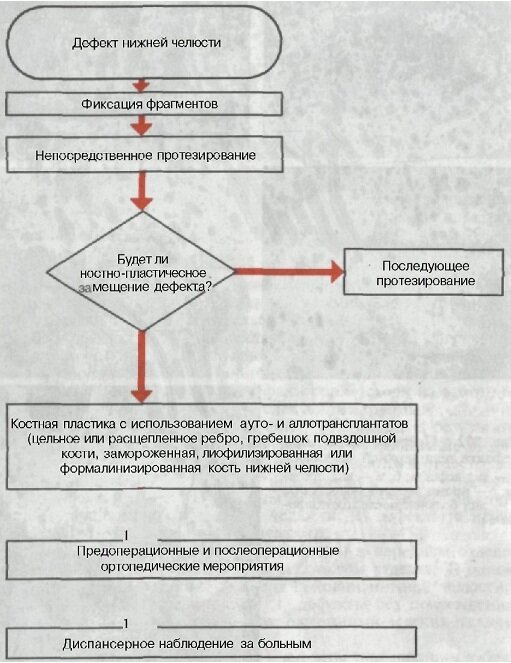
Только на этапе костно-пластического восстановления планы лечения становятся одинаковыми, в том и в другом случае применяют предоперационные и послеоперационные мероприятия.
Анализируя приведенные схемы, легко обнаружить появление двух групп больных: больные первой группы получают только ортопедическое лечение, а второй — ортопедическое лечение в сочетании с хирургическим.
Общие принципы лечения больных с дефектами нижней челюсти такие же, как и при дефектах верхней челюсти: непосредственное и последующее протезирование после хирургического удаления опухоли нижней челюсти; челюстное протезирование при дефектах, возникших в результате травматических повреждений.
К особенностям протезирования при дефектах нижней челюсти следует отнести условия и методы фиксации протезов.
При сохранении непрерывности нижней челюсти и наличии устойчивых зубов имеются благоприятные условия для протезирования дефектов. Условия фиксации протезов резко ухудшаются в связи с нарушением целости нижней челюсти, а если еще при этом зубы на фрагментах отсутствуют, то укрепление протеза превращается в сложную проблему. В таких случаях рекомендуется применять оперативные способы укрепления протеза на нижней челюсти: лигатурное связывание протеза с оставшейся костной частью нижней челюсти; имплантация металлических проволочных фиксаторов. Однако эти приспособления могут быть использованы лишь временно. Радикальной мерой при дефектах нижней челюсти является восстановление непрерывности нижней челюсти с применением костной пластики. В связи с этим особую ценность приобретает система ортопедических мероприятий, применяемых при костной пластике нижней челюсти.
Схема 9
План лечения при дефектах нижней челюсти, возникших в результате травмы
Ортопедическая стоматология
Под редакцией члена-корреспондента РАМН, профессора В.Н.Копейкина, профессора М.З.Миргазизова
Дефекты и деформации губ и мягких тканей приротовой области могут быть изолированными или сочетаться с повреждениями челюстных костей. Наиболее часто встречается сочетание дефектов нижней губы и подбородочного отдела нижней челюсти.
Клиническая картина дефектов и деформаций губ и способы оперативного лечения их описаны в учебниках по хирургической стоматологии. Ортопедические мероприятия при этом являются вспомогательными. Они в основном показаны в случаях сочетания повреждений мягких тканей с отсутствием передних зубов, с дефектами альвеолярного отростка и тела челюсти, когда губы, щеки теряют опору. Однако в некоторых случаях бывает необходимость применения формирующих аппаратов при наличии всех зубов, например, при оперативном устранении Рубцовых изменений переходной складки.
При пластическом восстановлении губ из кожно-мышечных лоскутов приротовой области или из филатовского стебля в план лечения включают применение формирующих аппаратов. Основное назначение их — создание опоры для пластического материала — лоскута, предупреждение его деформации, а также устранение слюнотечения изо рта при дефектах губы, сочетающихся с дефектом тела нижней челюсти в подбородочной области. Эти задачи могут быть решены при помощи зубных, челюстных протезов и специальных формирующих аппаратов.
Выбор конструкции ортопедического аппарата, протеза зависит от характера дефекта, плана предстоящего оперативного вмешательства и условий для укрепления аппарата: начичие зубов, их состояние, наличие дефекта костной ткани и другие (табл. 19).
Таблица 19. Возможные варианты выбора конструкций ортопедических аппаратов и протезов при дефектах губ и подбородка.
| Дефекты и деформации губ и подбородка | Хирургическое лечение | Ортопедическое лечение | Возможные варианты выбора конструкций ортопедических аппаратов и протезов |
|---|---|---|---|
| Рубцовые изменения переходной складки | Улучшение подвижности губ, щек путем иссечения рубцов и пересадки кожных и слизистых лоскутов | Удержание пересаженного материала; предупреждение сморщивания и деформации пластического материала; формирование ложа для протеза | Назубные формирующие аппараты (при интактных зубных рядах); съемный пластиночный протез с формирующим утолщением базиса в область переходной складки (при отсутствиипередних зубов) |
| Дефекты губ без повреждения челюстных костей | Пластическое восстановление формы и функции губ, устранение обезображивания лица | Создание опоры для мягких тканей (при отсутствии передних зубов); предупреждение деформации пластического материала | Зубные протезы с формирующими утолщениями базиса в области операционной раны |
| Сочетание дефекта губ и дефекта подбородочного отдела нижней челюсти | Пластическое восстановление губ и подбородочного отдела | Обеспечение кормления больного, мероприятия в связи со слюнотечением изо рта; создание опоры для пластического материала, предупреждение деформации вновь образованной губы; формирование ложа для последующего протеза | Слюноприемник; приспособление для кормления больного; формирующий протез (разборный), укрепленный на зубах, оставшихся на боковых отломках; формирующий аппарат, укрепленный на верхних зубах |
При рубцовых изменениях переходной складки и преддверия рта задачей хирургического лечения является улучшение подвижности губ, щек путем иссечения рубцов и пересадки кожных и слизистых лоскутов. Задачами ортопедического вмешательства являются: создание опоры и удержание пересаженного материала, предотвращение сморщивания и деформации его. Для решения этих задач при интактных зубных рядах можно применять формирующие аппараты с назубной фиксацией. Наиболее простым приспособлением является назубная проволочная алюминиевая шина с отростком и петлями для удержания термопластической массы в области раны (рис. 266). Подобная конструкция может быть создана на основе проволочной дуги, припаянной к искусственным коронкам или каппе, которые укрепляют на передних зубах нижней челюсти.

При отсутствии передних зубов в качестве формирующего аппарата применяют съемный протез, базис которого в области прилегания к операционному полю используется для удержания пластического материала. В последующем протез продолжает оказывать свое профилактическое действие как средство, предупреждающее образование послеоперационных рубцов.
Задачи и способы ортопедического лечения при дефектах губ без дефекта костной ткани немногим отличаются от описанной выше ситуации. При сочетании дефекта губ с дефектом подбородочной области задачами хирургического лечения являются пластическое восстановление их целости, нормализация приема пищи, восстановление функции речи, устранение обезображивания лица. Задачи ортопедического вмешательства включают в себя ряд мероприятий по обеспечению больного приспособлением для кормления, изготовление слюноприемника, временное удержание отломков в правильном положении, замещение костного дефекта и, наконец, создание опоры для формирования мягких тканей. Последовательное решение перечисленных задач способствует благоприятному исходу лечения.
Для кормления больных с челюстно-лицевыми травмами применяют поильник, желудочный зонд и специальные устройства. Б. К. Костур предлагает простой аппарат, позволяющий подавать питательную смесь под давлением через зонд в полость рта, непосредственно в пищевод или желудок в зависимости от характера патологического процесса (рис. 267). Аппарат состоит из стандартной стеклянной банки вместимостью 0,5 или 1 л, которая закрывается металлической крышкой, снабженной резиновой манжеткой. Плотная фиксация крышки на банке достигается с помощью металлической скобы и винта. Для поступления воздуха в банку на крышке имеется штуцер диаметром 1 мм, а для выхода питательной смеси служит штуцер диаметром 6 мм, на который надевается резиновая трубка длиной 6—12 см в зависимости от размера банки. Нагнетание воздуха в банку осуществляется с помощью резиновой груши, а поступление питательной смеси из банки в полость рта, пищевод, желудок происходит через желудочный зонд, свободный конец которого надевается на соответствующий штуцер. Таким аппаратом больной может пользоваться без посторонней помощи.

Рис. 267. Приспособление для кормления больных с челюстно-лицевыми повреждениями.
При зияющих дефектах лица до восстановления нижней губы необходимо принять меры в связи со слюнотечением. Для ликвидации попадания слюны на кожу лица, шеи и белье изготавливают слюноприемник. Из пластинки размягченного воска моделируют недостающую часть подбородочной области — своеобразную подбородочную пращу. В центре пращи устанавливают соединительный натрубник (штуцер), а по бокам — зацепные петли. Затем воск заменяют на пластмассу. Готовый слюноприемник накладывают на поврежденную область, укрепляют с помощью резиновой полоски на голове больного. На штуцер надевают резиновую трубку, которая другим концом соединена с небольшой бутылочкой. По мере накопления слюны бутылочку опорожняют.
Выбор конструкции формирующего аппарата зависит от наличия зубов на боковых фрагментах. Если имеется достаточное количество устойчивых зубов, может быть сконструирован челюстно-лицевой протез, который служит не только формирующим аппаратом, но и замещающим дефект кости. Из-за большого объема протеза его делают разборным (рис. 268). Такую конструкцию легко извлекать и вводить в полость рта после пластики нижней губы.

Рис. 268. Разборный челюстно-лицевой протез при дефекте подбородочного отдела и нижней губы.
Если отсутствуют условия для укрепления протеза на оставшихся зубах нижней челюсти, применяют формирующий аппарат, который фиксируется на верхних зубах (А. И. Бетельман). Такой аппарат состоит из двух частей: несъемной — фиксирующей и съемной — формирующей. Обе части соединяются между собой посредством стержней, штифтов и трубочек.
Применение формирующих протезов и аппаратов, несмотря на их сложность, необходимо, так как пластические операции на губе и мягких тканях приротовой области без ортопедической помощи практически не дают благоприятного исхода.
Дефекты верхней челюсти и неба
Дефекты верхней челюсти бывают врожденными и приобретенными. Врожденные дефекты рассматриваются в учебниках по стоматологии детского возраста.
Этиология. Дефекты верхней челюсти в основном возникают в результате травм, огнестрельных ранений (часто в военное время, редко в мирное) и как следствие обширных оперативных вмешательств по поводу злокачественных новообразований. Развитие радикальных хирургических методов лечения злокачественных опухолей приводит к увеличению больных с пострезекционными дефектами верхней челюсти.
Дефекты верхней челюсти, возникшие в результате остеомиелита, сифилиса, туберкулеза, встречаются крайне редко.
Основная часть больных с дефектами верхней челюсти в настоящее время концентрируется в челюстно-лицевых отделениях онкологического профиля и в стоматологических поликлиниках, где их долечивают и проводят реабилитационные мероприятия. Это самая тяжелая категория больных с резко выраженными нарушениями функции жевания, глотания, речи, со значительным обезображиванием лица и бесконечными психосоматическими страданиями.
Клиническая картина. Клинические проявления постоперационных дефектов верхней челюсти разнообразны. Имеют значение объем оперативного вмешательства, метод операции, топография и величина дефекта, своевременность проведения ортопедического лечения и срок, прошедший после операции.
М. А. Слепченко (1974) выделил 6 видов дефектов верхней челюсти.
1. После частичной резекции верхней челюсти образуется ограниченный дефект ее, не сообщающийся с полостью носа. На первый план выступают не анатомические, а функциональные нарушения, главным образом страдает функция жевания. Обезображивания лица нет или оно незначительно.
2. При частичной резекции верхней челюсти в задних отделах, сочетающейся с резекцией мягкого неба, наряду с нарушением акта жевания нарушается речь, так как образуется сообщение полости рта с носоглоткой. Речь приобретает гнусавый оттенок или становится непонятной. В ближайший период после операции нарушается и акт глотания вследствие попадания пищи в область носоглотки.
3. После типичной резекции верхней челюсти наблюдаются более выраженные функциональные и косметические нарушения. При одновременном удалении нижнего края дна глазницы определяется выраженная асимметрия лица за счет западения тканей щеки, нижнее веко бывает отечным, глазное яблоко опущено, бинокулярное зрение, жевание, глотание, речь нарушены.
4. При резекции верхней челюсти, сочетающейся с экзентрацией глазницы, наблюдаются отсутствие зрения на один глаз, выраженные косметические нарушения, функциональные расстройства жевания, речи.
5. У больных, перенесших операцию «блоковидной» резекции верхней челюсти, отмечаются наиболее выраженные косметические и функциональные нарушения.
6. При резекции обеих половин верхней челюсти возникают двусторонние дефекты, сопровождающиеся полным нарушением акта жевания, глотания; резко нарушается речь и наблюдается выраженное обезображивание лица.
Предложено немало классификаций дефектов и деформаций челюстно-лицевой области у оперированных онкологических больных. Они основаны на принципах группировки дефектов и деформаций по локализации (в мягких тканях, в костных тканях, в мягких и костных тканях), по характеру предшествовавшего лечения, по времени произведенного хирургического удаления опухоли (операция произведена давно, операция произведена сегодня — больной еще находится на операционном столе).
Классификация послеоперационных дефектов верхней челюсти разработана М. А. Слепченко. Она предусматривает деление дефектов верхней челюсти на частичные (1-я группа), полные односторонние (2-я группа) и двусторонние (3-я группа).
Дополняя предложенные классификации, мы делим все дефекты верхней челюсти на следующие группы:
по локализации: 1) дефекты альвеолярного отростка; 2) дефекты тела верхней челюсти; 3) дефекты неба; 4) сочетанные дефекты; 5) односторонние; 6) двусторонние;
по величине: 1) частичные; 2) полные; по охват у тканей: 1) мягкие ткани; 2) костная ткань; 3) мягкие и костные ткани;
по отношению к пограничным областям: 1) без дефектов и деформаций пограничных областей; 2) в сочетании с дефектами и деформациями пограничных областей;
по условиям фиксации протезов: 1) благоприятные; 2) неблагоприятные.
Диагноз. Дефекты верхней челюсти диагностируют по общепринятой схеме: анамнез, осмотр, пальпация, перкуссия, дополнительные методы исследования. Если ортопедические вмешательства проводятся сразу на операционном столе, то основные задачи диагностики решает хирург-стоматолог, а участие врача-ортопеда заключается в совместном планировании границ будущего протеза и тщательном обследовании зубов, пародонта и других тканей полости рта, которые будут вступать во взаимоотношение с челюстным протезом.
Если больные направляются к врачу-ортопеду через определенный период после произведенного хирургического удаления опухоли, то обследование проводится полностью врачом-ортопедом. В первом случае все записи производятся в истории болезни стационарного больного, во втором — в амбулаторной медицинской карте стоматологического больного.
Лечение. Ортопедическое лечение больных с дефектами верхней челюсти состоит в устранении тяжелых морфологических и функциональных нарушений, возникших после резекции челюсти. С помощью ортопедических вмешательств осуществляются следующие лечебные мероприятия: разобщение раны от полости рта; удержание тампонов; создание возможности самостоятельного питания; снижение психоэмоциональных переживаний больного; создание возможности общения с окружающими; искусственное восстановление формы челюсти, зубов и лица; восстановление функций жевания, глотания, речи; восстановление способности больного выполнять трудовые и нетрудовые социальные функции.
В зависимости от времени ортопедического вмешательства различают непосредственное — на операционном столе и последующее протезирование. При непосредственном протезировании резекционный протез изготавливают заранее по намеченному совместно с хирургом плану. Протез стерилизуют и накладывают на раневую поверхность, покрытую тампонами.
Последующее протезирование проводится после заживления раны. Оно может быть ближайшим — до 1 мес и отдаленным — через 3—4 мес и более после хирургического удаления опухоли. Отдаленное протезирование без предшествующих ортопедических вмешательств следует признать наихудшим вариантом лечения, так как при этом остаются нерешенными важнейшие задачи лечения: разобщение раны от полости рта, создание условий для питания, уменьшение резкого увечья лица и связанных с этим психических переживаний больного. Теми же недостатками обладает второй вариант лечения, если ему не предшествовало непосредственное протезирование.
Правильной и клинически обоснованной является система протетических мероприятий, начатых в день операции и продолжающихся в послеоперационном периоде с переходом на диспансерное наблюдение больного.
Непосредственные протезы могут быть различными. Развитие их в историческом плане шло от сложного к более простому виду. Первая конструкция непосредственного резекционного протеза, предложенная К. Мартином (1889), была рассчитана на полное восстановление анатомической формы. Ввиду сложности протеза изготавливали его разборным, снабдив каждую часть соединительными штифтами и общей системой ирригационных каналов для ухода за протезом и раной. При всей правильности идеи непосредственного восстановления анатомической формы удаленной части верхней челюсти такой протез оказался малопригодным для реализации на практике.
Попытка Д. А. Энтина решить эту задачу путем создания пневматического протеза также не увенчалась успехом. Практически пригодными оказались более простые конструкции, восстанавливающие анатомическую форму альвеолярного отростка, зубов и лишь частично формы костей лицевого скелета. При этом степень подобия протеза анатомической форме лицевых костей достигается постепенно в процессе последующего протезирования. В день операции возможно использование небных пластинок с окклюзионными отпечатками зубов-антагонистов, применение имеющихся у больных съемных зубных протезов. Через 12—15 дней к небной пластинке добавляют обтурирующую часть, а спустя 3— 4 мес изготавливают постоянный резекционный протез, наиболее полно восстанавливающий анатомическую форму лица. Для уменьшения массы протеза его делают полым.
Способы фиксации протезов при дефектах верхней челюсти и неба
Выбор способов укрепления протезов зависит от клинических особенностей дефекта и состояния оставшейся части верхней челюсти, альвеолярных отростков и зубов.

Рис. 269. Литая многокламмерная шинирующая конструкция протеза при дефекте переднего отдела альвеолярного отростка.
При частичных дефектах альвеолярного отростка, тела челюсти, неба, если на оставшейся части имеются устойчивые зубы, то они являются основными опорами для укрепления протеза. В качестве фиксирующих приспособлений используют кламмеры, телескопические коронки, замки. Правильность выбора определяется не только фиксирующей способностью приспособления, но и его свойствами предотвращать перегрузку опорных зубов. Наиболее совершенной с этой точки зрения оказалась литая многокламмерная шинирующая конструкция, изготовленная из кобальтохромового сплава (рис. 269).
При поражении пародонта зубов как опоры для протеза или при их полном отсутствии, а также при полных двусторонних дефектах верхней челюсти необходимо использовать в первую очередь ретенционные возможности самого дефекта. Например, при двустороннем дефекте верхней челюсти в качестве передней опоры может быть использована оставшаяся кожно-хрящевая часть носового хода, а задней — сохранившаяся часть мягкого неба. В боковых отделах опорными зонами могут быть полости верхнечелюстной пазухи. В таких случаях обтурирующая часть мягкого протеза изготавливается в виде грибовидных отростков (рис. 270). Иногда эти отростки могут быть соединены с базисом при помощи шарнира, что облегчает установление протеза в его ложе. Можно изготовить протез из двух частей, которые устанавливают отдельно и затем фиксируют между собой с помощью специальных приспособлений. Дополнительно для фиксации протеза могут быть использованы спиралевидные пружины.

Рис. 270. Протезы верхней челюсти.
а — с грибовидным отростком; б — с шарнирным соединением переднего отростка.
Если ретенционные возможности дефекта минимальны, то их создают оперативным способом. Например, для укрепления протеза при двустороннем дефекте верхней челюсти 3. Я. Шур предлагает создать карманы (ниши) в задних отделах слизистой оболочки щеки путем свободной пересадки кожи по Тиршу. Соответственно этим нишам в протезе формируют отростки, которые, располагаясь в них, обеспечивают фиксацию в задних отделах.
Передняя часть протеза фиксируется с помощью стержня к головной повязке. Существуют способы фиксации протеза с помощью внеротовых стержней к очковой оправе, укрепленной тесьмой в затылочной области. Подобные механические крепления рекомендуется использовать только на период приема пищи для обеспечения функций жевания.
При дефектах верхней челюсти в сочетании с дефектами пограничных областей (нос, глазница) целесообразно соединить лицевой протез с протезом верхней челюсти (рис. 271, 272). Наряду с механическими способами соединения могут быть использованы магниты из самарийкобальта, обладающие большой фиксирующей способностью при минимальных размерах и массе.

Рис. 271. Протез верхней челюсти и глазницы.

Дефекты нижней челюсти
Основными причинами возникновения дефектов нижней челюсти в мирное время являются оперативные вмешательства по поводу новообразований и, реже, травматические повреждения, остеомиелит и огнестрельные ранения.
Клиническая симптоматика этих дефектов многообразна. Морфологические нарушения сопровождаются тяжелыми изменениями функции жевания, глотания, речи. В связи с подвижностью нижней челюсти и большим количеством прикрепленных к ней мышц фрагменты резко смещаются, происходит деформация нижнего отдела лица и прикуса. Резко выраженные изменения, вызывающие психосоматические страдания, возникают при сочетании дефекта нижней челюсти с повреждениями мягких тканей приротовой области. Степень проявления указанных симптомов нарушения зависит от причины, локализации, величины дефекта, наличия зубов и других факторов. Исходя из этого дефекты нижней челюсти делят на следующие группы:
по причинам: 1) дефекты, возникшие в результате оперативных вмешательств по поводу новообразований; 2) дефекты, возникшие в результате травм, остеомиелита и огнестрельных ранений;
по величине: 1) дефекты отдельных участков без нарушения непрерывности нижней челюсти; 2) дефекты с нарушением непрерывности нижней челюсти;
по локализации: 1) дефекты в переднем отделе; 2) в боковом отделе; 3) в переднем и боковом отделах; 4) одной половины нижней челюсти; 5) обеих половин нижней челюсти;
по охват у тканей: 1) дефекты без повреждения мягких тканей; 2) дефекты с повреждениями мягких тканей приротовой области;
по наличию зубов: 1) дефекты при наличии зубов; 2) дефекты при отсутствии зубов.
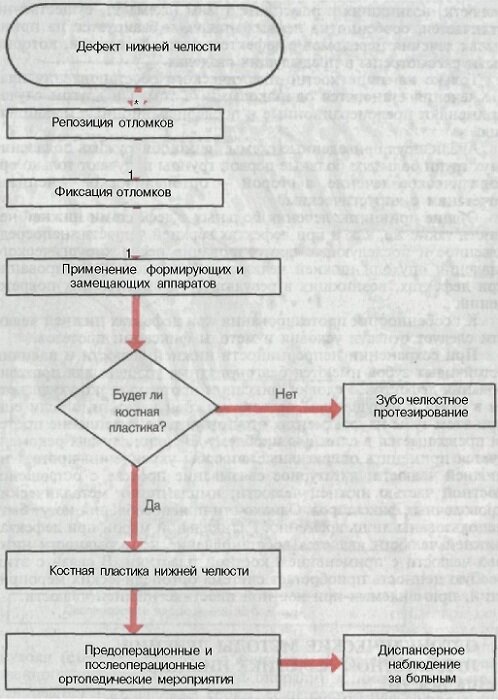
Все перечисленные признаки дефектов нижней челюсти имеют большое значение для планирования ортопедических вмешательств. Например, в зависимости от причины возникновения дефекта меняется содержание ортопедических мероприятий. Так, общая схема плана ортопедического лечения при дефектах нижней челюсти, возникших в результате хирургического удаления опухоли (схема 8), состоит из фиксации фрагментов, непосредственного протезирования в день операции и последующего протезирования в отдаленные сроки, если костно-пластическое замещение дефекта откладывается на долгое время или вовсе не проводится из-за общего состояния организма (резкое истощение, старческий возраст, отказ от операции). Если восстановление непрерывности нижней челюсти осуществляется с применением костной пластики, то вновь возникает необходимость проведения предоперационных и послеоперационных ортопедических мероприятий. Схема плана лечения при дефектах нижней челюсти, возникших в результате травм (схема 9), существенно отличается, особенно на первых этапах, и базируется на принципах лечения переломов с дефектом нижней челюсти, которые были рассмотрены в предыдущих разделах.
Схема 8
План лечения при дефектах нижней челюсти, возникших после удаления опухоли

Только на этапе костно-пластического восстановления планы лечения становятся одинаковыми, в том и в другом случае применяют предоперационные и послеоперационные мероприятия.
Анализируя приведенные схемы, легко обнаружить появление двух групп больных: больные первой группы получают только ортопедическое лечение, а второй — ортопедическое лечение в сочетании с хирургическим.
Общие принципы лечения больных с дефектами нижней челюсти такие же, как и при дефектах верхней челюсти: непосредственное и последующее протезирование после хирургического удаления опухоли нижней челюсти; челюстное протезирование при дефектах, возникших в результате травматических повреждений.
К особенностям протезирования при дефектах нижней челюсти следует отнести условия и методы фиксации протезов.
При сохранении непрерывности нижней челюсти и наличии устойчивых зубов имеются благоприятные условия для протезирования дефектов. Условия фиксации протезов резко ухудшаются в связи с нарушением целости нижней челюсти, а если еще при этом зубы на фрагментах отсутствуют, то укрепление протеза превращается в сложную проблему. В таких случаях рекомендуется применять оперативные способы укрепления протеза на нижней челюсти: лигатурное связывание протеза с оставшейся костной частью нижней челюсти; имплантация металлических проволочных фиксаторов. Однако эти приспособления могут быть использованы лишь временно. Радикальной мерой при дефектах нижней челюсти является восстановление непрерывности нижней челюсти с применением костной пластики. В связи с этим особую ценность приобретает система ортопедических мероприятий, применяемых при костной пластике нижней челюсти.
Схема 9
План лечения при дефектах нижней челюсти, возникших в результате травмы

Ортопедическая стоматология
Под редакцией члена-корреспондента РАМН, профессора В.Н.Копейкина, профессора М.З.Миргазизова
Комментировать:
Похожие статьи:
Ортопедические методы лечения при костной пластике нижней челюсти
Категории: Ортопедическая стоматология, Челюстно-лицевая ортопедия,
Предоперационные ортопедические мероприятия Предоперационные ортопедические мероприятия состоят в совместном с хирургом-стоматологом обследовании и планировании предстоящей операции, изготовлении..
Ортопедические методы при восстановительном лечении послеоперационных повреждений лица и челюстей
Категории: Ортопедическая стоматология, Челюстно-лицевая ортопедия,
Дефекты и деформации губ и подбородочного отдела Дефекты и деформации губ и мягких тканей приротовой области могут быть изолированными или сочетаться с повреждениями челюстных костей. Наиболее часто..
Основы ортопедического лечения при вторичной частичной адентии
Категории: Ортопедическая стоматология, Патология зубочелюстной системы,
При частичных дефектах в зубных рядах в профилактических и лечебных целях применяется зубное протезирование. Термин «зубное протезирование» введен в стоматологию при ограниченном представлении о его..
Определение функционального состояния зубочелюстной системы на основе одонтопародонтограммы
Категории: Ортопедическая стоматология, Патология зубочелюстной системы,
Составление одонтопародонтограммы с целью выявления функционального состояния зубочелюстной системы и определения патологических синдромов производят по описанному выше методу. Поскольку функциональное..

