Учебные материалы
Конектбиофарм
Работа
Компании
Реклама от Google
Оперативное лечение
Категории: Костная патология, Метаболические заболевания костей,
Больным с резкими деформациями, возникшими на месте неправильно сросшихся переломов, произведено 27 корригирующих остеотомии. Кроме металлических фиксаторов, нами использовались консервированные аллогенные, кортикальные аллотрансплантаты, которые очень быстро рассасывались в послеоперационном периоде.
Значительный период нашей работы протекал в то время, когда, кроме клинико-рентгенологических симптомов, уровня Са, Р, щелочной фосфатазы, а потом выделения оксипролина с мочой, не было других методик исследования. Поэтому мы первым этапом всегда планировали операцию поисков аденомы (всегда под местной анестезией) на шее. Если мы не обнаруживали аденомы, а в диагнозе не было сомнения, вторым этапом под эндотрахеальным наркозом через доступ путем продольной остеотомии грудины обследовали переднее средостение, начиная с тщательного осмотра вилочковой железы.
Техника операции: продольный разрез от яремной вырезки грудины по средней линии над рукояткой и большей частью тела с рассечением надкостницы. Введение до 250 мл 0,25 % раствора новокаина парастернально и над вырезкой. У мужчин с очень прочными фасциальными образованиями возможно отделение распатером мягких тканей от верхнего конца рукоятки грудины или отделение их по средней линии пальцем, отделение тканей переднего средостения от внутренней поверхности рукоятки грудины и продольное рассечение рукоятки и тела грудины приблизительно до уровня прикрепления IV ребра, разведение ранорасширителем обеих половин грудины и тщательные поиски аденомы, начиная от уровня обоих грудиноключичных суставов, в клетчатке переднего средостения, ткани вилочковой железы и затем в промежутках между сосудами.
Нами была произведена стернотомия 5 больным, у 4 из них удалось найти и удалить аденомы; в последующем больные выздоровели. У 5-го больного — мальчика 15 лет, несмотря на тщательные поиски, мы не смогли обнаружить аденому, что нас очень огорчило, так как состояние больного было плохим: сильнейшая слабость, боль, мальчик с трудом ходил. Во время поисков аденомы мы, приподнимая вилочковую железу и пальпируя, так ее мобилизовали, что решили удалить, что и сделали. Мы не могли забыть о своей неудаче и считали, что состояние больного должно прогрессивно ухудшаться. Через год мы послали вызов для повторного обследования; каково же было наше удивление и радость, когда приехал практически здоровый молодой человек, который учился в техникуме и, не желая прерывать занятия, отказался от госпитализации. Лишь позднее мы предположили, и наверное обоснованно, что первичный наш диагноз был ошибочен — у больного была миастения, и удаление вилочковой железы вылечило его.
В качестве иллюстрации приводим выписку из истории болезни. Больная К., 29 лет, поступила с диагнозом: эозинофильная гранулема левой подвздошной кости. Ввиду того что очаг был расположен в труднодоступной области, данные рентгенографии и пункционной биопсии не позволяли достоверно определить характер патологического процесса.
При поступлении выделение оксипролина было резко повышено — в 20 раз выше нормы (455,4 мг/сут). Наряду с этим установлены высокая концентрация кальция (4 ммоль/л) и повышенная активность щелочной фосфатазы — 1747 ммоль/л в сутки в сыворотке крови при нормальном содержании неорганического фосфора. На основании этих данных был поставлен диагноз паратиреоидной остеодистрофии, который впоследствии был подтвержден дополнительными данными рентгенологического и клинического обследования.
Аденома околощитовидной железы удалена, диагноз подтвержден гистологическим исследованием. На 25-й день после операции экскреция оксипролина с мочой и содержание кальция в сыворотке крови снизились до нормы. При повторном поступлении больной для обследования (через 1 год и через 3 года) значительного изменения биохимических показателей не отмечено.
Напротив, у больной Д., 58 лет, с длительностью заболевания 4 года и резко выраженными изменениями во всех костях скелета экскреция оксипролина с мочой до лечения достигала 307 мг/сут, отмечались и нарушения минерального обмена. После удаления аденомы околощитовидной железы нормализации исследуемых биохимических показателей не наступило даже после проведенного курса лечения ТКТ. При повторном поступлении отмечено резкое повышение оксипролина, кальция и активности щелочной фосфатазы. Больная вскоре погибла. При вскрытии обнаружена еще одна большая аденома.
Следовательно, в послеоперационном периоде повышенное выделение оксипролина с мочой служит надежным показателем поражения костной ткани при гиперпаратиреозе.
Различные механизмы (почечная экскреция, снижение кишечной абсорбции кальция и др.) поддерживают настоящий уровень кальция в крови даже у здоровых людей после приема средних доз лактата, глюконата кальция; через 4 ч его содержание в сыворотке крови после некоторого подъема возвращается к норме. Длительное поступление в желудочно-кишечный тракт Са не вызывает гиперкальциемию — срабатывает «феномен адаптации» по К.Е. Мерзону.
У больных же после удаления аденомы околощитовидной железы, когда значительное количество Са фиксируется в костной ткани, гипокальциемия через эти же 4 ч возникает вновь, поэтому тяжелым больным, длительно имевшим аденому, необходимо вводить кальций внутривенно капельно не менее 3 раз в сутки, для чего лучше поставить в вену катетер. В противном случае, особенно если нет постоянного лабораторного контроля за уровнем Са в сыворотке крови, возможен гипокальциемический криз в поздние сроки. Так, В.А. Мацкевич и соавт. описали больного, которому после удаления аденомы ежедневно внутривенно вводили по 10 мл 10 % раствора хлорида кальция, а на 17-й день возник тяжелейший гипокальциемический криз, уровень кальция сыворотки крови составил 1,6 ммоль/л, т.е. вводимого кальция было явно недостаточно.
Особого внимания заслуживает наблюдение над больным Д., 35 лет. Болен с 1965 г. В 1970 г. в клинике, специально занимающейся гиперпаратиреозом, поставлен диагноз гиперпаратиреоза, и 17.06.71 г. в Ленинграде произведена ревизия околощитовидных желез на шее; аденома не обнаружена. Состояние больного ухудшалось, и 16.07.71 г. были выполнены стернотомия и ревизия переднего средостения — аденома не обнаружена. С 13 переломами костей, в очень тяжелом состоянии больного переводят в отделение костной патологии ЦИТО (рис. 4.1). Решено начать с повторной ревизии на шее, которая произведена 29.12.71 г.
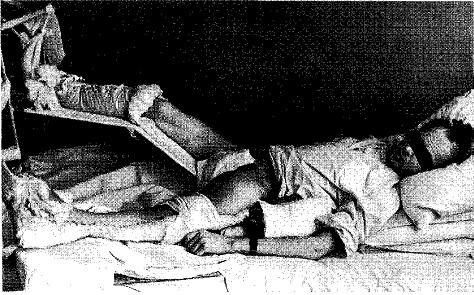
Рис. 4.1. Больной 35 лет. Резчайший остеопороз, 12 несрастающихся переломов костей, камни в почках, нарушения функций сердечно-сосудистой и нервной систем.
Начало операции трудное, поскольку пришлось рассечь множество послеоперационных рубцов после двух предыдущих операций, но затем, когда мы вышли к пищеводу и передней поверхности позвоночного столба, мы обнаружили нормальные ткани без признаков рубцов, что дало возможность осторожно пройти пальцем справа вдоль пищевода в заднее средостение и на глубине вытянутого указательного пальца, т.е. приблизительно 7—8 см, нащупать гладкое плотное образование, которое после мобилизации его боковых поверхностей постепенно стало смещаться вверх, а затем нам удалось бескровно удалить цилиндрической формы аденому околощитовидной железы диаметром 1,8 см и длиной 4 см. Оказалось, что в течение двух оперативных вмешательств опытные хирурги не осмотрели эту очень типичную для расположения аденом зону. В связи с двусторонним выраженным нефролитиазисом 7.01.72 г. у больного наступила анурия. Диагностирована закупорка правого мочеточника камнем. Урологом В.Л. Симоновым произведены пиелолитэктомия, уретролитэктомия, нефростомия справа. Состояние больного стало улучшаться, однако 10.01.72 г. я был срочно вызван к больному: пульс 150—160 в 1 мин, очень слабого наполнения. Я решил, что имеет место гипокалиемия (срочного анализа произвести было невозможно), начато капельное переливание раствора калия, после переливания 2 г калия пульс постепенно стал более редким и полным, всего было перелито 4 г калия. В послеоперационном периоде мы очень внимательно следили за больным. Он выздоровел, все 13 переломов срослись. Нефролитиазис оставался. Больной жил в Ленинграде, и мы не имели возможности регулярно обследовать и лечить его. Он умер в 59 лет при явлениях недостаточности почек.
На 920-м заседании Ленинградского научного общества травматологовортопедов 1.10.86 г. Я.Д. Шохман, И.С. Цейхиным и A.M. Луганцевым была демонстрирована больная 39 лет с гиперпаратиреозом и патологическим переломом бедренной кости. Сначала ей произвели интрамедуллярный остеосинтез гвоздем с пластикой костным аутотрансплантатом и дополнительной иммобилизацией гипсовой тазобедренной повязкой, а через месяц удалили аденому околощитовидной железы. Перелом сросся, но конечность оказалась укороченной на 6 см. Следует считать, что такая тактика неверна и даже опасна. После остеосинтеза уровень кальция в крови мог резко подняться и достичь критической величины, что потребовало бы срочной операции удаления аденомы околощитовидной железы (только удаление аденомы может предотвратить увеличение уровня кальция в крови выше 20 мг% — этот уровень считается опасным для жизни).
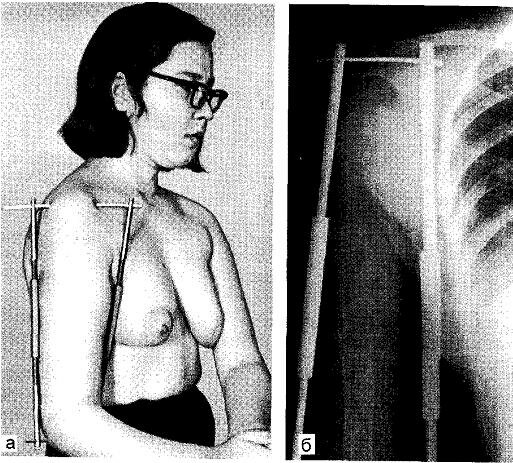
Рис. 4.2. Резчайший остеопороз.
а — почти полная деминерализация 2 /з правой плечевой кости и се патологический перелом; б — после удаления аденомы околощитовидной железы для сохранения правильной формы и длины кости на период рекальцинации наложен дистрационный аппарат.
Принята другая тактика:
• накладывают скелетное вытяжение или аппарат для внекостной фиксации;
• удаляют аденому околощитовидной железы;
• добиваются правильного стояния отломков, нормальной длины пораженного сегмента конечности.
После удаления аденомы нормализуются процессы костеобразования и организм больного оказывается в состоянии не только создать костную мозоль в области перелома, но и заместить даже полностью деминерализованные участки кости, которые по рентгенограммам воспринимаются как «дефекты» кости протяженностью 10—20—25 см.
Мы наблюдали ряд подобных больных. У одной пациентки 18 лет на рентгенограмме не было видно почти всей правой плечевой кости, она как бы «исчезла» (рис. 4.2). Был наложен простой аппарат наружной фиксации в модификации С.Т. Зацепина: гвозди Богданова проведены через локтевой отросток и акромиальный отросток лопатки (ввиду резкого остеопороза тонкие спицы легче прорезаются) и соединены раздвижными конструкциями. После удаления аденомы околощитовидной железы и послеоперационного медикаментозного лечения к 2,5 мес на рентгенограммах появилась нормальной длины «исчезнувшая» плечевая кость. Это, во-первых, говорит о том, что при резком, даже резчайшем остеопорозе и обеднении органического матрикса кости все же остается какая-то, в основном органическая, основа, которая служит каркасом для образования нормальной кости, и задачей врача является удаление аденомы, медикаментозное лечение, способствующее нормализации минерального обмена, создание неподвижности между отломками и нормальной длины сегмента конечности.
При ревизии околощитовидных желез на шее следует осматривать верхние отделы переднего и заднего средостения, область грудиноключичного сочленения, щитовидную железу, так как у нескольких наших больных аденома была обнаружена между пищеводом и передней поверхностью позвоночника, а также в толще щитовидной железы, позади грудиноключичного сочленения. В большинстве случаев аденомы располагались у нижнего полюса щитовидной железы, изредка аденомы были множественными. Противопоказанием к операции может служить запущенность заболевания с неполноценной функцией почек. У наблюдаемой нами больной, у которой была удалена аденома, послеоперационный период осложнился азотемической уремией. С большими трудностями ее удалось вывести из этого состояния.
В послеоперационном периоде больные, перенесшие удаление аденомы околощитовидной железы, нуждаются в тщательном наблюдении, так как у них наступает резкое снижение содержания кальция в крови и возможны явления тетании в связи с гипокальциемией и резким снижением поступления в кровь паратгормона. С целью профилактики указанных осложнений мы в первые дни после операции даем больным паратиреоидин и на протяжении всего послеоперационного периода препараты кальция. Широко пользуемся внутривенным введением лактасола, содержащего ионы кальция, магния, фосфора, калия, натрия, хлора. Потребность в кальции бывает иногда настолько велика, что приходится капельно вводить одномоментно по 40—80 мг глюконата или хлорида кальция. Первые признаки гипокальциемии — явления парестезии в периферических отделах конечностей, сильные, иногда нестерпимые головные боли, боли в области десен — это очень важные симптомы. Если не обратить на них внимания, то могут развиться тетанические судороги и как следствие — патологические переломы. Мы обязательно контролируем минеральный обмен в послеоперационном периоде. Иногда возникает резкая недостаточность не только кальция, но и калия и магния. Нередко происходит сдвиг в кислотно-щелочном равновесии в сторону ацидоза.
Большое внимание уделяется профилактике патологических переломов и лечению уже имевшихся несросшихся или неправильно сросшихся переломов. Патологические переломы при ГПО до удаления аденомы срастаются медленно, особенно при наличии больших очагов деминерализации костей, и в большинстве случаев срастаются неправильно, так как лечению переломов у этих больных не уделяется должного внимания. В послеоперационном периоде у больных, у которых удалена аденома, сращение отломков наступает быстрее, чем при обычном переломе, но при наличии очагов декальцинации необходимы активные меры для того, чтобы произошло сращение. Как правило, больных с патологическими переломами мы укладываем на скелетное вытяжение и добиваемся правильного стояния отломков, если сращение еще не наступило или костная мозоль недостаточно прочная. Мы начали пользоваться электростимуляцией кости (совместно с Г.Н. Зацепиной. С.В. Тульским, 1971) для улучшения условий консолидации при замедленном сращении. В некоторых случаях показана дополнительная костная пластика пристеночным гомотрансплантатом. С первых дней послеоперационного периода в комплекс лечения включают лечебную гимнастику и массаж мышц конечностей и спины.
С.Т.Зацепин
Костная патология взрослых
Значительный период нашей работы протекал в то время, когда, кроме клинико-рентгенологических симптомов, уровня Са, Р, щелочной фосфатазы, а потом выделения оксипролина с мочой, не было других методик исследования. Поэтому мы первым этапом всегда планировали операцию поисков аденомы (всегда под местной анестезией) на шее. Если мы не обнаруживали аденомы, а в диагнозе не было сомнения, вторым этапом под эндотрахеальным наркозом через доступ путем продольной остеотомии грудины обследовали переднее средостение, начиная с тщательного осмотра вилочковой железы.
Техника операции: продольный разрез от яремной вырезки грудины по средней линии над рукояткой и большей частью тела с рассечением надкостницы. Введение до 250 мл 0,25 % раствора новокаина парастернально и над вырезкой. У мужчин с очень прочными фасциальными образованиями возможно отделение распатером мягких тканей от верхнего конца рукоятки грудины или отделение их по средней линии пальцем, отделение тканей переднего средостения от внутренней поверхности рукоятки грудины и продольное рассечение рукоятки и тела грудины приблизительно до уровня прикрепления IV ребра, разведение ранорасширителем обеих половин грудины и тщательные поиски аденомы, начиная от уровня обоих грудиноключичных суставов, в клетчатке переднего средостения, ткани вилочковой железы и затем в промежутках между сосудами.
Нами была произведена стернотомия 5 больным, у 4 из них удалось найти и удалить аденомы; в последующем больные выздоровели. У 5-го больного — мальчика 15 лет, несмотря на тщательные поиски, мы не смогли обнаружить аденому, что нас очень огорчило, так как состояние больного было плохим: сильнейшая слабость, боль, мальчик с трудом ходил. Во время поисков аденомы мы, приподнимая вилочковую железу и пальпируя, так ее мобилизовали, что решили удалить, что и сделали. Мы не могли забыть о своей неудаче и считали, что состояние больного должно прогрессивно ухудшаться. Через год мы послали вызов для повторного обследования; каково же было наше удивление и радость, когда приехал практически здоровый молодой человек, который учился в техникуме и, не желая прерывать занятия, отказался от госпитализации. Лишь позднее мы предположили, и наверное обоснованно, что первичный наш диагноз был ошибочен — у больного была миастения, и удаление вилочковой железы вылечило его.
В качестве иллюстрации приводим выписку из истории болезни. Больная К., 29 лет, поступила с диагнозом: эозинофильная гранулема левой подвздошной кости. Ввиду того что очаг был расположен в труднодоступной области, данные рентгенографии и пункционной биопсии не позволяли достоверно определить характер патологического процесса.
При поступлении выделение оксипролина было резко повышено — в 20 раз выше нормы (455,4 мг/сут). Наряду с этим установлены высокая концентрация кальция (4 ммоль/л) и повышенная активность щелочной фосфатазы — 1747 ммоль/л в сутки в сыворотке крови при нормальном содержании неорганического фосфора. На основании этих данных был поставлен диагноз паратиреоидной остеодистрофии, который впоследствии был подтвержден дополнительными данными рентгенологического и клинического обследования.
Аденома околощитовидной железы удалена, диагноз подтвержден гистологическим исследованием. На 25-й день после операции экскреция оксипролина с мочой и содержание кальция в сыворотке крови снизились до нормы. При повторном поступлении больной для обследования (через 1 год и через 3 года) значительного изменения биохимических показателей не отмечено.
Напротив, у больной Д., 58 лет, с длительностью заболевания 4 года и резко выраженными изменениями во всех костях скелета экскреция оксипролина с мочой до лечения достигала 307 мг/сут, отмечались и нарушения минерального обмена. После удаления аденомы околощитовидной железы нормализации исследуемых биохимических показателей не наступило даже после проведенного курса лечения ТКТ. При повторном поступлении отмечено резкое повышение оксипролина, кальция и активности щелочной фосфатазы. Больная вскоре погибла. При вскрытии обнаружена еще одна большая аденома.
Следовательно, в послеоперационном периоде повышенное выделение оксипролина с мочой служит надежным показателем поражения костной ткани при гиперпаратиреозе.
Различные механизмы (почечная экскреция, снижение кишечной абсорбции кальция и др.) поддерживают настоящий уровень кальция в крови даже у здоровых людей после приема средних доз лактата, глюконата кальция; через 4 ч его содержание в сыворотке крови после некоторого подъема возвращается к норме. Длительное поступление в желудочно-кишечный тракт Са не вызывает гиперкальциемию — срабатывает «феномен адаптации» по К.Е. Мерзону.
У больных же после удаления аденомы околощитовидной железы, когда значительное количество Са фиксируется в костной ткани, гипокальциемия через эти же 4 ч возникает вновь, поэтому тяжелым больным, длительно имевшим аденому, необходимо вводить кальций внутривенно капельно не менее 3 раз в сутки, для чего лучше поставить в вену катетер. В противном случае, особенно если нет постоянного лабораторного контроля за уровнем Са в сыворотке крови, возможен гипокальциемический криз в поздние сроки. Так, В.А. Мацкевич и соавт. описали больного, которому после удаления аденомы ежедневно внутривенно вводили по 10 мл 10 % раствора хлорида кальция, а на 17-й день возник тяжелейший гипокальциемический криз, уровень кальция сыворотки крови составил 1,6 ммоль/л, т.е. вводимого кальция было явно недостаточно.
Особого внимания заслуживает наблюдение над больным Д., 35 лет. Болен с 1965 г. В 1970 г. в клинике, специально занимающейся гиперпаратиреозом, поставлен диагноз гиперпаратиреоза, и 17.06.71 г. в Ленинграде произведена ревизия околощитовидных желез на шее; аденома не обнаружена. Состояние больного ухудшалось, и 16.07.71 г. были выполнены стернотомия и ревизия переднего средостения — аденома не обнаружена. С 13 переломами костей, в очень тяжелом состоянии больного переводят в отделение костной патологии ЦИТО (рис. 4.1). Решено начать с повторной ревизии на шее, которая произведена 29.12.71 г.

Рис. 4.1. Больной 35 лет. Резчайший остеопороз, 12 несрастающихся переломов костей, камни в почках, нарушения функций сердечно-сосудистой и нервной систем.
Начало операции трудное, поскольку пришлось рассечь множество послеоперационных рубцов после двух предыдущих операций, но затем, когда мы вышли к пищеводу и передней поверхности позвоночного столба, мы обнаружили нормальные ткани без признаков рубцов, что дало возможность осторожно пройти пальцем справа вдоль пищевода в заднее средостение и на глубине вытянутого указательного пальца, т.е. приблизительно 7—8 см, нащупать гладкое плотное образование, которое после мобилизации его боковых поверхностей постепенно стало смещаться вверх, а затем нам удалось бескровно удалить цилиндрической формы аденому околощитовидной железы диаметром 1,8 см и длиной 4 см. Оказалось, что в течение двух оперативных вмешательств опытные хирурги не осмотрели эту очень типичную для расположения аденом зону. В связи с двусторонним выраженным нефролитиазисом 7.01.72 г. у больного наступила анурия. Диагностирована закупорка правого мочеточника камнем. Урологом В.Л. Симоновым произведены пиелолитэктомия, уретролитэктомия, нефростомия справа. Состояние больного стало улучшаться, однако 10.01.72 г. я был срочно вызван к больному: пульс 150—160 в 1 мин, очень слабого наполнения. Я решил, что имеет место гипокалиемия (срочного анализа произвести было невозможно), начато капельное переливание раствора калия, после переливания 2 г калия пульс постепенно стал более редким и полным, всего было перелито 4 г калия. В послеоперационном периоде мы очень внимательно следили за больным. Он выздоровел, все 13 переломов срослись. Нефролитиазис оставался. Больной жил в Ленинграде, и мы не имели возможности регулярно обследовать и лечить его. Он умер в 59 лет при явлениях недостаточности почек.
На 920-м заседании Ленинградского научного общества травматологовортопедов 1.10.86 г. Я.Д. Шохман, И.С. Цейхиным и A.M. Луганцевым была демонстрирована больная 39 лет с гиперпаратиреозом и патологическим переломом бедренной кости. Сначала ей произвели интрамедуллярный остеосинтез гвоздем с пластикой костным аутотрансплантатом и дополнительной иммобилизацией гипсовой тазобедренной повязкой, а через месяц удалили аденому околощитовидной железы. Перелом сросся, но конечность оказалась укороченной на 6 см. Следует считать, что такая тактика неверна и даже опасна. После остеосинтеза уровень кальция в крови мог резко подняться и достичь критической величины, что потребовало бы срочной операции удаления аденомы околощитовидной железы (только удаление аденомы может предотвратить увеличение уровня кальция в крови выше 20 мг% — этот уровень считается опасным для жизни).

Рис. 4.2. Резчайший остеопороз.
а — почти полная деминерализация 2 /з правой плечевой кости и се патологический перелом; б — после удаления аденомы околощитовидной железы для сохранения правильной формы и длины кости на период рекальцинации наложен дистрационный аппарат.
Принята другая тактика:
• накладывают скелетное вытяжение или аппарат для внекостной фиксации;
• удаляют аденому околощитовидной железы;
• добиваются правильного стояния отломков, нормальной длины пораженного сегмента конечности.
После удаления аденомы нормализуются процессы костеобразования и организм больного оказывается в состоянии не только создать костную мозоль в области перелома, но и заместить даже полностью деминерализованные участки кости, которые по рентгенограммам воспринимаются как «дефекты» кости протяженностью 10—20—25 см.
Мы наблюдали ряд подобных больных. У одной пациентки 18 лет на рентгенограмме не было видно почти всей правой плечевой кости, она как бы «исчезла» (рис. 4.2). Был наложен простой аппарат наружной фиксации в модификации С.Т. Зацепина: гвозди Богданова проведены через локтевой отросток и акромиальный отросток лопатки (ввиду резкого остеопороза тонкие спицы легче прорезаются) и соединены раздвижными конструкциями. После удаления аденомы околощитовидной железы и послеоперационного медикаментозного лечения к 2,5 мес на рентгенограммах появилась нормальной длины «исчезнувшая» плечевая кость. Это, во-первых, говорит о том, что при резком, даже резчайшем остеопорозе и обеднении органического матрикса кости все же остается какая-то, в основном органическая, основа, которая служит каркасом для образования нормальной кости, и задачей врача является удаление аденомы, медикаментозное лечение, способствующее нормализации минерального обмена, создание неподвижности между отломками и нормальной длины сегмента конечности.
При ревизии околощитовидных желез на шее следует осматривать верхние отделы переднего и заднего средостения, область грудиноключичного сочленения, щитовидную железу, так как у нескольких наших больных аденома была обнаружена между пищеводом и передней поверхностью позвоночника, а также в толще щитовидной железы, позади грудиноключичного сочленения. В большинстве случаев аденомы располагались у нижнего полюса щитовидной железы, изредка аденомы были множественными. Противопоказанием к операции может служить запущенность заболевания с неполноценной функцией почек. У наблюдаемой нами больной, у которой была удалена аденома, послеоперационный период осложнился азотемической уремией. С большими трудностями ее удалось вывести из этого состояния.
В послеоперационном периоде больные, перенесшие удаление аденомы околощитовидной железы, нуждаются в тщательном наблюдении, так как у них наступает резкое снижение содержания кальция в крови и возможны явления тетании в связи с гипокальциемией и резким снижением поступления в кровь паратгормона. С целью профилактики указанных осложнений мы в первые дни после операции даем больным паратиреоидин и на протяжении всего послеоперационного периода препараты кальция. Широко пользуемся внутривенным введением лактасола, содержащего ионы кальция, магния, фосфора, калия, натрия, хлора. Потребность в кальции бывает иногда настолько велика, что приходится капельно вводить одномоментно по 40—80 мг глюконата или хлорида кальция. Первые признаки гипокальциемии — явления парестезии в периферических отделах конечностей, сильные, иногда нестерпимые головные боли, боли в области десен — это очень важные симптомы. Если не обратить на них внимания, то могут развиться тетанические судороги и как следствие — патологические переломы. Мы обязательно контролируем минеральный обмен в послеоперационном периоде. Иногда возникает резкая недостаточность не только кальция, но и калия и магния. Нередко происходит сдвиг в кислотно-щелочном равновесии в сторону ацидоза.
Большое внимание уделяется профилактике патологических переломов и лечению уже имевшихся несросшихся или неправильно сросшихся переломов. Патологические переломы при ГПО до удаления аденомы срастаются медленно, особенно при наличии больших очагов деминерализации костей, и в большинстве случаев срастаются неправильно, так как лечению переломов у этих больных не уделяется должного внимания. В послеоперационном периоде у больных, у которых удалена аденома, сращение отломков наступает быстрее, чем при обычном переломе, но при наличии очагов декальцинации необходимы активные меры для того, чтобы произошло сращение. Как правило, больных с патологическими переломами мы укладываем на скелетное вытяжение и добиваемся правильного стояния отломков, если сращение еще не наступило или костная мозоль недостаточно прочная. Мы начали пользоваться электростимуляцией кости (совместно с Г.Н. Зацепиной. С.В. Тульским, 1971) для улучшения условий консолидации при замедленном сращении. В некоторых случаях показана дополнительная костная пластика пристеночным гомотрансплантатом. С первых дней послеоперационного периода в комплекс лечения включают лечебную гимнастику и массаж мышц конечностей и спины.
С.Т.Зацепин
Костная патология взрослых
Комментировать:
Похожие статьи:
Удаление гигантских доброкачественных и некоторых злокачественных опухолей крестца
Категории: Костная патология, Лечение при опухолях костей,
Доброкачественные опухоли крестца, особенно неврогенного происхождения — неврилеммомы, нейрофибромы, достигают иногда очень больших, даже гигантских размеров. Они смещают кверху и деформируют мочевой..
Удаление опухолей крестца
Категории: Костная патология, Лечение при опухолях костей,
Рис. 43.14. Тератома крестца. а разрушены III, IV, V крестцовые позвонки — тератома удалена. Метастазы рака в крестце выявлены у 72 пациентов (или 8 %) из 908 оперированных с метастатическими..
Редкие обменные заболевания костей
Категории: Костная патология, Метаболические заболевания костей,
Болезнь Кашина—Бека Болезнь Кашина—Бека (уровская болезнь) впервые была описана жителем города Нерченска И.М. Юренским в 1849 г. в «Трудах вольного экономического общества» под названием «Об уродливости..
Некоторые формы акроостеолиза и самопроизвольное исчезновение костей
Категории: Костная патология, Метаболические заболевания костей,
Работами большого числа исследователей было показано, что существует целый ряд заболеваний, обусловленных врожденным дефектом какого-то гена — «первичный молекулярный дефект». Это выявляется как нарушение..

