Учебные материалы
Конектбиофарм
Работа
Компании
Реклама от Google
Клинические и лабораторные методы обследования челюстно-лицевого больного
Клинические и лабораторные методы обследования челюстно-лицевого больного - выяснение жалоб, сбор анамнеза, физикальные методы
Обследование больного с хирургической патологией челюстно-лицевой области - это комплекс исследований, проводимых для выявления индивидуальных особенностей больного с целью установления диагноза, подбора рационального лечения, наблюдения за течением заболевания, определения прогноза.
Обследование больного включает: выяснение жалоб, сбор анамнеза, физикальный (осмотр, пальпация, перкуссия), инструментальный, лабораторный, рентгенологический, цитологический, патогистологический и другие методы исследований. При опросе больного определяется его нервно-психический статус, интеллектуальное развитие. На основании этого, следует анализировать жалобы и ход развития заболевания.
Выяснение жалоб
Обследование всегда начинается с выяснения жалоб на настоящий момент заболевания. Жалобы больных обычно разнообразны: на болевые ощущения, припухлость, наличие дефектов и деформаций (врожденных, возникших после травм, болезней и др.). Если больной жалуется на боль, то вначале следует установить возможную причину ее возникновения (самостоятельная или проявляется после воздействия тех или иных раздражителей, при глотании, разговоре, связанная с приемом пищи или движением челюсти, языком, зависящая от положения больного), ее характер (острая или тупая, жгучая, режущая, рвущая, дергающая), интенсивность (сильная, средняя, слабая), продолжительность (постоянная или приступообразная), локализованность (разлитая или локальная, наличие иррадиации в ту или иную область), биоритмичность (дневные или ночные боли, сезонность и т.п.). Необходимо помнить, что при воспалительных процессах в челюстно-лицевой области у больных наблюдаются головные боли, головокружение, слабость, недомогание, озноб, потеря аппетита, сна и другие симптомы, которые отражают выраженность интоксикации организма.
Выяснение этих данных способствует дифференциальной диагностике между заболеваниями зубов, нервов, воспалительными и опухолевыми процессами в челюстных костях, мягких тканях, слюнных железах и т.п..
При наличии жалоб на припухлость выясняют с чем связано ее появление, как быстро она увеличивается в размерах или находится в стабильном (неизмененном) состоянии или может уменьшаться, вплоть до ее исчезновения. Необходимо также уточнить, сопровождается ли появление припухлости болевыми проявлениями, их характер, интенсивность, продолжительность и локализованность. Сопровождаются ли болевые ощущения нарушениями акта жевания, глотания и дыхания. Эти сведения помогают провести дифференциальную диагностику между воспалительными заболеваниями, травматическими повреждениями, злокачественными и доброкачественными новообразованиями, неопухолевыми процессами слюнных желез (сиалоадениты, сиалодохиты, сиалозы, синдромы с поражениями больших слюнных желез) и др..
Больные могут предъявлять жалобы по поводу деформации или дефекта твердых или мягких тканей челюстно-лицевой области, вызывающие функциональные и косметические нарушения. В этих случаях врачу необходимо выяснить их происхождение, т.е. врожденные или приобретенные дефекты и деформации (после травмы, воспалительных процессов, опухолей, ранее проводимых оперативных вмешательств и прочее).
Сбор анамнеза
После уточнения жалоб больных необходимо приступить к сбору анамнеза заболевания. Определяют длительность его течения, начальную симптоматику, возможную причину возникновения, динамику течения, применявшееся лечение(медикаментозное, хирургическое). При наличии у пациента имеющейся документации по поводу проведенного обследования и лечения (выписка из истории болезни, рентгенограммы, лабораторные анализы, специальные методы обследования, заключения специалистов) необходимо с ней ознакомиться. Следует уточнить развитие заболевания после оперативных вмешательств, инфекционных заболеваний, болезней внутренних органов.
При травме устанавливается время, место и обстоятельства получения травмы, ее причину (бытовая, транспортная, уличная, производственная, спортивная). Выясняют, терял ли больной сознание и на какое время, были ли тошнота, рвота, головокружение, кровотечение из носа, ушей, когда и кем была оказана первая медицинская помощь, в чем она заключалась, каким транспортом пострадавший был доставлен в лечебное учреждение. Когда и как вводилась противостолбнячная сыворотка или столбнячный анатоксин, в каких дозировках.
Обязательного уточнения требует факт получения травмы в состоянии алкогольного опьянения.
При обращении больных с неврогенными болями необходимо собрать неврологический статус пациента. При кровотечениях (после травм, удалений зубов, оперативных вмешательств) нужно собрать данные о его длительности после ранее перенесенных операций, порезов, ушибов, экстракций зубов и др..
Врожденные дефекты и деформации требуют выяснения данных семейного анамнеза (наследственность), характер течения первой половины беременности (особенно второй и третий месяц внутриутробного развития плода) и родов, особенности развития в детском возрасте и позже. При приобретенных дефектах и деформациях уточняют причину их возникновения (травматические повреждения, неспецифические и специфические воспалительные процессы, ожог, опухолевые заболевания, ранее перенесенные операции и др.)..
Анамнез жизни посвящается физическому, психическому и социальному развитию обследуемого (выясняются условия труда, быта, характер питания, вредные привычки, перенесенные оперативные вмешательства и заболевания, аллергические реакции на медикаменты).
Физикальные методы
Осмотр больного проводят в стоматологическом кресле. При тяжелом общем состоянии пациента обследование производят на кушетке, на кровати, на операционном столе в перевязочной или в стоматологическом кресле, уложенном в горизонтальном положении. Врач осуществляет осмотр в хирургических перчатках. Для обследования больных используются следующие инструменты:
1. Шпатель - для отведения губ, щек, языка, при осмотре языка, подъязычной области, нёбных миндалин, глотки.
2. Пинцет стоматологический или анатомический - для определения степени подвижности зубов и их перкуссии.
3. Стоматологическое зеркало - для осмотра зубов, задней поверхности языка, подъязычной области, неба.
4. Зубной зонд (угловой или штыковидный) — для определения глубины зубо-десневых карманов и дефектов коронковой части зубов.
5. Тонкий зонд Баумана, затупленные тонкие инъекционные иглы, полиэтиленовые слюнные катетеры - для зондирования протоков больших слюнных желез или свищевых ходов.
6. Пуговчатый зонд — для зондирования оро-антральных сообщений, свищей, глубоких ран мягких тканей, дефектов нёба и челюстных костей.
При осмотре наружных покровов челюстно-лицевой области необходимо, в первую очередь, обратить внимание на наличие или отсутствие асимметрии лица. Следует обратить внимание на характер нарушения симметрии (отек, воспалительный инфильтрат, деформация, дефект, опухолеподобное образование и др.). Определяется изменение кожных покровов (цвета, тургора), наличие свищевых отверстий на коже и характер отделяемого из них. Обращает на себя внимание наличие рубцов (форма, длина), величина губ, окраска слизистой оболочки красной каймы, размеры ротовой щели, симметричность ее углов, степень открывания рта.
После осмотра приступают к пальпации.
Пальпация - метод диагностического исследования путем ощупывания определенной части тела. При пальпации мягких тканей определяется консистенция припухлости (мягкая, плотная), болезненность, зона распространения, подвижность, спаянность с окружающими тканями (собирается кожа в складку над припухлостью или нет), наличие участков размягчения и флюктуации (симптом нахождения жидкости в замкнутой полости). Последняя будет истинной, если определяется в двух взаимно-перпендикулярных направлениях. Флюктуация ощущаемая только в одном направлении, является ложной (при опухолях мягких тканей - липоме). Пальпируются все неровности, утолщения костной ткани, определяется их симметричность, болезненность, уточняются размеры. Следует обратить внимание на состояние регионарных лимфатических узлов.
Пальпация лимфатических узлов позволяет установить их величину, консистенцию, болезненность. При острых воспалительных процессах лимфоузлы быстро увеличиваются в размерах, резко болезненные, ограничение их подвижности, может наблюдаться флюктуация. При хронических воспалительных заболеваниях лимфоузлы медленно увеличиваются, малоболезненные, подвижность сохраняется.
При пальпации поднижнечелюстных, задних ушных и шейных лимфоузлов, врач одной рукой наклоняет голову больного вниз, а другой рукой, последовательно, ощупывает их тремя пальцами (рис. 2.1.1-2.1.6). Подподбородочные лимфоузлы ощупываются в таком же положении указательным пальцем. Щечные, носогубные, нижнечелюстные (супрамандибулярные) лимфоузлы пальпируются бимануально - пальцами одной руки со стороны полости рта, другой - снаружи. Околоушные лимфатические узлы пальпируются двумя - тремя пальцами в проекции ветви нижней челюсти или позадичелюстной области, а также бимануально - по переднему краю околоушных желез. При ощупывании надключичных лимфатических узлов (расположенных в большой и малой надключичных ямках) врач становится позади больного и прощупывает их тремя пальцами, помещенными на ключице.
.gif)
.gif)
Рис. 2.1.1. Пальпация поднижнечелюстных лимфоузлов: а) правых; б) левых.
Обследование полости рта заключается в определении прикуса, открывании рта, осмотра преддверия и собственно полости рта, зева, зубов. Прикус может быть физиологический или патологический. Физиологический прикус - положение зубов верхней и нижней челюсти, при котором имеется наибольший контакт между зубами челюстей, что обеспечивает полноценную функцию жевания и нормальный внешний вид. Среди физиологических прикусов различают ортогенический и ортогнатический.
Ортогенический прикус (прямой) - режущие края резцов и клыков нижней челюсти контактируют с режущими краями соответствующих зубов верхней челюсти.
Ортогнатический прикус - каждый из зубов (кроме нижних центральных резцов и верхних третьих моляров) контактируют с одноименными зубами и одним соседним с ним зубом таким образом, что щечные бугры жевательных зубов и передние зубы верхней челюсти несколько перекрывают нижние.
.gif)
.gif)
Рис. 2.1.2. Пальпация подподбородочных лимфоузлов.
Рис. 2.1.3. Пальпация надключичных лимфоузлов.
.gif)
.gif)
Рис. 2.1.4. Пальпация шейных лимфоузлов: а) правых; б) левых.
.gif)
.gif)
Рис. 2.1.5. Бимануальная пальпация поднижнечелюстной железы.
Рис. 2.1.6. Пальпация языка.
При патологическом прикусе нарушена функция и(или) внешний вид зубных рядов. Среди патологических прикусов различают:
бипрогнатический прикус - альвеолярные отростки и передние зубы обеих челюстей несколько отклонены кпереди;
глубокий прикус - резцы верхней и нижней челюстей глубоко заходят друг за друга и отсутствует правильный контакт между режущими и жевательными поверхностями зубов;
дистальный (прогнатический) прикус - резцы и клыки верхней челюсти расположены впереди соответствующих зубов нижней челюсти;
мезиальный (прогенический) прикус - резцы и клыки нижней челюсти расположены впереди соответствующих зубов верхней челюсти.
Различают также и другие разновидности патологического прикуса (латеральный, открытый, снижающийся, глубокий блокирующий и крышеобразный). В детском возрасте, при наличии только молочных зубов прикус называют молочным, а при наличии как молочных так и постоянных зубов - сменным (смешанным) прикусом (табл. 2.1.1,2.1.2).
Таблица 2.1.1.
Сроки прорезывания, формирования и рассасывания молочных зубов (по А.А. Колесову, 1985 г.)

В норме открывание рта должно быть, примерно, на 5 см. или на три поперечника 2, 3, 4 пальцев, введенных между центральными резцами. При воспалительных процессах челюстно-лицевой области жевательные мышцы также могут вовлекаться, что вызывает затруднение открывания рта и делает его болезненным.
Таблица 2.1.2.
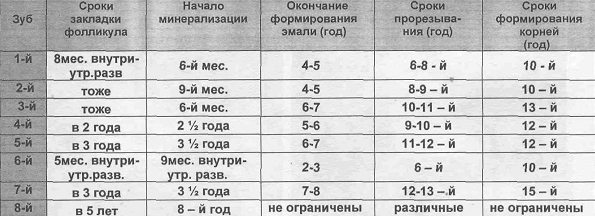
Сроки прорезывания, формирования и рассасывания постоянных зубов (по А.А. Колесову, 1985 г.)
Далее переходим к обследованию преддверия полости рта, т.е. изучаем состояние (цвет, подвижность, увлажненность) слизистой оболочки губ и щек. Обращаем внимание на малые слюнные железы (щечные и губные). Осматриваем слизистую оболочку десен (десневой край, десневые сосочки и десневую борозду), подъязычную область, язык, зев, уздечку губ и языка. Необходимо определить выделяется ли слюна (жидкая, вязкая, прозрачная, мутная, с хлопьями фибрина или гноя) из выводных протоков околоушной и поднижнечелюстной желез.
Пальпаторно обследуем альвеолярные отростки верхней и нижней челюстей (альвеолярные дуги, возвышения, гребни, бугры). Затем приступаем к осмотру зубов (перкуссии, определению степени подвижности), записывают зубную формулу.
Электооодонтодиагностика дает возможность определить жизнеспособность пульпы зуба:
— показатели до 5-8-10 мкА указывают на нормальное состояние пульпы;
— при увеличении показателей от 10 до 60 мкА необходимо думать о патологических изменениях в коронковой пульпе;
— от 60 до 90 мкА - патологические изменения в корневой пульпе, вплоть до ее гибели;
— при показателях 100-200 мкА возникает уже раздражение периодонта;
— свыше 300 мкА - патологические изменения в периодонте.
Лабораторные методы
Кровь
Соответственно задачам диагностики и контроля за эффективностью проводимого лечения определяют количественный и качественный состав крови. Эритроциты составляют основную массу форменных элементов крови. Период их жизни составляет 120 дней. В нормальных условиях в крови содержится 4,5-5 х 10 в 12 степени эритроцитов в 1 литре (у мужчин) или 3,7-4,7 х 10 в 12 степени (у женщин). Массу эритроцитов в крови определяют по гематокритной величине, т.е. по соотношению эритроциты / плазма, умноженному на массу циркулирующей крови. В эритроците содержится дыхательный пигмент - гемоглобин, значение которого сводится к фиксации кислорода и доставке его тканям. Количество гемоглобина в крови у взрослых лиц составляет 115-145 г/л у женщин и у мужчин 132-164г/л. Цветной показатель в норме - 0,8-1,05.
При патологических состояниях отклонения от нормы могут относиться к величине (анизоцитоз), форме (пойкилоцитоз) и окраске эритроцитов (гипохромия).
Анизоцитоз - ранний признак анемии - изолированно, без других морфологических изменений в эритроцитах развивается при легких формах анемии (М.А. Базарнова, 1982).
Пойкилоцитоз, в отличие от анизоцитоза, развивается при сильно выраженных анемиях и является, по мнению автора, более неблагоприятным признаком.
В зависимости от насыщенности гемоглобином эритроциты могут быть гипер-, гипо- или нормохромными.
Гипохромия связана с уменьшением содержания гемоглобина в отдельном эритроците. При значительном уменьшении содержания гемоглобина окрашивается только периферическая часть эритроцитов, центральный просвет значительно увеличен. Иногда от эритроцитов остаются одни ободки, они становятся похожими на кольцо и их называют анулоцитами.
Определенное значение имеет подсчет тромбоцитов - (кровяных пластинок). Нормальное содержание тромбоцитов в крови человека колеблется от 200 до 400x10 в 1л.
Продолжительность жизни их составляет 7-12 дней. Имеются суточные колебания тромбоцитов: днем их больше, чем ночью (В.П. Скипетров, 1985). От 25 до 30 % всех имеющихся тромбоцитов депонируется в селезенке, где каждый тромбоцит проводит около 1/4 части своей жизни. Значительную часть кровяных пластинок поглощает эндотелий капилляров и других микрососудов. Другим основным местом их гибели является селезенка, а при портальной гипертензии - печень (М.А. Базарнова и др. 1982).
Тромбоцитопения может быть обусловлена (по мнению 3.С. Баркаган, 1982), следующими причинами:
1. Быстрой, ранней и массовой гибелью тромбоцитов из-за действия на них ауто- и изоиммунных антител (иммунные тромбоцитопении, тромбоцитопении при коллагенозах и др.);
2. Повышенной мацерацией тромбоцитов в селезенке и в системе воротной вены (спленомегалии, циррозы печени и др.);
3. Интенсивной убылью тромбоцитов из кровяного русла вследствие диссеминированного внутрисосудистого свертывания крови (ДВС - синдром), массивного тромбообразования, интенсивной агрегации кровяных пластинок (тромбогеморрагические синдромы, тромбоэмболии, тромбоцитопеническая пурпура и др.);
4. Нарушением образования тромбоцитов в костном мозге (анемии, острые лейкозы, лучевая болезнь, множественные метастазы опухолей в костный мозг и др.).
З.С. Баркаган (1982) указывает, что антигенная структура тромбоцитов соответствует таковой у эритроцитов (по системам АВО и СДЕ- резус) и у лейкоцитов (по системе HLA).
При переливании тромбоцитарной массы учитывают эти факторы, хотя переливания не совпадающих по ним тромбоцитов не сопровождаются выраженным укорочением продолжительности жизни перелитых клеток. При аутоиммунных и изоиммунных тромбоцитопениях такие переливания повышают титр антитромбоцитарных антител и практически бесполезны, т.к. вводимые донорские тромбоциты, даже строго подобранные по групповой антигенной принадлежности, сохраняются в крови лишь 30-90 минут.
Лейкоциты делятся на 2 группы:
гранулоциты (зернистые) - нейтрофилы, эозинофилы и базофилы;
агранулоциты (незернистые) - лимфоциты и моноциты.
Продолжительность жизни нейтрофильных гранулоцитов в среднем 14 дней, из них 5-6 дней они созревают и задерживаются в синусах костного мозга, от 30 минут до 2-х дней - циркулируют в периферической крови, 6-7 дней - находятся в тканях. Зрелые нейтрофилы костного мозга могут быстро попасть в ткани при внезапной потребности в них (воспалительные реакции, острые инфекции, действие токсинов, стресс и др.). Нормальное количество лейкоцитов у здоровых людей составляет 4-9х10 в 9 степени в 1л.
Лейкоцитозы наблюдаются при воспалительных, токсических, септических и многих инфекционных процессах, а также возникают под влиянием ионизирующей реакции в первой ее стадии, при распаде тканей (некрозе), например при инфаркте миокарда. Лейкоцитоз новорожденных и беременных развивается обычно на 5-6 месяце.
Лейкопения наблюдается при ряде инфекционных заболеваний (брюшной тиф, бруцеллез, грипп, корь, краснуха, болезнь Боткина и др.), под действием лекарственных препаратов (сульфаниламидов др.), при голодании, гипнотических состояниях, снижении реактивности организма, пищевой аллергии и др. Процентное соотношение отдельных форм лейкоцитов называют лейкоцитарной формулой (лейкограммой), которая в последние 30-40 лет заметно изменилась. При исследовании формулы крови можно выявить отклонения их от нормы в начальном периоде острых воспалительных заболеваний челюстно-лицевой области, хотя результаты других исследований находятся в пределах физиологической нормы. Особенно ценно изучение картины крови в динамике заболевания, что дает возможность судить о тяжести процесса, об улучшении или ухудшении состояния больного, о прогнозе (табл. 2.2.1).
Нормальные величины лейкоцитарной формулы (в процентах, по данным Н.У. Тица). Таблица 2.2.1.
.gif)
При различных формах острых воспалительных заболеваний, количество лейкоцитов в периферической крови может оставаться в пределах нормы, чаще наблюдается лейкоцитоз, количество лимфоцитов и моноцитов может оставаться без изменений или уменьшается, число эозинофилов - несколько уменьшается.
Нейтрофилия (нейтрофилез) наблюдается при воспалительных заболеваниях, интоксикациях, кровотечениях, болезнях крови, психоэмоциональных возбуждениях (под действием физической нагрузки, холода, жары, при ожогах, при травме и т.п.) и др..
Значительный нейтрофилез с гиперлейкоцитозом при резком ядерном сдвиге (до метамиелоцитов и миелоцитов) обычно наблюдается при тяжелом течении инфекционного процесса (сепсисе) при сохранении на достаточно высоком уровне общей сопротивляемости организма. Значительный нейтрофилез с небольшим лейкоцитозом свидетельствует о тяжелом течении септической инфекции при ослабленной сопротивляемости организма. Значительный нейтрофилез при лейкопении - показатель тяжелой инфекции и плохой сопротивляемости организма.
Сдвиг лейкоцитарной формулы влево - повышенное содержание палочкоядерных (юных) нейтрофилов и даже появление метамиелоцитов.
Сдвиг лейкоцитарной формулы вправо - повышенное содержание сегментоядерных (зрелых форм) нейтрофилов. По мнению М.А. Базарновой и Т.Л. Сакун (1982) сдвиг вправо встречается у 20% здоровых людей. При ограниченных воспалительных процессах и инфекционных заболеваниях появление сдвига лейкоцитарной формулы вправо обычно указывает на благоприятное течение заболевания.
Токсическая зернистость нейтрофилов нередко появляется раньше ядерного сдвига. Это указывает на прогрессирование гнойно-воспалительного процесса и на то, что возможен неблагоприятный исход.
Нейтропения встречается при вирусных инфекциях (грипп, корь, оспа, краснуха, гепатит), некоторых бактериальных инфекциях (брюшной тиф, паратиф), железодефицитных анемиях, анафилактическом шоке, тиреотоксикозе, гипотиреозе и др.
Эозинофилия (увеличение более 5-6%) - при аллергических заболеваниях, паразитарных инфекциях, инфекционных заболеваниях (скарлатина), кожных болезнях (дерматиты, экземы, пузырчатка), злокачественных опухолях (особенно с метастазами и некрозом), болезнях крови (лимфогрануломатоз, хронический миелолейкоз, полицитемия), глистных инфекциях, облучении, саркоидозе, ревматизме и др. При лечении некоторыми видами антибиотиков развивается эозинофилия.
Эозинопения - при большинстве пиогенных инфекций, эклампсии, шоке, при снижении иммунной сопротивляемости организма.
Базофилия - наблюдается при хроническом миелолейкозе, полицитемии, микседеме, хроническом синусите, реакции гиперчувствительности, хронической гемолитической анемии, лимфогрануломатозе и др..
Лимфоцитоз - при инфекционном мононуклеозе, гепатите, токсоплазмозе, туберкулезе, сифилисе (вторичный и врожденный), лимфолейкозе, лимфосаркоме и др. Даже встречается у практически здоровых людей. Правильно трактовать лимфоцитоз можно только с учетом клинических проявлений и показателей гемограммы.
Лимфопения - при инфекциях, лимфогрануломатозе, почечной недостаточности, иммунодефицитных состояниях, при воздействии на организм ионизирующей радиации, некоторых медикаментозных средств и др..
Моноцитоз - при инфекционном мононуклеозе, период реконвалесценции после острых инфекций, туберкулезе, сифилисе, саркоидозе, при воспалительных заболеваниях и др.. Моноцитоз расценивают как показатель развития защитных процессов в организме, но только при условии увеличения абсолютного числа моноцитов (а не за счет нейтропении).
Моноцитопения - при апластической анемии и др..
По изменению количественных взаимоотношений форменных элементов крови, по мнению многих авторов, можно судить о тяжести течения и прогнозе острых воспалительных заболеваний.
Процент мононуклеаров
Увеличение этого показателя наблюдается при тяжелом течении гнойно-воспалительного заболевания (А.А. Тимофеев, 1982). Известно, что функциональная активность лейкоцитов обеспечивается качественным и количественным "набором" клетки и проявляется их фагоцитарной активностью. Установленное значительное повышение фагоцитарной активности нейтрофильных гранулоцитов наблюдается у больных с лимфаденитами (острые формы), аденофлегмонами, абсцессами и др..
Скорость оседания эритроцитов (СОЭ) составляет: у мужчин - 1-10 мм/час, у женщин - 2-15 мм/час.
Цитохимическое исследование нейтрофилов может быть использовано, как лабораторный тест для ранней дифференциальной диагностики острого одонтогенного периостита и остеомиелита. В ранней фазе острого воспаления при остеомиелите резко увеличивается активность щелочной и кислой фосфатаз, гликогена, миелопероксидазы и фагоцитарной активности лейкоцитов. Соответственно задачам диагностики и лечения, для оценки состояния организма больного, определяют химический состав плазмы крови. Важной частью плазмы являются белки, в состав которых входит и фибриноген. Плазма, которая свободна от фибриногена называется сывороткой.
Таблица 2.2.2.
Содержание белка и белковых фракций у здорового человека (Меньшиков В.В. и соавт., 1983; Капитаненко A.M., Дочкин И.И., 1988, В.М. Лифшиц, В.И. Сидельникова, 1998).
.gif)
Химический состав плазмы крови у здоровых людей относительно постоянен, изменение его указывает на наличие патологического процесса в организме больного (табл. 2.2.2). Оценивая биохимические показатели белкового обмена, необходимо помнить, что обмен белков занимает одно из центральных мест в метаболизме организма.
Гиперпротеинемия (повышенная концентрация белка) крови может быть относительной (за счет нарушения гемодинамики и сгущения крови) и абсолютной. Относительная гиперпротеинемия встречается при потере воды (обезвоживании) организмом (послеоперационный период, диабет, ожог, перегревание, понос и др.). Абсолютная гиперпротеинемия наблюдается на стадии выздоровления. Причина гиперпротеинемии в этих случаях является, как правило, повышение уровня глобулинов в плазме крови. Степень гидротации плазмы выясняют по объемному соотношению форменных элементов крови и плазмы - гематокритное число (объем форменных элементов крови в процентах). Нормальное гематокритное число у мужчин - 40-48%, у женщин - 36-42%. После гипергидротации или кровопотери это число уменьшается, а после дегидротации - увеличивается.
При острых воспалительных процессах имеется общая закономерность изменения показателей крови: происходит снижение содержания альбуминов; нарастают уровни a1 и а2 - глобулинов в крови.
В очаге воспаления фибриноген выполняет барьерную функцию и косвенно способствует предотвращению расстройств микроциркуляции, препятствует агрегации тромбоцитов. Увеличение содержания фибриногена может являться ранним признаком развития воспаления.
Гаптоглобин способен образовывать комплексы с белковыми и небелковыми веществами, появляющимися в крови и тканях при разрушении клеток. Таким образом он выполняет неспецифическую защитную функцию. Повышение уровня этих показателей у больных в процессе лечения свидетельствует о повышении резистентности организма.
Содержание общего билирубина в крови взрослого человека относительно постоянное и составляет от 8,5 до 20,5 мкмоль/л. Около 75% этого количества приходится на долю свободного (непрямого) билирубина (6,5-15,4 мкмоль/л), а доля связанной фракции (прямого) в норме составляет 2,1-5,1 мкмоль/л. Желтушная окраска кожи появляется, когда содержание билирубина в крови повышается свыше 34 мкмоль/л. Гипербилирубинемия наблюдается при поражении паренхимы печени вследствие инфекционного, токсического и алкогольного гепатита и цирроза печени (паренхиматозная желтуха), при нарушении оттоков желчи (обтурационная желтуха), при повышенном гемолизе эритроцитов (гемолитическая желтуха).
Повышение концентрации пировиноградной и молочной кислот (табл. 2.2.3) наблюдается при сахарном диабете, заболевании печени, усиленной физической нагрузке, сердечной недостаточности, при воспалительных процессах.
Известно, что острые воспалительные заболевания в той или иной степени сопровождаются явлениями интоксикации. Эндогенная интоксикация связана с поступлением в кровь фракций эндотоксинов лизосомального происхождения, а также полипептидов средней молекулярной массы. Тяжесть состояния больного еще более усугубляется в результате присоединения экзогенной интоксикации, т.е. после появления в крови токсинов бактериального происхождения (гиалуронидазы, нейраминидазы, коллагеназы и др.). Для диагностики в качестве критерия степени интоксикации используется тест определения содержания сиаловых кислот в крови.
Таблица 2.2.3. Содержание углеводных компонентов в крови (О.А. Пятак, 1982; В.М. Лифшиц, В.И. Сидельникова, 1998).

Содержание минеральных веществ в крови следующее: натрий - 135-150 ммоль/л или 135-150 мэкв/л; калий - 3,9-6,1 ммоль/л; кальций - 2,3-2,75ммоль/л.
Гипернатрийемия наблюдается при олигурии или анурии, резком ограничении жидкости, длительном приеме кортикостероидов и др.
Гипонатрийемия - при бессолевой диете, обильном потении, острой и хронической надпочечниковой недостаточностью, диабетическом ацидозе и др.
Гиперкалийемия - при гемолитических анемиях, некрозе, распадающих опухолях, олигурии или анурии, хроническом нефрите, обезвоживании, анафилактическом шоке и др..
Гипокалийемия - при гиперфункции коркового вещества надпочечников и передней доли гипофиза, диабетическом ацидозе, парентеральном введении больших количеств жидкости, лечении гентамицином и др.
С диагностической целью изучаются показатели свертывающей системы крови.
Время свертывания у здоровых людей равно 5-10 мин. Определяется время рекальцификации плазмы (норма - 55-120 сек) и ее толерантность к гепарину (в норме составляет 7 - 11 мин), активность фибриназы (в норме фибринный сгусток лизируется за 70±15 сек, что соответствует 100% активности фибриназы), содержание фибриногена (см. табл. 2.2.2) и фибринолитическая активность (в норме колеблется от 230 до 370 мин.). У здоровых людей показатели свёртывания крови такие: протромбиновый индекс - 80-105%, фибриноген В - негативный, протромбиновое время - 11-15 сек., тромбиновое время - 12-17 сек., ретракций кровяного сгустка - 48-64% (индекс ретракции равен 0,3-0,5).
Гипокальцийемия встречается при понижении функции паращитовидных желез, беременности, алиментарной дистрофии, рахите, остром панкреатите, почечной недостаточности и др.
Гиперкальцийемия - повышении функции паращитовидных желёз, переломах костей, полиартритах, метастазах злокачественных опухолей в кости, саркоидозе и др.
Повышение этих показателей системы гемостаза указывает на возможность возникновения тромбоза.
У больных с челюстно-лицевой патологией (воспалительные заболевания, травматические повреждения и др.) наблюдаются изменения показателей обмена витаминов. В норме в сыворотке крови эти показатели следующие: ретинол (витамин А) - 1,05-2,27 мкмоль/л (300-650 мкг/л); тиамин (витамин В1) - 41,5-180,9 нмоль/л (в цельной крови); рибофлавин (витамин В2) - 33 нмоль или 0,5мкг/л (в цельной крови); пантотеновая кислота (витамин В3) - 4,7-8,34 мкмоль/л; холин (витамин В4) - 1,27±0,32 мг/л (в плазме), пиридоксин (витамин В6) - 14,6-72,8 нмоль/л (в плазме), Фолиевая кислота - 3,9-28,6 нмоль/л (в плазме); аскорбиновая кислота (витамин С) - 34-114 мкмоль/л (в плазме), токоферол (витамин Е) - 5-20мг/л; липоевая кислота - 10-50 мкг/л; парааминобензойная кислота (витамин H1) - 20-700 мкг/л (в цельной крови).
Моча
При гнойно-воспалительных заболеваниях челюстно-лицевой области наблюдаются изменения в анализах мочи. Протеинурия может быть при появлении белка в плазме крови, а затем и в моче, где появляются белки с небольшой молекулярной массой, свободно проникающие через нормально функционирующий клубочковый фильтр (белок Бенс-Джонса, миоглобин, гемоглобин).
Лейкоциты в моче здоровых людей обнаруживаются в количестве 4-6 в поле зрения. Их количество значительно увеличивается при высокой температуре тела (лихорадке), интоксикации, пиелонефрите и др. Увеличенная концентрация мочевины в моче обнаруживается при повышенном содержании белка в питании, интенсивном распаде белков тканей, нефрите, интоксикации, лихорадке и др.
Повышение уровня общего азота мочи наблюдается при рассасывании инфильтратов, при анаэробной инфекции, интенсивном распаде белка, диабете и др..
А.А. Тимофеев
Руководство по челюстно-лицевой хирургии и хирургической стоматологии

