Учебные материалы
Конектбиофарм
Работа
Компании
Реклама от Google
Фиброзно-гистиоцитарные опухоли костей
Категории: Костная патология, Дисплазии и опухоли костей,
Фиброзно-гистиоцитарные опухоли и опухолеподобные поражения костей — это большой, сложный раздел патологии, который пересматривается особенно интенсивно в последние 20 лет. Мы не ставим перед собой задачу рассмотреть все относящиеся к этой группе опухоли и процессы, но все же коснемся некоторых, особенно важных и активно дискутируемых вопросов и тех процессов, с которыми наиболее часто приходится встречаться специалистам по костной патологии.
Злокачественные формы фиброзных опухолей
Большая группа опухолей мягких тканей и костей, на которую исследователи обратили внимание с начала 60-х годов и выделили их как из уже известных нозологических форм (фибросарком, гигантоклеточных опухолей костей и т.д.), так и из ранее четко не классифицируемых опухолей. Если многие авторы, и мы в том числе, писали ранее о гигантоклеточной опухоли — остеобластокластоме — как «многоликой опухоли», «таинственной опухоли», «полузлокачественной» или подразделяли на доброкачественные и злокачественные формы и озлокачествление гигантоклеточной опухоли, то в настоящее время при пересмотре морфологии этих опухолей часть из них будет отнесена к доброкачественной или злокачественной фиброзной гистиоцитоме.
Больная 3., 28 лет, оперирована нами в 1988 г. по поводу «типичной» клинико-рентгенологической картины гигантоклеточной опухоли дистального конца правой лучевой кости. Микроскопический диагноз опытнейшего патологоанатома: доброкачественная фиброзная гистиоцитома кости.
На основании сравнительного изучения органного культивирования злокачественной фиброзной гистиоцитомы (ЗФГ) кости и мягких тканей, гигантоклеточной опухоли (ГО) — доброкачественной и злокачественной с метастазами в легкие и для сравнения остеогенной саркомы Н.Н. Петровичев, Н.С. Чобонян, А.А. Аннамухаммедов, Д.Х. Ходжамуратов в 1985 г. пришли к заключению о сходстве характера роста и морфологических признаков клеток как у ЗФГ, так и у ГО. Это сходство проявилось в высокой функциональной активности, о которой можно было судить по фагоцитарной активности (накопление гемосидерина из гематомы крупных округлых клеток). На основании сравнения гигантоклеточной опухоли без метастазов с опухолью, давшей метастазы, авторы считают, что это, очевидно, свидетельствует о неодинаковых биологических потенциях опухоли к росту.
По мнению А.Н. Феденко (1982), I.G. Guccion, P.M. Enzinger (1972), L. Angervall, В. Haganar, I. Kindblom (1981), ЗФГ и ГО в гистогенетическом отношении являются близкими опухолями.
I.G. Guccion, P.M. Enzinger (1972) предположили, что ГО происходят из макрофагов. До настоящего времени нет четкой характеристики различных форм фиброзной гистиоцитомы, что не позволяет детально оценить различную морфологическую картину и прогнозировать дальнейшую судьбу больного.
В настоящее время патологоанатомы после биопсий, операций и вскрытий все чаще ставят диагноз злокачественной фиброзной гистиоцитомы кости (не только злокачественной, но и доброкачественной) в тех случаях, когда раньше на основании клинико-рентгенологического и морфологического исследования ставился диагноз диспластического процесса или гигантоклеточной опухоли — остеобластокластомы. Это не значит, что такой опухоли, как гигантоклеточная опухоль — остеобластокластома, нет вообще, но ее «многоликость», «полузлокачественность» и т.д., очевидно, объясняются тем, что дифференциальная диагностика не проводилась и две опухолевых формы иногда рассматривались как одна. Несмотря на два десятилетия, прошедших после первого описания этого вида опухоли, нельзя сказать, что она изучена полностью. В связи с тем что первой из этой группы опухолей была выделена злокачественная фиброзная гистиоцитома мягких тканей, мы приведем и о ней некоторые данные.
Злокачественная фиброзная гистиоцитома мягких тканей — фиброксантосаркома, ксантосаркома (malignant fibrous histiocytoma) была описана и выделена как самостоятельная нозологическая единица I.E. O'Brien, А.Р. Stout в 1964 г. Авторы предположили, что гистиоцит может вести себя как факультативный фибробласт, однако некоторыми авторами это подвергалось сомнению. Работы I.S. Fu, G. Gabbiani, G.I. Kaye et al. (1975); I.В. Таху, H. Battifora, которые использовали метод тканевых культур и электронной микроскопии, подтвердили выдвинутое I.E. O'Brien и А.Р. Stout положение. Поскольку их работа послужила началом для изучения и выделения и других форм, мы вынуждены остановиться на краткой характеристике этого вида опухолей.
С учетом особенностей гистологического строения S.W. Wiess, P.M. Enzinger в 1977 и 1978 гг. предложили подразделять злокачественную фиброзную гистиоцитому мягких тканей на следующие варианты: типичный фиброзный или фибробластический вариант (70 % больных), миксоидный гигантоклеточный и воспалительный — ксантоматозный. Как показали последующие работы А.Н. Феденко и соавт. (1985), злокачественная фиброзная гистиоцитома мягких тканей составила до 15,7 % по отношению к другим злокачественным опухолям мягких тканей.
I.S. Hajdu и соавт. расценивали многие опухоли как рабдомиосаркомы, липосаркомы, плеоморфные фибросаркомы, которые на самом деле являлись злокачественной фиброзной гистиоцитомой.
Клинические наблюдения показывают, что опухоли обладают различной степенью злокачественности. Злокачественные фиброзные гистиоцитомы небольших размеров, расположенные поверхностно и имеющие миксоматозные изменения, более благоприятны прогностически, чем опухоли, расположенные глубоко, например под ягодичными мышцами или в забрюшинной клетчатке.
Микроскопически обнаруживаются фибробласты, одно- или многоядерные клетки, похожие на гистиоциты, без ядерной атипии; клеток, богатых жиром, может быть или мало или много, между клетками располагаются сплетения фиброзных волокон.
D.B. Spector и соавт. (1979), наблюдавшие 2 больных с ЗФГ, присоединяются к мнению, что операциями выбора являются широкое абластичное удаление опухолей, резекция или ампутация. Они наблюдали исчезновение легочных метастазов через 13 мес после проведения курсов полихимиотерапии (винкристин, адриобластин, цитоксан, декарбазин).
Злокачественная фиброзная гистиоцитома кости (malignant fibrous histiocytoma of Bone, fibroxanthosarcoma, xanthosarcoma). F. Feldman и D. Norman в 1972 г. опубликовали статью под названием «Intra and extraosseous malignant histiocytoma (malignant fibrous xanthoma»), в которой сообщили о 9 больных, выделив новую нозологическую форму опухоли костей — злокачественную фиброзную гистиоцитому кости в отличие от злокачественной фиброзной гистиоцитомы мягких тканей, описанной I.F. O'Brien и А.Р. Stount еще в 1964 г.
Злокачественная гистиоцитома кости впервые была диагностирована в том же 1972 г. у нашей больной Б., 48 лет, Т.П. Виноградовой, поставившей диагноз: злокачественная гистиоцитома левой бедренной кости. На основании клинико-рентгенологического исследования этой больной был поставлен диагноз: литическая форма гиганто клеточной опухоли нижнего метаэпифиза левой бедренной кости с большим выходом в мягкие ткани. Была выполнена резекция пораженного нижнего суставного конца бедренной кости с замещением его аналогичным аллотрансплантатом. Через 16 мес выявлены рецидив в мягкие ткани и множественные метастазы в легких — больная умерла 12 октября 1973 г. С тех пор продолжается всестороннее изучение этого относительно нового и, что самое интересное, сравнительно часто встречающегося вида опухоли.
ЗФГ кости составляет, по данным разных авторов, 1—2 % злокачественных опухолей костей, однако указанный процент еще некоторое время будет расти, так как морфологи уточняют характеристику этой нозологической единицы и постепенно пересматривают свое отношение к этой опухоли. К настоящему времени описано более 200 наблюдений, но число это значительно вырастет, когда будут пересмотрены архивы.
Злокачественная фиброзная гистиоцитома редко возникает у детей первого десятилетия жизни, тогда как во 2-м, 3-м, 4-м десятилетии она встречается приблизительно одинаково часто, в возрасте от 40 до 50 лет наблюдается наиболее часто, составляя до VS всех случаев, а после 50 лет ее частота довольно значительно снижается. По данным I. Freyschmidt с соавт. (1981), наиболее часто поражаются бедренная кость (38 %) и особенно часто ее дистальный отдел (26 %), большеберцовая кость (25 %), плечевая (8 %), подвздошная (7 %) кости, ребра (7 %) и редко — нижняя и верхняя челюсть, лопатка, малоберцовая, локтевая, пяточная, лучевая кости, крестец, надколенник, ключица, лобковые кости (единичные наблюдения). Эти же авторы, проанализировав литературные данные, указывают, что примерно в 19 % случаев злокачественная фиброзная гистиоцитома развивается на основе предсуществующего процесса: наиболее часто энхондром, болезни Педжета, фиброзной дисплазии, участков костей, подвергшихся облучению. Данные ряда авторов, указывавших, что опухоль возникла на месте костных инфарктов, мы подвергли сомнению, так как наш опыт показал, что диагноз костного инфаркта часто ставится ошибочно, на самом деле это — энхондрома кости, располагающаяся в костномозговом канале с обызвествлением.
А.А. Аннамухаммедов (1986) в своей работе объединил материал трех учреждений, в том числе и наш. Среди 44 больных с ЗФГ, которая составила 3,4 % первичных злокачественных опухолей кости, она чаще встречалась у мужчин (25—56,8 %), чем у женщин (19—43,2 %), преимущественно в возрасте от 21 года до 30 лет (38,6 % наблюдений). Длинные трубчатые кости были поражены у 35 больных (79,5 %), кости нижних конечностей — в 32—72,7 % наблюдений, дистальный отдел бедренной кости — у 20 больных, большеберцовая кость — у 6 и малоберцовая — в 1 случае. Основной метод лечения — оперативный; метастазы опухоли выявлены у 34 больных, более 10 лет наблюдались 5 больных (11,4 %).
В настоящее время рентгенологам необходимо пересмотреть диагностику и тщательно разработать рентгенологическую дифференциальную диагностику между фибросаркомой, злокачественной фиброзной гистиоцитомой и рядом других опухолей. Многие авторы, в том числе I. Lichtenstein (1965), писали, что в сомнительных случаях нужно вспомнить о фибросаркоме; М.С. Целиковский и соавт. (1976), Л.А. Еремина (1978) и др. считали, что трудно провести дифференциальный диагноз фибросаркомы со злокачественной формой гигантоклеточной опухоли; ретикулосаркомой, литической формой остеогенной саркомы, но они не упоминали о малоизвестной в то время злокачественной фиброзной гистиоцитоме, учитывать которую при диагностике в настоящее время необходимо.
Рентгенологическая картина при ЭФГ кости довольно типична: это резко выраженный очаг деструкции — литический очаг без линии склероза по краям обычно в области метадиафизарной или эпиметафизарной, как и при гигантоклеточной опухоли.
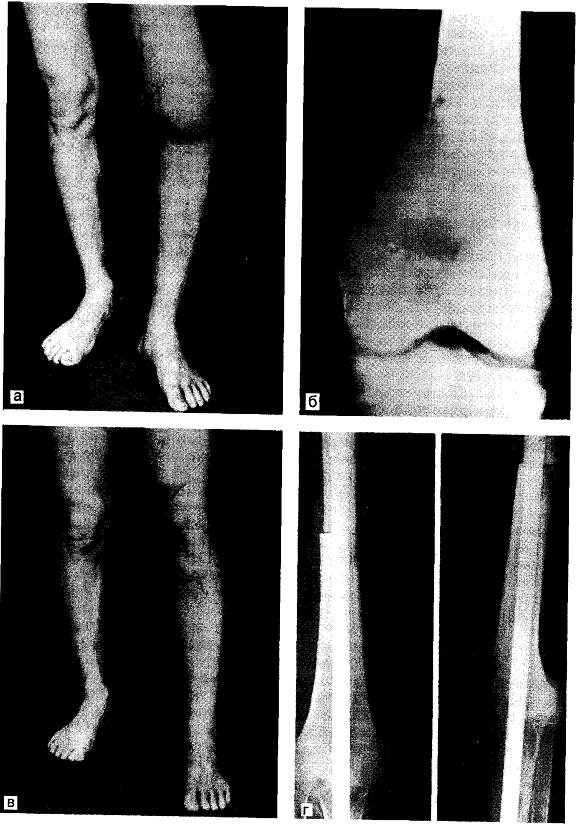
Рис. 16.1. Злокачественная фиброзная гистиоцитома мыщелков бедренной кости,
а — до операции; б резекция произведена выше опухоли вместе с верхним отделом боль шеберцовои кости; в состояние после операции; г дефект замещен трубчатым аллотрансплантатом с фиксацией интрамедуллярным гвоздем.

Рис. 16.2. Гигантская распадающаяся фиброзная гистиоиитома левой лучевой кости у больной 42 лет.
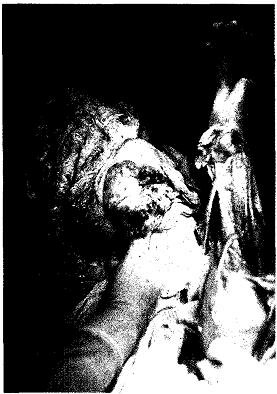
Рис. 16.3. Резекция лучевой кости вместе с опухолью, частью мышц и кожей.
Очаг деструкции реже располагается центрально, чаще он разрушает одну из кортикальных пластинок; возможен выход опухоли в мягкие ткани; периостальная реакция наблюдается редко, как и вздутие кости, поскольку она обычно еще до этого разрушается (рис. 16.1).
В русской литературе первой работой, посвященной злокачественной фиброзной гистиоцитоме, очевидно, является работа В.М. Блинова, А.И. Павловской и Ю.Н. Соловьева (1981), в которой сообщается о 10 больных, у 7 из которых диагноз был поставлен ретроспективно. Авторы выделили 3 варианта гистологического строения: типичный, гигантоклеточный и воспалительный.
Известны две основные точки на гистогенез злокачественной фиброзной гистиоцитомы. L. Ozzello, A.P. Stout, M. Murray (1963); L. Ozzello, G. Hames (1976) и некоторые другие считают, что опухоль возникает из гистиоцитов, которые в данных условиях приобретают ультраструктурные признаки и функциональные свойства фибробластов (факультативные фибробласты), благодаря чему опухоль и состоит из клеток двух типов. Вторая теория выдвинута G. Fu, G. Gabbiani, G.I. Kayl и др. (1975), G.S. Wood, Т.Н. Beckstead и др. (1986). Согласно этой теории ЗФГ возникает из стволовой недифференцированной мезенхимальной клетки, что легче объясняет вариабельность гистологического строения ЗФГ, состоящей из низкодифференцированных гистиоцитоподобных и фибробластоподобных клеток. В настоящее время эта теория имеет большее число сторонников.
ЗФГ может иметь различные типы гистологического строения: типичный, миксоидный, гигантоклеточный, воспалительный, ангиоматозный, смешанный.
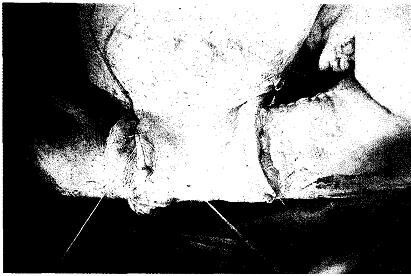
Рис. 16.4. Закрытие дефекта кожей с живота.
Можно предположить, что различные типы строения, различная степень злокачественности обусловливают различную судьбу больных.
Больная С., 42 лет. Обратилась в поликлинику ЦИТО в 1985 г. по поводу очень больших размеров опухоли нижней половины левой лучевой кости (рис. 16.2). Опухоль имеет вид нескольких больших слившихся между собой шаров диаметром до 10 см, деформирующих предплечье. От предложенной 4 года назад операции больная отказалась, лечилась всеми известными ей нетрадиционными методами. При последнем обращении к врачу ей была предложена ампутация. Требовала от нас гарантии, что мы сохраним ей руку. Пришла через 8 мес; опухоль изъязвилась, стала распадаться, настойчиво просила сохранить руку. Отмечены выраженные психические отклонения. Предоперационный диагноз: злокачественная гигантоклеточная опухоль (остеобластокластома) с большим мягкотканным компонентом и изъязвлением, распадом опухоли. Больные с подобными опухолями наблюдались нами и ранее.
17.10.85 г. операция: абластичное удаление опухоли с резекцией нижней половины левой лучевой кости, удалением прилежащих мышц, резекцией лучевой артерии, вен, лучевого нерва, артродезирование костей запястья с локтевой костью, интрамедуллярный остеосинтез через III пястную кость и локтевую кость, закрытие дефекта лоскутом с живота — итальянская пластика (рис. 16.3, 16.4).
11.01.86 г. — отсечение ножки кожного лоскута. Больная жива 15 лет, метастазов нет, вполне удовлетворительная функция пальцев левой кисти (рис. 16.5; 16.6).
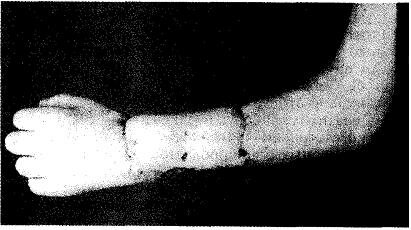
Рис. 16.5. Рука после отсечения кожного лоскута.
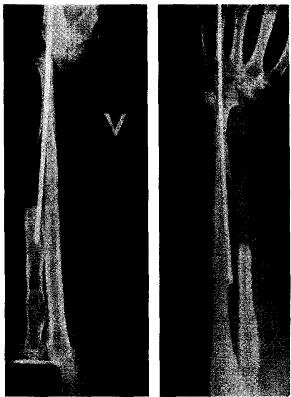
Рис. 16.6. Кисть фиксирована металлическим штифтом к локтевой кости. Функция кисти нормальная.
Приводим еще одно наблюдение.
Больной 3., 62 лет. Обратился в ЦИТО в 1987 г. За 5 мес до обращения в ЦИТО наблюдался в поликлинике по месту жительства по поводу болей в правой голени. Находился под наблюдением, получал обезболивающие средства, однако боли прогрессивно усиливались. Направлен в больницу, где сделана трепанобиопсия. Заключение: злокачественная фиброзная гистиоцитома. Проведен курс лучевой терапии (65 Гр), курс химиотерапии. В 1987 г. переведен в ЦИТО для оперативного лечения. В сентябре 1987 г. произведена резекция всего диафиза большеберцовой кости с замещением дефекта аналогичным аллотрансплантатом. Больной переведен в ту же больницу для дальнейшей химиотерапии. Через 4 мес обнаружена костная мозоль, спаявшая метафизы большеберцовой кости с аллотрансплантатом. Больной начал ходить с костылями, опираясь на ногу. Через 6 мес после операции умер от множественных метастазов в легкие, несмотря на полихимиотерапию. В области первичного очага рецидива опухоли не обнаружено. Нужно иметь в виду, что рецидив может иметь другое строение, чем первичное опухолевое образование.
Наши наблюдения с несомненностью подтверждают, что доброкачественная фиброзная гистиоцитома с течением времени может превратиться в злокачественную.
В 1981 г. в отделении оперирована больная К., 21 года, по поводу гигантоклеточной опухоли нижнего метаэпифиза большеберцовой кости левой голени — произведены краевая резекция и замещение дефекта аллотрансплантатами. Через год обнаружен рецидив, опять выполнена подобная операция. Через год и 8 мес — новый рецидив с выходом опухоли в сторону ахиллова сухожилия. По настоянию больной еще раз произведена обширная резекция, электрокоагуляция; от большеберцовой кости остались небольшие полоски кортикального слоя. Морфологический диагноз пересмотрен: первые два раза была верифицирована доброкачественная фиброзная гистиоцитома, а в последнем случае — злокачественная. Был созван консилиум с привлечением опытного онколога из онкоцентра. Высказано единодушное мнение — ампутация голени. Больная категорически отказалась от ампутации. Уступая просьбе больной, удаляю мягкотканный компонент опухоли и провожу электрокоагуляцию, так что все аллотрансплантаты разогреваются до очень высокой температуры и становятся коричневыми. Рана зажила первичным натяжением. Морфологический диагноз: злокачественная фиброзная гистиоцитома. Резко ограничиваются движения в голеностопном суставе, больная начинает ходить в обычной обуви. Со времени последней операции прошло 18 лет. Работает в оптическом магазине. Нет ни местного рецидива, ни метастазов в легкие, здорова.
Это и другие наблюдения свидетельствуют о том, что встречаются такие злокачественные фиброзные гистиоцитомы, которые в ближайшие месяцы дают метастазы, вызывающие гибель больных, и такие, которые не дают метастазов и чувствительны к тепловому воздействию, как и гигантоклеточные опухоли (за них-то длительное время и принималась часть ЗФГ). Г.Н. Муравьев, С.З. Фрадкин, А.В. Фурманчук, Ю.А. Богович, Г.Н. Фролов (1989) считают, что происхождение злокачественной фиброзной гистиоцитомы из полипотентной мезенхимальной стволовой клетчатки, наличие в опухоли примитивных недифференцированных клеточных популяций, обильное кровоснабжение служат основанием для применения лучевой химиотерапии с включением таких факторов, как гипертермия и гипергликемия.
По данным А.А. Аннамухаммедова (1986), 3-летняя выживаемость больных, перенесших чисто хирургическое лечение, составила 45,5 %, 5-летняя — 24,4 %, а среди больных, получавших послеоперационную химиотерапию (адриамицин по 120 мг на курс лечения, всего 6—8 курсов), 3-летняя выживаемость была равна 50 % и 5-летняя — 37,5 %, что говорит о целесообразности дальнейшего совершенствования послеоперационной химиотерапии.
Выживаемость больных со злокачественной фиброзной гистиоцитомой еще недостаточно изучена. Huvos (1976) сообщил, что 5 лет прожили 38,5 % больных; Feldman, Lettes (1977) — 45,4 %, а по данным F. Schajowicz (1981), ни один из наблюдавшихся им больных не прожил 3 лет.
Срок нового появления ЗФГ после облучения опухоли колеблется в широчайшем диапазоне — от 2 до 50 лет.
Больная К., 40 лет, поступила в ЦИТО в 1988 г. В возрасте 15 лет появились боли в области правого тазобедренного сустава, по рентгенограммам — аневризмальная киста тела правой подвздошной кости, однако в онкодиспансере был поставлен диагноз опухоли и проведена лучевая терапия — 7000 рад, а через месяц в другом лечебном учреждении на гамматроне — еще 8000 рад. Через 2 мес получила курс лечения оливомицином. Наступили обызвествление и оссификация патологического очага, больная чувствовала себя хорошо. В 1975 г. беременность — произведено кесарево сечение, ребенок здоров. В 1976 г. появились боли: рентгенологическим исследованием установлен асептический некроз головки правой бедренной кости и вертлужной впадины. В 1984 г. боли усилились, а в апреле 1987 г. стали сильными. Ходит с помощью двух костылей.
В январе 1988 г. при рентгенологическом исследовании заподозрено развитие опухоли.
24.02.88 г. выполнена открытая биопсия.
11.03.88 г. стационирована в отделение костной патологии взрослых ЦИТО. При просмотре препаратов установлен диагноз: злокачественная фиброзная гистиоцитома. После заболевания и лучевой терапии прошло 13 лет. Местно: правая половина таза увеличена во всех направлениях, кожа резко изменена, гиперемирована, мацерирована. Рентгенологически — разрушено тело подвздошной кости, большая часть крыла, лобковой и седалищной костей, а также проксимальный отдел бедренной кости до подвертельной области. Местами видны различных размеров участки обызвествления, хлопьевидных уплотнений, параоссально расположенных обызвествленных очагов. В легких — множественные четко дифференцирующиеся округлые тени метастазов в верхних и средних отделах. Состояние больной средней тяжести. Родные взяли ее домой.
Следует всегда помнить, что клетки злокачественной опухоли очень быстро разрушают консервированные кортикальные костные трансплантаты, которые ряд лет до этого были хорошо видны на рентгенограммах, или участки обызвествлений и окостенений тканей после ранее проведенной лучевой терапии. Это является патогномоничным рентгенологическим симптомом.
Лет 15 назад мы поставили бы этой больной диагноз полиморфно-клеточной саркомы. Поэтому первые признаки перестройки костной ткани, участков обызвествления на месте бывшей опухоли, подвергшейся лучевой терапии, должны заставить врача подумать о возникновении злокачественного процесса. Мы считаем, что у некоторых больных лучевая терапия проводилась по поводу «полузлокачественной» фиброзной гистиоцитомы или низкой степени злокачественности.
ЗФГ наблюдается у мужчин в 1,5—2 раза чаще, чем у женщин. В 82 % случаев ЗФГ кости метастазирует в легкие, в 32—40 % — в лимфатические узлы и в 15 % — в печень и кости.
По данным I. Nakashima, S. Morishita, Y. Kotoura и др. (1985), метастазы в легкие диагностируются в среднем через 22 мес со дня обращения больного.
Очень интересные данные опубликованы А.А. Аннамухаммедовым в 1986 г., который использовал сборный материал трех учреждений: ВОНЦ за период с 1955 по 1984 г.; ЦИТО им. Приорова (в основном наши наблюдения) за период с 1955 по 1983 г. и Киевского НИИ рентгенорадиологии за период с 1972 по 1983 г. Материал включал данные о 42 больных фибросаркомами и 44 — с ЗФГ. Был проведен многофакторный статистический анализ. Автор установил, что на основании микроскопических исследований, учитывающих полиморфизм и клеточность фибросаркомы и злокачественной фиброзной гистиоцитомы, эти опухоли следует подразделять на 3 группы в зависимости от степени дисплазии; автор отметил также различную выживаемость больных этих трех групп. При I степени анаплазии 3 года переживают 76,9 % больных фибросаркомой и 77,8 % больных ЗФГ и при III степени анаплазии — соответственно 28,6 и 7,1 % больных.
А.Н. Феденко (1987) опубликовал данные о 24 больных ЗФГ, наблюдавшихся в ВОНЦ; из них было 7 женщин и 17 мужчин в возрасте от 13 до 72 лет, у 13 больных возраст составил 30—50 лет. Чаще всего поражался метадиафиз бедренной кости: литический процесс, деструкция кортикального слоя, но основным симптомом была боль. Несмотря на то что 15 больным произведена ампутация, а 9 больным — широкая резекция, в сроки от 4 до 24 мес у 11 больных развились метастазы в легких. Создалось впечатление, что химиолучевое лечение дало незначительный эффект.
S.I. Radio и соавт. (1988) отметили, что фиброгистиоцитарные опухоли с одинаковым гистологическим строением могут иметь очень различное клиническое течение. По их данным, анеуплоидность клеток опухоли наблюдалась у больных с минимальными сроками жизни, в то время как больные с дисшюидными злокачественными фиброгистиоцитомами жили в среднем 4 года (от 1 года до 11 лет). Авторы считают, что анеуплоидность в группе злокачественных фиброзных гистиоцитом говорит о повышенном риске возникновения рецидива и смерти. Возможно, этот метод исследования должен применяться у всех больных «не только для прогнозирования, но и для разработки методов лечения у этих двух групп больных».
С.Т.Зацепин
Костная патология взрослых
Злокачественные формы фиброзных опухолей
Большая группа опухолей мягких тканей и костей, на которую исследователи обратили внимание с начала 60-х годов и выделили их как из уже известных нозологических форм (фибросарком, гигантоклеточных опухолей костей и т.д.), так и из ранее четко не классифицируемых опухолей. Если многие авторы, и мы в том числе, писали ранее о гигантоклеточной опухоли — остеобластокластоме — как «многоликой опухоли», «таинственной опухоли», «полузлокачественной» или подразделяли на доброкачественные и злокачественные формы и озлокачествление гигантоклеточной опухоли, то в настоящее время при пересмотре морфологии этих опухолей часть из них будет отнесена к доброкачественной или злокачественной фиброзной гистиоцитоме.
Больная 3., 28 лет, оперирована нами в 1988 г. по поводу «типичной» клинико-рентгенологической картины гигантоклеточной опухоли дистального конца правой лучевой кости. Микроскопический диагноз опытнейшего патологоанатома: доброкачественная фиброзная гистиоцитома кости.
На основании сравнительного изучения органного культивирования злокачественной фиброзной гистиоцитомы (ЗФГ) кости и мягких тканей, гигантоклеточной опухоли (ГО) — доброкачественной и злокачественной с метастазами в легкие и для сравнения остеогенной саркомы Н.Н. Петровичев, Н.С. Чобонян, А.А. Аннамухаммедов, Д.Х. Ходжамуратов в 1985 г. пришли к заключению о сходстве характера роста и морфологических признаков клеток как у ЗФГ, так и у ГО. Это сходство проявилось в высокой функциональной активности, о которой можно было судить по фагоцитарной активности (накопление гемосидерина из гематомы крупных округлых клеток). На основании сравнения гигантоклеточной опухоли без метастазов с опухолью, давшей метастазы, авторы считают, что это, очевидно, свидетельствует о неодинаковых биологических потенциях опухоли к росту.
По мнению А.Н. Феденко (1982), I.G. Guccion, P.M. Enzinger (1972), L. Angervall, В. Haganar, I. Kindblom (1981), ЗФГ и ГО в гистогенетическом отношении являются близкими опухолями.
I.G. Guccion, P.M. Enzinger (1972) предположили, что ГО происходят из макрофагов. До настоящего времени нет четкой характеристики различных форм фиброзной гистиоцитомы, что не позволяет детально оценить различную морфологическую картину и прогнозировать дальнейшую судьбу больного.
В настоящее время патологоанатомы после биопсий, операций и вскрытий все чаще ставят диагноз злокачественной фиброзной гистиоцитомы кости (не только злокачественной, но и доброкачественной) в тех случаях, когда раньше на основании клинико-рентгенологического и морфологического исследования ставился диагноз диспластического процесса или гигантоклеточной опухоли — остеобластокластомы. Это не значит, что такой опухоли, как гигантоклеточная опухоль — остеобластокластома, нет вообще, но ее «многоликость», «полузлокачественность» и т.д., очевидно, объясняются тем, что дифференциальная диагностика не проводилась и две опухолевых формы иногда рассматривались как одна. Несмотря на два десятилетия, прошедших после первого описания этого вида опухоли, нельзя сказать, что она изучена полностью. В связи с тем что первой из этой группы опухолей была выделена злокачественная фиброзная гистиоцитома мягких тканей, мы приведем и о ней некоторые данные.
Злокачественная фиброзная гистиоцитома мягких тканей — фиброксантосаркома, ксантосаркома (malignant fibrous histiocytoma) была описана и выделена как самостоятельная нозологическая единица I.E. O'Brien, А.Р. Stout в 1964 г. Авторы предположили, что гистиоцит может вести себя как факультативный фибробласт, однако некоторыми авторами это подвергалось сомнению. Работы I.S. Fu, G. Gabbiani, G.I. Kaye et al. (1975); I.В. Таху, H. Battifora, которые использовали метод тканевых культур и электронной микроскопии, подтвердили выдвинутое I.E. O'Brien и А.Р. Stout положение. Поскольку их работа послужила началом для изучения и выделения и других форм, мы вынуждены остановиться на краткой характеристике этого вида опухолей.
С учетом особенностей гистологического строения S.W. Wiess, P.M. Enzinger в 1977 и 1978 гг. предложили подразделять злокачественную фиброзную гистиоцитому мягких тканей на следующие варианты: типичный фиброзный или фибробластический вариант (70 % больных), миксоидный гигантоклеточный и воспалительный — ксантоматозный. Как показали последующие работы А.Н. Феденко и соавт. (1985), злокачественная фиброзная гистиоцитома мягких тканей составила до 15,7 % по отношению к другим злокачественным опухолям мягких тканей.
I.S. Hajdu и соавт. расценивали многие опухоли как рабдомиосаркомы, липосаркомы, плеоморфные фибросаркомы, которые на самом деле являлись злокачественной фиброзной гистиоцитомой.
Клинические наблюдения показывают, что опухоли обладают различной степенью злокачественности. Злокачественные фиброзные гистиоцитомы небольших размеров, расположенные поверхностно и имеющие миксоматозные изменения, более благоприятны прогностически, чем опухоли, расположенные глубоко, например под ягодичными мышцами или в забрюшинной клетчатке.
Микроскопически обнаруживаются фибробласты, одно- или многоядерные клетки, похожие на гистиоциты, без ядерной атипии; клеток, богатых жиром, может быть или мало или много, между клетками располагаются сплетения фиброзных волокон.
D.B. Spector и соавт. (1979), наблюдавшие 2 больных с ЗФГ, присоединяются к мнению, что операциями выбора являются широкое абластичное удаление опухолей, резекция или ампутация. Они наблюдали исчезновение легочных метастазов через 13 мес после проведения курсов полихимиотерапии (винкристин, адриобластин, цитоксан, декарбазин).
Злокачественная фиброзная гистиоцитома кости (malignant fibrous histiocytoma of Bone, fibroxanthosarcoma, xanthosarcoma). F. Feldman и D. Norman в 1972 г. опубликовали статью под названием «Intra and extraosseous malignant histiocytoma (malignant fibrous xanthoma»), в которой сообщили о 9 больных, выделив новую нозологическую форму опухоли костей — злокачественную фиброзную гистиоцитому кости в отличие от злокачественной фиброзной гистиоцитомы мягких тканей, описанной I.F. O'Brien и А.Р. Stount еще в 1964 г.
Злокачественная гистиоцитома кости впервые была диагностирована в том же 1972 г. у нашей больной Б., 48 лет, Т.П. Виноградовой, поставившей диагноз: злокачественная гистиоцитома левой бедренной кости. На основании клинико-рентгенологического исследования этой больной был поставлен диагноз: литическая форма гиганто клеточной опухоли нижнего метаэпифиза левой бедренной кости с большим выходом в мягкие ткани. Была выполнена резекция пораженного нижнего суставного конца бедренной кости с замещением его аналогичным аллотрансплантатом. Через 16 мес выявлены рецидив в мягкие ткани и множественные метастазы в легких — больная умерла 12 октября 1973 г. С тех пор продолжается всестороннее изучение этого относительно нового и, что самое интересное, сравнительно часто встречающегося вида опухоли.
ЗФГ кости составляет, по данным разных авторов, 1—2 % злокачественных опухолей костей, однако указанный процент еще некоторое время будет расти, так как морфологи уточняют характеристику этой нозологической единицы и постепенно пересматривают свое отношение к этой опухоли. К настоящему времени описано более 200 наблюдений, но число это значительно вырастет, когда будут пересмотрены архивы.
Злокачественная фиброзная гистиоцитома редко возникает у детей первого десятилетия жизни, тогда как во 2-м, 3-м, 4-м десятилетии она встречается приблизительно одинаково часто, в возрасте от 40 до 50 лет наблюдается наиболее часто, составляя до VS всех случаев, а после 50 лет ее частота довольно значительно снижается. По данным I. Freyschmidt с соавт. (1981), наиболее часто поражаются бедренная кость (38 %) и особенно часто ее дистальный отдел (26 %), большеберцовая кость (25 %), плечевая (8 %), подвздошная (7 %) кости, ребра (7 %) и редко — нижняя и верхняя челюсть, лопатка, малоберцовая, локтевая, пяточная, лучевая кости, крестец, надколенник, ключица, лобковые кости (единичные наблюдения). Эти же авторы, проанализировав литературные данные, указывают, что примерно в 19 % случаев злокачественная фиброзная гистиоцитома развивается на основе предсуществующего процесса: наиболее часто энхондром, болезни Педжета, фиброзной дисплазии, участков костей, подвергшихся облучению. Данные ряда авторов, указывавших, что опухоль возникла на месте костных инфарктов, мы подвергли сомнению, так как наш опыт показал, что диагноз костного инфаркта часто ставится ошибочно, на самом деле это — энхондрома кости, располагающаяся в костномозговом канале с обызвествлением.
А.А. Аннамухаммедов (1986) в своей работе объединил материал трех учреждений, в том числе и наш. Среди 44 больных с ЗФГ, которая составила 3,4 % первичных злокачественных опухолей кости, она чаще встречалась у мужчин (25—56,8 %), чем у женщин (19—43,2 %), преимущественно в возрасте от 21 года до 30 лет (38,6 % наблюдений). Длинные трубчатые кости были поражены у 35 больных (79,5 %), кости нижних конечностей — в 32—72,7 % наблюдений, дистальный отдел бедренной кости — у 20 больных, большеберцовая кость — у 6 и малоберцовая — в 1 случае. Основной метод лечения — оперативный; метастазы опухоли выявлены у 34 больных, более 10 лет наблюдались 5 больных (11,4 %).
В настоящее время рентгенологам необходимо пересмотреть диагностику и тщательно разработать рентгенологическую дифференциальную диагностику между фибросаркомой, злокачественной фиброзной гистиоцитомой и рядом других опухолей. Многие авторы, в том числе I. Lichtenstein (1965), писали, что в сомнительных случаях нужно вспомнить о фибросаркоме; М.С. Целиковский и соавт. (1976), Л.А. Еремина (1978) и др. считали, что трудно провести дифференциальный диагноз фибросаркомы со злокачественной формой гигантоклеточной опухоли; ретикулосаркомой, литической формой остеогенной саркомы, но они не упоминали о малоизвестной в то время злокачественной фиброзной гистиоцитоме, учитывать которую при диагностике в настоящее время необходимо.
Рентгенологическая картина при ЭФГ кости довольно типична: это резко выраженный очаг деструкции — литический очаг без линии склероза по краям обычно в области метадиафизарной или эпиметафизарной, как и при гигантоклеточной опухоли.

Рис. 16.1. Злокачественная фиброзная гистиоцитома мыщелков бедренной кости,
а — до операции; б резекция произведена выше опухоли вместе с верхним отделом боль шеберцовои кости; в состояние после операции; г дефект замещен трубчатым аллотрансплантатом с фиксацией интрамедуллярным гвоздем.

Рис. 16.2. Гигантская распадающаяся фиброзная гистиоиитома левой лучевой кости у больной 42 лет.

Рис. 16.3. Резекция лучевой кости вместе с опухолью, частью мышц и кожей.
Очаг деструкции реже располагается центрально, чаще он разрушает одну из кортикальных пластинок; возможен выход опухоли в мягкие ткани; периостальная реакция наблюдается редко, как и вздутие кости, поскольку она обычно еще до этого разрушается (рис. 16.1).
В русской литературе первой работой, посвященной злокачественной фиброзной гистиоцитоме, очевидно, является работа В.М. Блинова, А.И. Павловской и Ю.Н. Соловьева (1981), в которой сообщается о 10 больных, у 7 из которых диагноз был поставлен ретроспективно. Авторы выделили 3 варианта гистологического строения: типичный, гигантоклеточный и воспалительный.
Известны две основные точки на гистогенез злокачественной фиброзной гистиоцитомы. L. Ozzello, A.P. Stout, M. Murray (1963); L. Ozzello, G. Hames (1976) и некоторые другие считают, что опухоль возникает из гистиоцитов, которые в данных условиях приобретают ультраструктурные признаки и функциональные свойства фибробластов (факультативные фибробласты), благодаря чему опухоль и состоит из клеток двух типов. Вторая теория выдвинута G. Fu, G. Gabbiani, G.I. Kayl и др. (1975), G.S. Wood, Т.Н. Beckstead и др. (1986). Согласно этой теории ЗФГ возникает из стволовой недифференцированной мезенхимальной клетки, что легче объясняет вариабельность гистологического строения ЗФГ, состоящей из низкодифференцированных гистиоцитоподобных и фибробластоподобных клеток. В настоящее время эта теория имеет большее число сторонников.
ЗФГ может иметь различные типы гистологического строения: типичный, миксоидный, гигантоклеточный, воспалительный, ангиоматозный, смешанный.

Рис. 16.4. Закрытие дефекта кожей с живота.
Можно предположить, что различные типы строения, различная степень злокачественности обусловливают различную судьбу больных.
Больная С., 42 лет. Обратилась в поликлинику ЦИТО в 1985 г. по поводу очень больших размеров опухоли нижней половины левой лучевой кости (рис. 16.2). Опухоль имеет вид нескольких больших слившихся между собой шаров диаметром до 10 см, деформирующих предплечье. От предложенной 4 года назад операции больная отказалась, лечилась всеми известными ей нетрадиционными методами. При последнем обращении к врачу ей была предложена ампутация. Требовала от нас гарантии, что мы сохраним ей руку. Пришла через 8 мес; опухоль изъязвилась, стала распадаться, настойчиво просила сохранить руку. Отмечены выраженные психические отклонения. Предоперационный диагноз: злокачественная гигантоклеточная опухоль (остеобластокластома) с большим мягкотканным компонентом и изъязвлением, распадом опухоли. Больные с подобными опухолями наблюдались нами и ранее.
17.10.85 г. операция: абластичное удаление опухоли с резекцией нижней половины левой лучевой кости, удалением прилежащих мышц, резекцией лучевой артерии, вен, лучевого нерва, артродезирование костей запястья с локтевой костью, интрамедуллярный остеосинтез через III пястную кость и локтевую кость, закрытие дефекта лоскутом с живота — итальянская пластика (рис. 16.3, 16.4).
11.01.86 г. — отсечение ножки кожного лоскута. Больная жива 15 лет, метастазов нет, вполне удовлетворительная функция пальцев левой кисти (рис. 16.5; 16.6).

Рис. 16.5. Рука после отсечения кожного лоскута.

Рис. 16.6. Кисть фиксирована металлическим штифтом к локтевой кости. Функция кисти нормальная.
Приводим еще одно наблюдение.
Больной 3., 62 лет. Обратился в ЦИТО в 1987 г. За 5 мес до обращения в ЦИТО наблюдался в поликлинике по месту жительства по поводу болей в правой голени. Находился под наблюдением, получал обезболивающие средства, однако боли прогрессивно усиливались. Направлен в больницу, где сделана трепанобиопсия. Заключение: злокачественная фиброзная гистиоцитома. Проведен курс лучевой терапии (65 Гр), курс химиотерапии. В 1987 г. переведен в ЦИТО для оперативного лечения. В сентябре 1987 г. произведена резекция всего диафиза большеберцовой кости с замещением дефекта аналогичным аллотрансплантатом. Больной переведен в ту же больницу для дальнейшей химиотерапии. Через 4 мес обнаружена костная мозоль, спаявшая метафизы большеберцовой кости с аллотрансплантатом. Больной начал ходить с костылями, опираясь на ногу. Через 6 мес после операции умер от множественных метастазов в легкие, несмотря на полихимиотерапию. В области первичного очага рецидива опухоли не обнаружено. Нужно иметь в виду, что рецидив может иметь другое строение, чем первичное опухолевое образование.
Наши наблюдения с несомненностью подтверждают, что доброкачественная фиброзная гистиоцитома с течением времени может превратиться в злокачественную.
В 1981 г. в отделении оперирована больная К., 21 года, по поводу гигантоклеточной опухоли нижнего метаэпифиза большеберцовой кости левой голени — произведены краевая резекция и замещение дефекта аллотрансплантатами. Через год обнаружен рецидив, опять выполнена подобная операция. Через год и 8 мес — новый рецидив с выходом опухоли в сторону ахиллова сухожилия. По настоянию больной еще раз произведена обширная резекция, электрокоагуляция; от большеберцовой кости остались небольшие полоски кортикального слоя. Морфологический диагноз пересмотрен: первые два раза была верифицирована доброкачественная фиброзная гистиоцитома, а в последнем случае — злокачественная. Был созван консилиум с привлечением опытного онколога из онкоцентра. Высказано единодушное мнение — ампутация голени. Больная категорически отказалась от ампутации. Уступая просьбе больной, удаляю мягкотканный компонент опухоли и провожу электрокоагуляцию, так что все аллотрансплантаты разогреваются до очень высокой температуры и становятся коричневыми. Рана зажила первичным натяжением. Морфологический диагноз: злокачественная фиброзная гистиоцитома. Резко ограничиваются движения в голеностопном суставе, больная начинает ходить в обычной обуви. Со времени последней операции прошло 18 лет. Работает в оптическом магазине. Нет ни местного рецидива, ни метастазов в легкие, здорова.
Это и другие наблюдения свидетельствуют о том, что встречаются такие злокачественные фиброзные гистиоцитомы, которые в ближайшие месяцы дают метастазы, вызывающие гибель больных, и такие, которые не дают метастазов и чувствительны к тепловому воздействию, как и гигантоклеточные опухоли (за них-то длительное время и принималась часть ЗФГ). Г.Н. Муравьев, С.З. Фрадкин, А.В. Фурманчук, Ю.А. Богович, Г.Н. Фролов (1989) считают, что происхождение злокачественной фиброзной гистиоцитомы из полипотентной мезенхимальной стволовой клетчатки, наличие в опухоли примитивных недифференцированных клеточных популяций, обильное кровоснабжение служат основанием для применения лучевой химиотерапии с включением таких факторов, как гипертермия и гипергликемия.
По данным А.А. Аннамухаммедова (1986), 3-летняя выживаемость больных, перенесших чисто хирургическое лечение, составила 45,5 %, 5-летняя — 24,4 %, а среди больных, получавших послеоперационную химиотерапию (адриамицин по 120 мг на курс лечения, всего 6—8 курсов), 3-летняя выживаемость была равна 50 % и 5-летняя — 37,5 %, что говорит о целесообразности дальнейшего совершенствования послеоперационной химиотерапии.
Выживаемость больных со злокачественной фиброзной гистиоцитомой еще недостаточно изучена. Huvos (1976) сообщил, что 5 лет прожили 38,5 % больных; Feldman, Lettes (1977) — 45,4 %, а по данным F. Schajowicz (1981), ни один из наблюдавшихся им больных не прожил 3 лет.
Срок нового появления ЗФГ после облучения опухоли колеблется в широчайшем диапазоне — от 2 до 50 лет.
Больная К., 40 лет, поступила в ЦИТО в 1988 г. В возрасте 15 лет появились боли в области правого тазобедренного сустава, по рентгенограммам — аневризмальная киста тела правой подвздошной кости, однако в онкодиспансере был поставлен диагноз опухоли и проведена лучевая терапия — 7000 рад, а через месяц в другом лечебном учреждении на гамматроне — еще 8000 рад. Через 2 мес получила курс лечения оливомицином. Наступили обызвествление и оссификация патологического очага, больная чувствовала себя хорошо. В 1975 г. беременность — произведено кесарево сечение, ребенок здоров. В 1976 г. появились боли: рентгенологическим исследованием установлен асептический некроз головки правой бедренной кости и вертлужной впадины. В 1984 г. боли усилились, а в апреле 1987 г. стали сильными. Ходит с помощью двух костылей.
В январе 1988 г. при рентгенологическом исследовании заподозрено развитие опухоли.
24.02.88 г. выполнена открытая биопсия.
11.03.88 г. стационирована в отделение костной патологии взрослых ЦИТО. При просмотре препаратов установлен диагноз: злокачественная фиброзная гистиоцитома. После заболевания и лучевой терапии прошло 13 лет. Местно: правая половина таза увеличена во всех направлениях, кожа резко изменена, гиперемирована, мацерирована. Рентгенологически — разрушено тело подвздошной кости, большая часть крыла, лобковой и седалищной костей, а также проксимальный отдел бедренной кости до подвертельной области. Местами видны различных размеров участки обызвествления, хлопьевидных уплотнений, параоссально расположенных обызвествленных очагов. В легких — множественные четко дифференцирующиеся округлые тени метастазов в верхних и средних отделах. Состояние больной средней тяжести. Родные взяли ее домой.
Следует всегда помнить, что клетки злокачественной опухоли очень быстро разрушают консервированные кортикальные костные трансплантаты, которые ряд лет до этого были хорошо видны на рентгенограммах, или участки обызвествлений и окостенений тканей после ранее проведенной лучевой терапии. Это является патогномоничным рентгенологическим симптомом.
Лет 15 назад мы поставили бы этой больной диагноз полиморфно-клеточной саркомы. Поэтому первые признаки перестройки костной ткани, участков обызвествления на месте бывшей опухоли, подвергшейся лучевой терапии, должны заставить врача подумать о возникновении злокачественного процесса. Мы считаем, что у некоторых больных лучевая терапия проводилась по поводу «полузлокачественной» фиброзной гистиоцитомы или низкой степени злокачественности.
ЗФГ наблюдается у мужчин в 1,5—2 раза чаще, чем у женщин. В 82 % случаев ЗФГ кости метастазирует в легкие, в 32—40 % — в лимфатические узлы и в 15 % — в печень и кости.
По данным I. Nakashima, S. Morishita, Y. Kotoura и др. (1985), метастазы в легкие диагностируются в среднем через 22 мес со дня обращения больного.
Очень интересные данные опубликованы А.А. Аннамухаммедовым в 1986 г., который использовал сборный материал трех учреждений: ВОНЦ за период с 1955 по 1984 г.; ЦИТО им. Приорова (в основном наши наблюдения) за период с 1955 по 1983 г. и Киевского НИИ рентгенорадиологии за период с 1972 по 1983 г. Материал включал данные о 42 больных фибросаркомами и 44 — с ЗФГ. Был проведен многофакторный статистический анализ. Автор установил, что на основании микроскопических исследований, учитывающих полиморфизм и клеточность фибросаркомы и злокачественной фиброзной гистиоцитомы, эти опухоли следует подразделять на 3 группы в зависимости от степени дисплазии; автор отметил также различную выживаемость больных этих трех групп. При I степени анаплазии 3 года переживают 76,9 % больных фибросаркомой и 77,8 % больных ЗФГ и при III степени анаплазии — соответственно 28,6 и 7,1 % больных.
А.Н. Феденко (1987) опубликовал данные о 24 больных ЗФГ, наблюдавшихся в ВОНЦ; из них было 7 женщин и 17 мужчин в возрасте от 13 до 72 лет, у 13 больных возраст составил 30—50 лет. Чаще всего поражался метадиафиз бедренной кости: литический процесс, деструкция кортикального слоя, но основным симптомом была боль. Несмотря на то что 15 больным произведена ампутация, а 9 больным — широкая резекция, в сроки от 4 до 24 мес у 11 больных развились метастазы в легких. Создалось впечатление, что химиолучевое лечение дало незначительный эффект.
S.I. Radio и соавт. (1988) отметили, что фиброгистиоцитарные опухоли с одинаковым гистологическим строением могут иметь очень различное клиническое течение. По их данным, анеуплоидность клеток опухоли наблюдалась у больных с минимальными сроками жизни, в то время как больные с дисшюидными злокачественными фиброгистиоцитомами жили в среднем 4 года (от 1 года до 11 лет). Авторы считают, что анеуплоидность в группе злокачественных фиброзных гистиоцитом говорит о повышенном риске возникновения рецидива и смерти. Возможно, этот метод исследования должен применяться у всех больных «не только для прогнозирования, но и для разработки методов лечения у этих двух групп больных».
С.Т.Зацепин
Костная патология взрослых
Комментировать:
Похожие статьи:
Паразитарные и грибковые заболевания костей
Категории: Костная патология, Дисплазии и опухоли костей,
Альвеококкоз и эхинококкоз Частота поражения костей эхинококковом и альвеококкозом на большом материале не исследована и в доступной нам литературе не представлена. К сожалению, то же произошло и с..
Нейрогенные опухоли костей
Категории: Костная патология, Дисплазии и опухоли костей,
Нейрогенные опухоли костей — неврилеммомы и нейрофибромы, как доброкачественные, так и особенно злокачественные, редко встречаются у больных, и даже в специализированных учреждениях и отделениях костной..
Удаление гигантских доброкачественных и некоторых злокачественных опухолей крестца
Категории: Костная патология, Лечение при опухолях костей,
Доброкачественные опухоли крестца, особенно неврогенного происхождения — неврилеммомы, нейрофибромы, достигают иногда очень больших, даже гигантских размеров. Они смещают кверху и деформируют мочевой..
Удаление опухолей крестца
Категории: Костная патология, Лечение при опухолях костей,
Рис. 43.14. Тератома крестца. а разрушены III, IV, V крестцовые позвонки — тератома удалена. Метастазы рака в крестце выявлены у 72 пациентов (или 8 %) из 908 оперированных с метастатическими..

