Учебные материалы
Объявления
Конектбиофарм
Работа
Компании
Философия стабильности имплантата при эндопротезировании
Цементное или бесцементное протезирование? Нет более спорного и обсуждаемого вопроса в современной ортопедической литературе, чем вопрос о преимуществах различных систем имплантатов для артропластики. До сегодняшнего дня нет убедительных доказательств превосходства эндопротезов цементной фиксации над бесцементной и наоборот, и нередко выбор имплантата зависит от личного пристрастия хирурга к той или иной системе эндопротезов. Какое заболевание или травма стали причиной эндопротезирования, возраст, в котором оно выполнялось, какие конституциональные особенности пациента и его образ жизни, анатомические особенности строения области тазобедренного сустава и состояние костной ткани вертлужной впадины и бедренной кости - эти и многие другие факторы способны повлиять на отдаленный исход этой операции. Отсутствие сравнительного анализа в репрезентативных группах не позволяет достоверно судить о преимуществах не только способа фиксации протеза, но и различных их типов внутри одной группы. Тем не менее, накопленный многолетний опыт клинического применения протезов трех поколений (как цементных, так и бесцементных) позволяет выявить основные тенденции, обуславливающие эффективность различных систем и сформулировать показания к их использованию.
Согласно данным статистики, наиболее авторитетным независимым исследовательским центром является Шведский национальный регистр артропластики, в базе данных которого сосредоточено более 200 тысяч наблюдений за период с 1979 по 2000 годы. Аналогичные центры находятся в Норвегии и Финляндии, но они располагают меньшей базой данных. Другие страны, включая Германию и США, такими общенациональными базами данных не располагают. По данным Шведского регистра, в Скандинавских странах подавляющее преимущество получили протезы цементной фиксации. В этих странах ежегодно имплантируется от 9 до 11 тысяч протезов, значительно им уступают протезы бесцементной фиксации: 350 - 500 в год и, начиная с 1991 года, существенно увеличилась доля «гибридных» протезов - 650 - 700 ежегодно.
Такое преимущество протезов цементной фиксации связано с устойчивыми положительными отдаленными результатами. Цементные имплантаты продолжали функционировать без замены у 95% оперированных больных при сроках наблюдений 10 лет. В то же время «выживаемость» протезов бесцементной фиксации при аналогичных сроках составила 87,2%. Отдаленные результаты эндопротезирования, полученные некоторыми авторами, существенно отличаются от обобщающей статистики и трудно сравнимы между собой. Так, английские ортопеды показывают, что 93,9% больных (из 320 оперированных) довольны имплантацией цементного протеза в сроки от 20 до 30 лет (в среднем 23 года) после операции, причем у 82,3% из них боль отсутствует, а 11,6% испытывают легкий дискомфорт, а C.S. Ranawat с соавторами сообщают о 20-летней выживаемости цементных ножек у 90% пожилых пациентов. В то же время лишь пятилетние послеоперационные наблюдения за 1198 больными после первичной артропластики в одном из регионов Великобритании выявили, что при имплантации тех же цементных протезов Charnley общая частота неудовлетворительных результатов составила 9%, что, по мнению авторов, значительно ближе к истине.
Почти аналогичная ситуация наблюдается при изучении отдаленных результатов операций с использованием эндопротезов бесцементной фиксации. Двадцатилетний опыт применения системы AML, в основе которой лежит анатомическая форма ножки с пористым покрытием), у 893 больных (разработчиком этого протеза является Charles А. Engh) выявил, что положительные результаты («выживаемость» протеза) колебались от 96% до 99% в зависимости от величины пористого покрытия ножки при минимальных сроках наблюдения 10 лет. В то же время отдаленные результаты, полученные Yh. Kim с коллегами, при имплантации этого же протеза значительно уступают предыдущим данным. Так, при средних сроках наблюдения 11,3 лет неудовлетворительные исходы получены у 19% больных, общая частота ревизионной артропластики составила 15%, остеолиз обоих компонентов протеза наблюдался в 38% наблюдений.
В настоящее время, оценивая результаты артропластики, авторы обращают пристальное внимание на оценку бедренного и вертлужного компонентов эндопротеза. Сравнительная оценка 200 операций (с использованием 100 цементных и 100 бесцементных ножек) в репрезентативных группах в одном медицинском учреждении позволила D.D. D'Lima с соавторами отдать предпочтение имплантатам цементной фиксации на основании следующих данных: отличные и хорошие результаты наблюдались соответственно у 97% и 88% больных, боль в бедре - у 3% и 40%. Если при цементном протезировании оседание ножки не наблюдали, то при бесцементном оно происходило у 22% больных.
Несколько иначе обстоит ситуация с вертлужным компонентом эндопротеза. Так, полиэтиленовая чашка цементной фиксации по-прежнему является «золотым стандартом», положительные результаты наблюдаются примерно у 90 - 95% больных при сроках наблюдения 10-15-20 лет. Вместе с тем, применение чашек бесцементной фиксации последнего поколения с покрытием из металлической (титановой) проволоки (Harris-Galante II) позволило добиться отличных и хороших исходов у 97% больных при деятилетнем сроке наблюдения и 95% выживаемости в сроки до 13 лет.
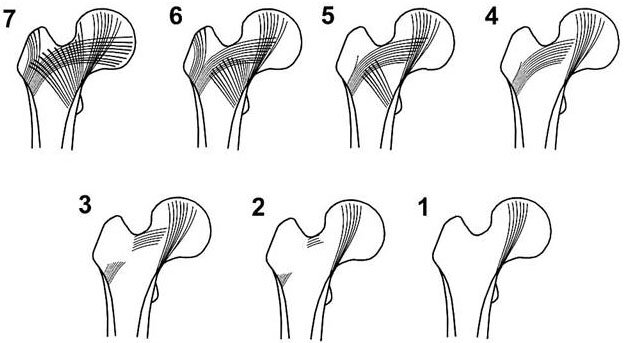
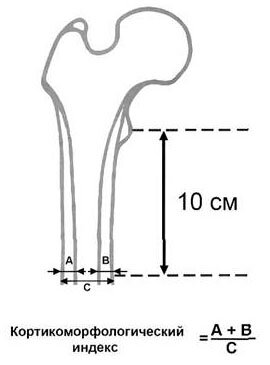
Рис. 1. Индекс Singh (схематическое изображение семи уровней плотности костной ткани проксимального отдела бедренной кости).
Даже такой небольшой анализ данных литературы, касающийся только опыта применения различных типов эндопротезов, выявил существенные различия в результатах используемых имплантатов цементной и бесцементной фиксации. По-видимому, это связано не только с технологией изготовления протезов, но и с показаниями к их применению. Достаточно понятно и просто обстоит дело с пациентами старших возрастных групп - для больных старше 70 - 75 лет существует практически единая точка зрения о предпочтительном использовании протезов цементной фиксации, даже несмотря на отсутствие патологических изменений костной ткани. Это связано с двумя факторами. Во-первых, с возрастом костномозговая полость бедренной кости становится шире, а применение ножек больших размеров сопряжено с развитием синдрома «stress shielding» и появлением боли в бедре. Во-вторых, стоимость бесцементного эндопротеза значительно выше цементного без существенных отличий в отдаленных результатах в этой группе больных. У лиц молодого возраста (моложе 40 - 50 лет) тотальное эндопротезирование выполняют по строгим показаниям. На конечных стадиях дегенеративно- дистрофического поражения тазобедренного сустава им рекомендуют бесцементную технику операции с учетом возможной ревизионной замены протеза. После оперативных вмешательств обращают внимание пациента на ограничение ударных нагрузок на сустав и постоянное диспансерное наблюдение. Практически все авторы отмечают худшие результаты эндопротезирования у молодых пациентов независимо от техники операции. Это связано с высоким уровнем физической активности больных и более продолжительным функционированием искусственного сустава.
|
Рис. 2. Кортикальный бедренный индекс Barnett-Nordin. |
Для больных возрастной группы 50 - 70 лет результаты установки вертлужного компонента во многом определяются тщательным соблюдением техники оперативного вмешательства, однако предпочтение все же отдают имплантатам бесцементной фиксации. Наибольшие трудности составляет выбор бедренного компонента. Исследования, проведенные Национальным институтом здоровья (США) с привлечением 27 экспертов в области ортопедии, реабилитации, физиотерапии, биомеханики и биоматериалов показали, что в настоящее время использование бедренного компонента цементной фиксации в комбинации с пористым вертлужным компонентом дают наилучшие результаты. Тем не менее, выбор бедренного компонента должен быть индивидуальным с учетом как клинической, так и рентгенологической оценки заболевания.
За всю историю эндопротезирования было предложено множество различных вариантов оценки состояния костной ткани в области вертлужной впадины и бедренной кости. Наибольшее распространение получили индекс Singh (1970) (рис. 1) и кортикальный бедренный индекс Barnett-Nordin (рис. 2) как достаточно простые и объективные. С нашей точки зрения, использование двухэнергетической рентгеновской абсорбциометрии для оценки состояния кости перед операцией эндопротезирования нецелесообразно, поскольку грубые изменения элементарно оцениваются по рентгенограммам, а изучение минеральной плотности в динамике с помощью денситометрии носит скорее научный характер, чем клинический.
Индекс Singh основан на качественной оценке остеопороза головки, шейки бедренной кости и области большого вертела, при этом костную ткань оценивают по 7-бальной шкале: 7 уровень - норма; 6 - становится видимым треугольник Ward's (разряжение трабекул головки и большого вертела); 5 - полное просветление треугольника Ward's, частичное исчезновение добавочныхтрабекул; 4 - полное исчезновение дополнительных трабекул; 3 - частичное исчезновение арочных трабекул шейки; 2 - арочные трабекулы почти полностью исчезают; 1 - полное исчезновение арочных трабекул, частичное исчезновение трабекул в головке бедренной кости.
При 4-3 стадиях остеопороза имплантация бесцементного протеза возможна в редких случаях у молодых пациентов, преимущественно мужчин; 2 и 1 стадии являются абсолютным противопоказанием к бесцеметному эндопротезированию.
Кортикальный индекс Barnett - Nordin характеризует отношение суммы ширины наружного и внутреннего кортикальных слоев бедренной кости к ширине всей бедренной кости и дает представление о состоянии костной ткани верхней трети бедра (рис. 2). Для вычисления индекса Barnett- Nordin измеряют толщину кортикальный слоев бедренной кости на 10 см ниже малого вертела. Искомая величина равняется отношению суммы толщины медиального и латерального кортикального слоев к ширине всей бедренной кости; у здоровых людей индекс бедра превышает 54%.
Многочисленные исследования показали высокую вариабельность анатомического строения проксимального отдела бедренной кости, что тоже может существенно повлиять на выбор имплантата и способ его фиксации. Морфологические отличия могут быть описаны различными способами, однако для унификации индивидуальных различий были разработаны индексы, описывающие типичные формы проксимального отдела бедра. Одним из таких показателей является индекс расширения Dorr, который определяется как отношение ширины канала бедренной кости на двух уровнях - 20 мм проксимальнее центра малого вертела и на уровне перешейка бедренной кости (рис. 3).
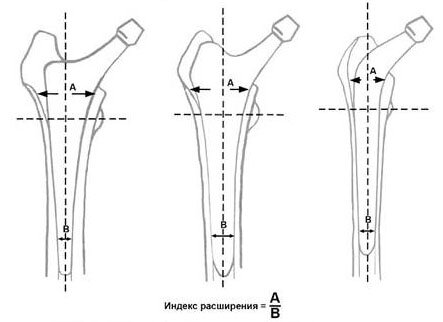
Рис. 3. Индекс расширения костного канала (объяснения в тексте).
Индекс расширения канала бедренной кости позволяет в целом оценить его форму во фронтальной плоскости. На основании этого показателя выделяют три формы строения костномозговой полости. Если индекс менее 3,0, то говорят о цилиндрической форме строения канала, этот вариант встречается примерно в 10% случаев. Другая крайность - индекс расширения более 4,7; такая разновидность анатомического строения также наблюдается примерно у 10% больных. Между этими крайними вариантами находится нормальное распределение частоты расширения канала бедренной кости; именно при значениях индекса в диапазоне от 3,0 до 4,7 показана имплантация ножки бесцементной фиксации. Различные формы костномозгового канала представлены на рисунке 4.
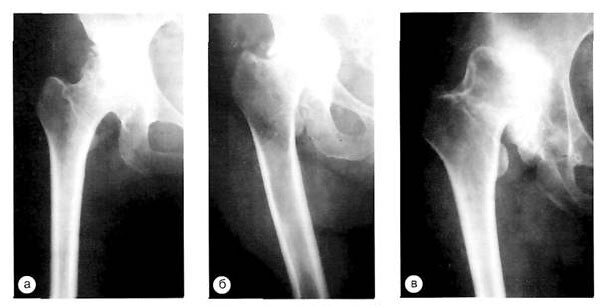
Рис. 4. Различные формы костномозговой полости бедренной кости: а - клиновидная; б - цилиндрическая (типа «дымовой трубы»); в - воронкообразная (типа «бутылки шампанского»).
Р.М. Тихилов, В.М. Шаповалов
РНИИТО им. Р.Р. Вредена, СПб
Подберём Вам бесплатно нужного врача-специалиста