Учебные материалы
Объявления
Конектбиофарм
Работа
Компании
Электролитные нарушения. Натрий. Несахарный диабет
Категории: Нейрохирургия, Общее лечение в нейрохирургии,
Ключевые признаки:
• низкий уровень АДГ (или реже нечувствительность почек к АДГ)
• выделение большого кол-ва разведенной мочи с нормальной или повышенной осмоляльностью натрия
• часто сопровождается повышенной жаждой, особенно очень холодной воды
• угроза тяжелой дегидратации, если не проводится тщательное лечение
Несахарный диабет возникает из-за недостаточности АДГ и приводит к избыточному выведению почками воды и электролитов. Он может быть вызван двумя различными причинами:
• «центральный или нейрогенный» несахарный диабет: субнормальные дозы АДГ вызывают дисфункцию гипоталамо-гипофизарной системы (ГГС). С этим вариантом нейрохирурги сталкиваются наиболее часто
• «нефрогенный» несахарный диабет: связан с относительной устойчивостью почек к нормальному или ↑ уровню АДГ. Наблюдается при использовании некоторых лекарств
Этиология несахарного диабета:
1. (нейрогенный) несахарный диабет
A. семейная форма (аутосомно-доминантная)
B. идиопатический
C. посттравматический (включая послеоперационный)
D. опухоли: краниофарингиома, метастазы, лимфома и т.д.
E. гранулома: нейросаркоидоз, гистиоцитоз
F. инфекции: менингит, энцефалит
G. аутоиммунный
H. сосудистый: аневризма, синдром Шехана (редко вызывает (-ют) несахарный диабет)
2. нефрогенный несахарный диабет
A. семейная форма (рецессивная, связанная с Х хромосомой)
B. гипокалемия
C. гиперкальцемия
D. синдром Сьогрена
E. лекарства: литий, демеклоциклин, колхицин и т.д.
F. хронические заболевания почек: пиелонефрит, амилоидоз, серповидноклеточная анемия, поликистоз почек, саркоидоз
Центральный несахарный диабет
Клинические признаки несахарного диабета появляются при утрате 85% секреторной активности АДГ. Характерны большое кол-во мочи (полиурия) с низкой осмолярностью и жажда (полидипсия) (у пациентов в сознании), особенно потребность в холодной воде.
Дифференциальный диагноз (ДД) несахарного диабета:
1. (нейрогенный) несахарный диабет
2. нефрогенный несахарный диабет
3. психогенный
A. идиопатический: от переустановления осмостата
B. психогенная полидипсия
4. осмотический диурез: напр., после маннитола или при сбросе глюкозы почками
5. использование диуретиков: фуросемид, гидрохлортиазид и др.
Центральный несахарный диабет может встречаться в следующих ситуациях:
1. после транссфеноидальных операций или удаления краниофарингиомы: чаще носит временный характер, поэтому избегайте назначения длительно действующих препаратов до тех пор, пока не установлена потребность в них. Повреждение заднего гипофиза и стебля обычно вызывает один из трех вариантов несахарного диабета:
A. временный несахарный диабет: ↑ выделение мочи и полидипсия, которые нормализуются через ≈12-36 ч после операции
B. «продолженный» несахарный диабет: ↑ выделение мочи сохраняется длительное время (в течение мес) или даже становится постоянным: только ⅓ из этих пациентов не вернется к почти нормальному уровню в течение года после операции
C. «трехфазная реакция»: встречается реже
• 1-ая фаза: повреждение гипофиза ↓ уровень АДГ на 4-5 д → несахарный диабет (полиурия/ полидипсия)
• 2-ая фаза: смерть клеток вызывает высвобождение АДГ в течение следующих 4-5 д → временная нормализация или даже задержка жидкости по типу синдрома избыточного АДГ (NB: в этом периоде существует опасность неумышленного продолжения терапии вазопрессином после начальной фазы, что может вызвать значительную гемодилюцию)
• 3-я фаза: ↓ или отсутствие секреции АДГ → или временный (как в пункте «А» выше) или «продолженный» (как в пункте «В» выше) несахарный диабет
2. после смерти мозга: прекращение продукции АДГ гипоталамусом
3. при некоторых опухолях (напр., краниофарингиома, часто после операции): редко, т.к. повреждение гипофиза и нижнего стебля не предотвращает выработку и выделение АДГ гипоталамическими ядрами
4. при других объемных образованиях, оказывающих давление на гипоталамус, напр., аневризмы передней соединительной артерии (ПСА)
5. после черепно-мозговой травмы (ЧМТ), особенно при переломах основания черепа (ПОЧ)
6. при энцефалите или менингите
7. вызванный лекарствами:
A. этанол и фенитоин могут подавлять выделение АДГ
B. экзогенные стероиды могут «выявить» несахарный диабет, потому что они могут скорректировать надпочечниковую недостаточность (см. Диагностика ниже), и они подавляют выделение АДГ
8. грануломатоз Вегенера: васкулит
9. воспаление: лимфоцитарный гипофизит или лимфоцитарный инфундибулонейрогипофизит (это два отдельных заболевания)
Диагностика
Диагноз несахарного диабета может быть поставлен на основании следующих показателей, особенно в соответствующей клинической ситуации:
1. осмолярность мочи 50-150 мосм/л или удельный вес 1,001-1,005 (в большинстве случаев он <1,003). NB: использование больших доз маннитола, как это бывает при ЧМТ, может влиять на оба этих показателя из-за образования более концентрированной мочи
2. выделение мочи >250 см3/ч (дети: >3 см3/ч)
3. нормальное или выше нормы [Na] в плазме
4. нормальная функция надпочечников: несахарный диабет не может возникнуть при надпочечниковой недостаточности, потому что для образования почками свободной воды требуется min минералокортикоидной активности, поэтому стероиды могут «выявить» скрытый несахарный диабет за счет коррекции надпочечниковой недостаточности
В неясных случаях сопоставьте осмоляльность мочи и плазмы с графиком (рис. 1-1):
1. если осмоляльность мочи низкая, у пациента полидипсия
2. если точка попадает в «нормальные» пределы, то для определения способности пациента концентрировать мочу при дегидратации требуется проведение теста с ограничением жидкости под контролем (предупреждение: см. ниже)
3. если осмоляльность плазмы высокая, имеет место несахарный диабет и никаких других тестов не требуется (кроме дифференцировки центрального и нефрогенного несахарного диабета, если в этом есть необходимость)
• для дифференцировки центрального и нефрогенного несахарного диабета введите 5 единиц (ед) водного р-ра Pitressin® подкожно (п/к): при центральном несахарном диабете осмоляльность мочи должна ↑ в два раза х 1-2 ч
4. может быть целесообразным сравнить осмоляльности с графиком несколько раз, т.к. некоторые данные могут колебаться вокруг пограничной зоны
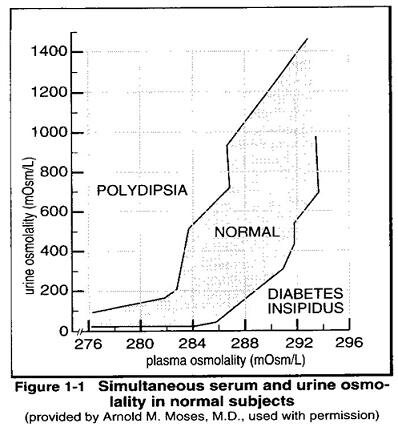
Рис. 1-1. График осмоляльности плазмы и мочи у здоровых людей
Тест с ограничением жидкости
Если диагноз все-таки остается неясным, то для подтверждения несахарного диабета проводят тест с ограничением жидкости (ВНИМАНИЕ: его следует проводить под очень строгим контролем, т.к. может развиться быстрая и потенциально фатальная дегидратация). Пациенту ничего не дают РО и прекращают в/в вливания; осмолярность мочи проверяют каждый час.
1. тест проводят до тех пор, пока не будут отмечены:
A. нормальная реакция (см. ниже)
B. продолжительность теста составит 6-8 ч
C. достижение плато осмолярности мочи (т.е. изменения <30 мосм х 3 последовательных часов)
D. потеря пациентом 3% веса тела
E. проведение теста редко требуется, если осмоляльность плазмы > 298 мосм/л
2. нормальная реакция: выделение мочи ↓, и осмоляльность мочи достигает 600-850 мосм/л
3. если нормальная реакция не возникает:
A. вводят экзогенный АДГ (5 ед водного р-ра Pitressin® п/к), который должен ↑ осмоляльность плазмы > 300 мосм/л
B. проверяют осмолярность мочи через 30 и 60 мин после п/к введения Pitressin®
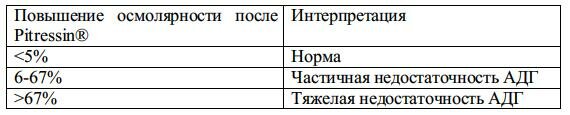
C. по табл. 1-12 сравнивают наибольшую осмолярность мочи после Pitressin® с осмолярностью до введения Pitressin®
Табл. 1-12. Значимость изменений осмолярности при пробе с ограничением жидкости
Лечение несахарного диабета
Дозы и длительность применения вазопрессина см. табл. 1-13 и 1-14.
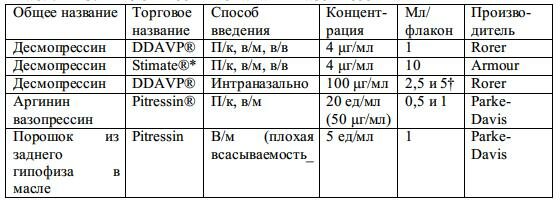
* Stimate® по химическому составу точно соответствует DDAVP, но используется для лечения болезни фон Виллебранда
† форма для назальной инсуффляции содержит 2,5 мл, измеренная форма содержит 5 мл
Табл. 1-14. Среднее время выделения гипертонической мочи (относительно плазмы)†
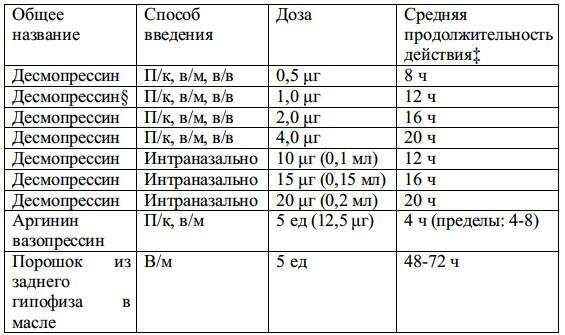
† антидиуретическое действие этих препаратов начинается через 30-45 мин после введения (кроме порошка из заднего гипофиза в масле, действие которого начинается через 2-4 ч)
‡ время может отличаться у разных пациентов, но у каждого пациента оно стабильное
§ примечание: 1 μг десмопрессина 2 р/д дает такой же эффект, как и 4 μг 1 р/д, но стоимость будет очевидно меньше
Для пациента, находящегося в сознании
Если несахарный диабет умеренный и естественные механизмы жажды не нарушены, рекомендуйте пациенту пить, только когда он испытывает жажду. Больному обычно удается справиться с потерями и избежать гипергидратации. При тяжелой форме пациенты не могут сами осуществить адекватное потребление жидкости (и постоянные посещения туалета). В этом случае назначают:
1. десмопрессин (DDAVP®) интраназально: назальная инсуффляция 2,5 μг (0,025 мл) 2 р/д, при необходимости можно титровать до 20 μг 2 р/д
ИЛИ
2. препараты, усиливающие выработку АДГ (действуют в основном при хронической частичной недостаточности АДГ; при отсутствии АДГ не будут действовать)
A. клофибрат (Atromid®) 500 мг РО 4 р/д
B. хлорпропамид: ↑ чувствительность почек к АДГ
C. гидрохлортизид: тиазидовые диуретики могут ↓ кол-во Na+, что ведет к ↑ реабсорбцию в дистальных канальцах и ↓ кол-ва воды, попадающей в дистальные канальцы, где действует АДГ. L: напр., Dyazide® 1 таб РО 1 р/д (при необходимости можно ↑ до 2 таб/д)
Для пациента, находящегося в сознании с нарушенным механизмом жажды
Если у пациента, находящегося в сознании, нарушается механизм жажды, то могут развиться дегидратация или перегрузка жидкостью. В этих случаях:
1. необходимо ежедневно следить за кол-вом выделяемой мочи и весом, соблюдать баланс между приемом и выделением жидкости, используя антидиуретические препараты, но сохраняя приемлемое кол-во выделяемой мочи
2. систематически контролировать анализы (примерно 1 р/нед), включая Na и мочевину плазмы
Для тяжелых больных, находящихся в коме/сопоре, и для больных со смертью мозга
1. контролируйте водный баланс каждый час, удельный вес мочи каждые 4 ч и выделение мочи >250 мл/ч
2. анализы: электролиты плазмы и осмолярность каждые 6 ч
3. в/в введение жидкости:
БАЗОВЫЙ Р-Р В/В: 5% р-р глюкозы на ½ ФР+ 20 мэкв KCl/л со скоростью 75-100 мл/ч
ПЛЮС: возмещайте каждый мл кол-ва мочи, выделенной сверх базовой скорости введения, таким же кол-вом мл разведенного пополам ФР
NB: если во время операции пациент получил значительное кол-во жидкости, то в п/о периоде у него может быть адекватный диурез; в этом случае используйте наполовину разведенный ФР для возмещения только ≈2/3 объема выделенной мочи, который превышает базовую скорость в/в введения
4. если пациент не справляется с потерей жидкости, несмотря на в/в (или н/г) возмещение (обычно при скорости выделения мочи > 300 мл/ч), то назначают:
• 5 ед аргинина вазопрессина (водный Pitressin®) в/в единоразово или в/м или п/к (избегайте масленой суспензии таната в связи с непостоянной абсорбцией и вариабельной длительностью действия)
ИЛИ
• вазопрессин в/в капельно: начните с 0,2 ед/мин и титруйте (максимально: 0,9 ед/мин)
ИЛИ
• инъекция десмопрессина п/к или в/в, титрованная к кол-ву выделяемой мочи, обычная доза для взрослых: 0,5-1 мл (2-4 μг) в день, разбив на 2 отдельные дозы
Гринберг. Нейрохирургия
• низкий уровень АДГ (или реже нечувствительность почек к АДГ)
• выделение большого кол-ва разведенной мочи с нормальной или повышенной осмоляльностью натрия
• часто сопровождается повышенной жаждой, особенно очень холодной воды
• угроза тяжелой дегидратации, если не проводится тщательное лечение
Несахарный диабет возникает из-за недостаточности АДГ и приводит к избыточному выведению почками воды и электролитов. Он может быть вызван двумя различными причинами:
• «центральный или нейрогенный» несахарный диабет: субнормальные дозы АДГ вызывают дисфункцию гипоталамо-гипофизарной системы (ГГС). С этим вариантом нейрохирурги сталкиваются наиболее часто
• «нефрогенный» несахарный диабет: связан с относительной устойчивостью почек к нормальному или ↑ уровню АДГ. Наблюдается при использовании некоторых лекарств
Этиология несахарного диабета:
1. (нейрогенный) несахарный диабет
A. семейная форма (аутосомно-доминантная)
B. идиопатический
C. посттравматический (включая послеоперационный)
D. опухоли: краниофарингиома, метастазы, лимфома и т.д.
E. гранулома: нейросаркоидоз, гистиоцитоз
F. инфекции: менингит, энцефалит
G. аутоиммунный
H. сосудистый: аневризма, синдром Шехана (редко вызывает (-ют) несахарный диабет)
2. нефрогенный несахарный диабет
A. семейная форма (рецессивная, связанная с Х хромосомой)
B. гипокалемия
C. гиперкальцемия
D. синдром Сьогрена
E. лекарства: литий, демеклоциклин, колхицин и т.д.
F. хронические заболевания почек: пиелонефрит, амилоидоз, серповидноклеточная анемия, поликистоз почек, саркоидоз
Центральный несахарный диабет
Клинические признаки несахарного диабета появляются при утрате 85% секреторной активности АДГ. Характерны большое кол-во мочи (полиурия) с низкой осмолярностью и жажда (полидипсия) (у пациентов в сознании), особенно потребность в холодной воде.
Дифференциальный диагноз (ДД) несахарного диабета:
1. (нейрогенный) несахарный диабет
2. нефрогенный несахарный диабет
3. психогенный
A. идиопатический: от переустановления осмостата
B. психогенная полидипсия
4. осмотический диурез: напр., после маннитола или при сбросе глюкозы почками
5. использование диуретиков: фуросемид, гидрохлортиазид и др.
Центральный несахарный диабет может встречаться в следующих ситуациях:
1. после транссфеноидальных операций или удаления краниофарингиомы: чаще носит временный характер, поэтому избегайте назначения длительно действующих препаратов до тех пор, пока не установлена потребность в них. Повреждение заднего гипофиза и стебля обычно вызывает один из трех вариантов несахарного диабета:
A. временный несахарный диабет: ↑ выделение мочи и полидипсия, которые нормализуются через ≈12-36 ч после операции
B. «продолженный» несахарный диабет: ↑ выделение мочи сохраняется длительное время (в течение мес) или даже становится постоянным: только ⅓ из этих пациентов не вернется к почти нормальному уровню в течение года после операции
C. «трехфазная реакция»: встречается реже
• 1-ая фаза: повреждение гипофиза ↓ уровень АДГ на 4-5 д → несахарный диабет (полиурия/ полидипсия)
• 2-ая фаза: смерть клеток вызывает высвобождение АДГ в течение следующих 4-5 д → временная нормализация или даже задержка жидкости по типу синдрома избыточного АДГ (NB: в этом периоде существует опасность неумышленного продолжения терапии вазопрессином после начальной фазы, что может вызвать значительную гемодилюцию)
• 3-я фаза: ↓ или отсутствие секреции АДГ → или временный (как в пункте «А» выше) или «продолженный» (как в пункте «В» выше) несахарный диабет
2. после смерти мозга: прекращение продукции АДГ гипоталамусом
3. при некоторых опухолях (напр., краниофарингиома, часто после операции): редко, т.к. повреждение гипофиза и нижнего стебля не предотвращает выработку и выделение АДГ гипоталамическими ядрами
4. при других объемных образованиях, оказывающих давление на гипоталамус, напр., аневризмы передней соединительной артерии (ПСА)
5. после черепно-мозговой травмы (ЧМТ), особенно при переломах основания черепа (ПОЧ)
6. при энцефалите или менингите
7. вызванный лекарствами:
A. этанол и фенитоин могут подавлять выделение АДГ
B. экзогенные стероиды могут «выявить» несахарный диабет, потому что они могут скорректировать надпочечниковую недостаточность (см. Диагностика ниже), и они подавляют выделение АДГ
8. грануломатоз Вегенера: васкулит
9. воспаление: лимфоцитарный гипофизит или лимфоцитарный инфундибулонейрогипофизит (это два отдельных заболевания)
Диагностика
Диагноз несахарного диабета может быть поставлен на основании следующих показателей, особенно в соответствующей клинической ситуации:
1. осмолярность мочи 50-150 мосм/л или удельный вес 1,001-1,005 (в большинстве случаев он <1,003). NB: использование больших доз маннитола, как это бывает при ЧМТ, может влиять на оба этих показателя из-за образования более концентрированной мочи
2. выделение мочи >250 см3/ч (дети: >3 см3/ч)
3. нормальное или выше нормы [Na] в плазме
4. нормальная функция надпочечников: несахарный диабет не может возникнуть при надпочечниковой недостаточности, потому что для образования почками свободной воды требуется min минералокортикоидной активности, поэтому стероиды могут «выявить» скрытый несахарный диабет за счет коррекции надпочечниковой недостаточности
В неясных случаях сопоставьте осмоляльность мочи и плазмы с графиком (рис. 1-1):
1. если осмоляльность мочи низкая, у пациента полидипсия
2. если точка попадает в «нормальные» пределы, то для определения способности пациента концентрировать мочу при дегидратации требуется проведение теста с ограничением жидкости под контролем (предупреждение: см. ниже)
3. если осмоляльность плазмы высокая, имеет место несахарный диабет и никаких других тестов не требуется (кроме дифференцировки центрального и нефрогенного несахарного диабета, если в этом есть необходимость)
• для дифференцировки центрального и нефрогенного несахарного диабета введите 5 единиц (ед) водного р-ра Pitressin® подкожно (п/к): при центральном несахарном диабете осмоляльность мочи должна ↑ в два раза х 1-2 ч
4. может быть целесообразным сравнить осмоляльности с графиком несколько раз, т.к. некоторые данные могут колебаться вокруг пограничной зоны

Рис. 1-1. График осмоляльности плазмы и мочи у здоровых людей
Тест с ограничением жидкости
Если диагноз все-таки остается неясным, то для подтверждения несахарного диабета проводят тест с ограничением жидкости (ВНИМАНИЕ: его следует проводить под очень строгим контролем, т.к. может развиться быстрая и потенциально фатальная дегидратация). Пациенту ничего не дают РО и прекращают в/в вливания; осмолярность мочи проверяют каждый час.
1. тест проводят до тех пор, пока не будут отмечены:
A. нормальная реакция (см. ниже)
B. продолжительность теста составит 6-8 ч
C. достижение плато осмолярности мочи (т.е. изменения <30 мосм х 3 последовательных часов)
D. потеря пациентом 3% веса тела
E. проведение теста редко требуется, если осмоляльность плазмы > 298 мосм/л
2. нормальная реакция: выделение мочи ↓, и осмоляльность мочи достигает 600-850 мосм/л
3. если нормальная реакция не возникает:
A. вводят экзогенный АДГ (5 ед водного р-ра Pitressin® п/к), который должен ↑ осмоляльность плазмы > 300 мосм/л
B. проверяют осмолярность мочи через 30 и 60 мин после п/к введения Pitressin®
C. по табл. 1-12 сравнивают наибольшую осмолярность мочи после Pitressin® с осмолярностью до введения Pitressin®
Табл. 1-12. Значимость изменений осмолярности при пробе с ограничением жидкости

Лечение несахарного диабета
Дозы и длительность применения вазопрессина см. табл. 1-13 и 1-14.

* Stimate® по химическому составу точно соответствует DDAVP, но используется для лечения болезни фон Виллебранда
† форма для назальной инсуффляции содержит 2,5 мл, измеренная форма содержит 5 мл
Табл. 1-14. Среднее время выделения гипертонической мочи (относительно плазмы)†

† антидиуретическое действие этих препаратов начинается через 30-45 мин после введения (кроме порошка из заднего гипофиза в масле, действие которого начинается через 2-4 ч)
‡ время может отличаться у разных пациентов, но у каждого пациента оно стабильное
§ примечание: 1 μг десмопрессина 2 р/д дает такой же эффект, как и 4 μг 1 р/д, но стоимость будет очевидно меньше
Для пациента, находящегося в сознании
Если несахарный диабет умеренный и естественные механизмы жажды не нарушены, рекомендуйте пациенту пить, только когда он испытывает жажду. Больному обычно удается справиться с потерями и избежать гипергидратации. При тяжелой форме пациенты не могут сами осуществить адекватное потребление жидкости (и постоянные посещения туалета). В этом случае назначают:
1. десмопрессин (DDAVP®) интраназально: назальная инсуффляция 2,5 μг (0,025 мл) 2 р/д, при необходимости можно титровать до 20 μг 2 р/д
ИЛИ
2. препараты, усиливающие выработку АДГ (действуют в основном при хронической частичной недостаточности АДГ; при отсутствии АДГ не будут действовать)
A. клофибрат (Atromid®) 500 мг РО 4 р/д
B. хлорпропамид: ↑ чувствительность почек к АДГ
C. гидрохлортизид: тиазидовые диуретики могут ↓ кол-во Na+, что ведет к ↑ реабсорбцию в дистальных канальцах и ↓ кол-ва воды, попадающей в дистальные канальцы, где действует АДГ. L: напр., Dyazide® 1 таб РО 1 р/д (при необходимости можно ↑ до 2 таб/д)
Для пациента, находящегося в сознании с нарушенным механизмом жажды
Если у пациента, находящегося в сознании, нарушается механизм жажды, то могут развиться дегидратация или перегрузка жидкостью. В этих случаях:
1. необходимо ежедневно следить за кол-вом выделяемой мочи и весом, соблюдать баланс между приемом и выделением жидкости, используя антидиуретические препараты, но сохраняя приемлемое кол-во выделяемой мочи
2. систематически контролировать анализы (примерно 1 р/нед), включая Na и мочевину плазмы
Для тяжелых больных, находящихся в коме/сопоре, и для больных со смертью мозга
1. контролируйте водный баланс каждый час, удельный вес мочи каждые 4 ч и выделение мочи >250 мл/ч
2. анализы: электролиты плазмы и осмолярность каждые 6 ч
3. в/в введение жидкости:
БАЗОВЫЙ Р-Р В/В: 5% р-р глюкозы на ½ ФР+ 20 мэкв KCl/л со скоростью 75-100 мл/ч
ПЛЮС: возмещайте каждый мл кол-ва мочи, выделенной сверх базовой скорости введения, таким же кол-вом мл разведенного пополам ФР
NB: если во время операции пациент получил значительное кол-во жидкости, то в п/о периоде у него может быть адекватный диурез; в этом случае используйте наполовину разведенный ФР для возмещения только ≈2/3 объема выделенной мочи, который превышает базовую скорость в/в введения
4. если пациент не справляется с потерей жидкости, несмотря на в/в (или н/г) возмещение (обычно при скорости выделения мочи > 300 мл/ч), то назначают:
• 5 ед аргинина вазопрессина (водный Pitressin®) в/в единоразово или в/м или п/к (избегайте масленой суспензии таната в связи с непостоянной абсорбцией и вариабельной длительностью действия)
ИЛИ
• вазопрессин в/в капельно: начните с 0,2 ед/мин и титруйте (максимально: 0,9 ед/мин)
ИЛИ
• инъекция десмопрессина п/к или в/в, титрованная к кол-ву выделяемой мочи, обычная доза для взрослых: 0,5-1 мл (2-4 μг) в день, разбив на 2 отдельные дозы
Гринберг. Нейрохирургия
Подберём Вам бесплатно нужного врача-специалиста
Комментировать:
Похожие статьи:
Ревматоидный артрит
Категории: Нейрохирургия, Позвоночник и спинной мозг,
Более 85% пациентов с умеренным или выраженным ревматоидным артритом (РА) имеют рентгенологические признаки поражения шейного отдела позвоночника. О поражении верхних шейных позвонков. Ниже 2-го позвонка..
Аномалии кранио-вертебрального перехода и верхних шейных позвонков
Категории: Нейрохирургия, Позвоночник и спинной мозг,
Аномалии в этой области наблюдаются при целом ряде состояний: 1. ревматоидный артрит (РА) 2. травматические и посттравматические: включая переломы зубовидного отростка 3. анкилозирующий спондилит: т.н...
Стеноз шейного отдела позвоночника
Категории: Нейрохирургия, Позвоночник и спинной мозг,
Термин «шейный спондилез» иногда используют в качестве синонима шейному стенозу. Однако, спондилез предполагает более обширное распространение дегенеративных изменений в шейном отделе, включая различные..
Синдром латерального кармана
Категории: Нейрохирургия, Позвоночник и спинной мозг,
Вариант поясничного стеноза. Латеральный карман имеет вид «желоба» вдоль корня дужки, где нервный корешок располагается в непосредственной близости от межпозвоночного отверстия (см. рис. 11-1). Спереди он..
Позвоночный стеноз
Категории: Нейрохирургия, Позвоночник и спинной мозг,
Уменьшение передне-заднего размера СМК. В поясничной области к нему же относится стеноз латерального кармана. Уменьшение размера канала может приводить к локальной компрессии нервных структур и/или..
Легочные проблемы
Категории: Нейрохирургия, Общее лечение в нейрохирургии,
Нейрогенный отек легких Редкое состояние, связанное с различными видами интракраниальной патологии: САК, генерализованные судороги, ЧМТ. Патофизиология Возможны два взаимодополняющих механизма...
Фармакология. Злокачественный нейролептический синдром
Категории: Нейрохирургия, Общее лечение в нейрохирургии,
Редкая (расчетная частота: 0,5-1% пациентов, получающих нейролептики), угрожающая жизни реакция на фенотиазиновые антипсихотики (особенно галоперидол и флуфеназин, но также может быть и при отмене..
Фармакология. Ингибиторы соляной кислоты
Категории: Нейрохирургия, Общее лечение в нейрохирургии,
Стрессовые язвы в нейрохирургии У тяжело больных с патологией ЦНС риск возникновения стрессовых язв велик. Клинически значимое кровотечение возникает в 17% стрессовых язв. Факторы риска со стороны ЦНС..
Фармакология. Седативные и парализующие средства. Миорелаксанты
Категории: Нейрохирургия, Общее лечение в нейрохирургии,
Миорелаксанты (блокаторы нервно-мышечного проведения) ВНИМАНИЕ: требуется вентиляция (интубация или мешок Амбу). Напоминание: пациенты в состоянии миорелаксации могут быть в сознании и могут чувствовать..
Фармакология. Седативные и парализующие средства
Категории: Нейрохирургия, Общее лечение в нейрохирургии,
В табл. 1-30 приведена модифицированная шкала степени медикаментозного угнетения сознания Рамсая. Она полезна для количественной оценки седативного действия при назначении седативных препаратов..

