Учебные материалы
Конектбиофарм
Работа
Компании
Реклама от Google
Подход к пациенту в коматозном состоянии
Категории: Нейрохирургия, Кома и смерть мозга,
Нижеследующая информация относится к нетравматической коме.
Первоначальная оценка: включает меры по защите мозга (обеспечение МК, О2 и глюкозы), быструю оценку состояния верхних отделов ствола мозга (VIII-ой ЧМН) и скорейшее определение необходимости неотложной хирургической ситуации. При этом необходимо помнить о возможности «псевдокомы».
Подход к пациенту в коматозном состоянии
1. стабилизация ССС: обеспечьте проходимость дыхательных путей, проверьте показатели кровообращения (сердечные сокращения, АД, пульс на сонных артериях); при необходимости осуществите сердечно-легочные реанимационные мероприятия
2. исследование крови:
A. экстренно: электролиты (особенно Na, глюкоза, мочевина), общий анализ крои + лейкоцитарная формула, газовый состав
B. другие показатели (в зависимости от ситуации): токсикологическое обследование (плазма и моча), Са++, аммоний, уровень ПСП (если пациент их принимает)
3. лекарственные препараты, используемые сразу же:
A. глюкоза: по крайней мере, 25 мл 50% р-ра в/в единоразово. Ввиду возможного вредного действия глюкозы при общей ишемии, если возможно, сначала определите уровень глюкозы глюкометром из пальца. Если этого сделать нельзя, то глюкозу вводят во всех случаях без исключения (если только не известно точно, что содержание глюкозы нормальное)
B. налоксон (Narcan®): в случае передозировки наркотиков – 1 ампула (0,4 мг) в/в единоразово
C. флумазенил (Romazicon®): в случае передозировки бензодиазепинов. Начните с 0,2 мг в/в х 30 сек, подождите 30 сек, затем вводите по 0,3 мг х 30 сек с одноминутными интервалами вплоть до 3 мг или до тех пор, пока пациент не пробудится
D. тиамин: 50-100 мг в/в единоразово (пациенты с энцефалопатией Вернике в 3% случаев поступают в коматозном состоянии)
4. базовый неврологический осмотр (оценка состояния среднего мозга/верхних отделов моста; позволяет срочно осуществить неотложные мероприятия; более подробный осмотр возможен после стабилизации состояния): → см. Базовый неврологический осмотр
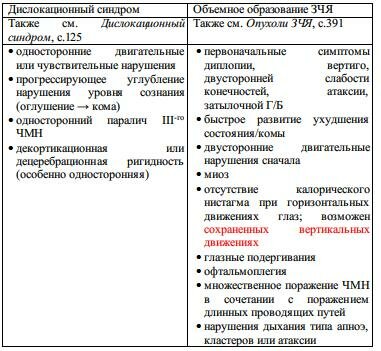
5. при наличии признаков вклинения или признаков объемного образования ЗЧЯ с компрессией ствола мозга (см. табл. 4-4): начните мероприятия по ↓ ВЧД, затем осуществите КТ (если состояние улучшилось) или срочную операцию. Не производите ЛП
6. при подозрении на менингит (нарушение умственного статуса + ↑ Т, менингеальные знаки и т.д.)
A. если нет признаков вклинения, объемного образования в ЗЧЯ (см. табл. 4-4), очаговых неврологических симптомов, указывающих на наличие объемного образования и застойного диска зрительного нерва: осуществите ЛП, немедленно назначьте АБ (не ожидая результатов исследования ЦСЖ)
B. при наличии признаков объемного образования, коагулопатии или вклинения → КТ для исключения объемного образования. Если это сопряжено со значительной задержкой по времени, оцените возможность лечения АБ эмпирически или проведения ЛП очень тонкой иглой (≤22 Ga), измерьте начальное давление ЦСЖ, выведите очень небольшое количество, если начальное давление высокое; при ухудшении состояния больного введите замещающее количество жидкости (учтите, что проведение ЛП в этой ситуации может быть небезопасно)
7. лечение генарализованных припадков (если они наблюдаются). При подозрении на эпилептический статус лечение (если возможно, проведите необходимую ЭЭГ)
8. лечение метаболических нарушений:
A. коррекция кислотно-щелочного баланса
B. коррекция электролитного баланса
C. поддержание температурного режима организма
9. подробный сбор анамнестических сведений после стабилизации состояния пациента
10. назначение специальных лечебных мероприятий
Табл. 4-4. Признаки дислокационного синдрома или объемного образования ЗЧЯ
Гринберг. Нейрохирургия
Первоначальная оценка: включает меры по защите мозга (обеспечение МК, О2 и глюкозы), быструю оценку состояния верхних отделов ствола мозга (VIII-ой ЧМН) и скорейшее определение необходимости неотложной хирургической ситуации. При этом необходимо помнить о возможности «псевдокомы».
Подход к пациенту в коматозном состоянии
1. стабилизация ССС: обеспечьте проходимость дыхательных путей, проверьте показатели кровообращения (сердечные сокращения, АД, пульс на сонных артериях); при необходимости осуществите сердечно-легочные реанимационные мероприятия
2. исследование крови:
A. экстренно: электролиты (особенно Na, глюкоза, мочевина), общий анализ крои + лейкоцитарная формула, газовый состав
B. другие показатели (в зависимости от ситуации): токсикологическое обследование (плазма и моча), Са++, аммоний, уровень ПСП (если пациент их принимает)
3. лекарственные препараты, используемые сразу же:
A. глюкоза: по крайней мере, 25 мл 50% р-ра в/в единоразово. Ввиду возможного вредного действия глюкозы при общей ишемии, если возможно, сначала определите уровень глюкозы глюкометром из пальца. Если этого сделать нельзя, то глюкозу вводят во всех случаях без исключения (если только не известно точно, что содержание глюкозы нормальное)
B. налоксон (Narcan®): в случае передозировки наркотиков – 1 ампула (0,4 мг) в/в единоразово
C. флумазенил (Romazicon®): в случае передозировки бензодиазепинов. Начните с 0,2 мг в/в х 30 сек, подождите 30 сек, затем вводите по 0,3 мг х 30 сек с одноминутными интервалами вплоть до 3 мг или до тех пор, пока пациент не пробудится
D. тиамин: 50-100 мг в/в единоразово (пациенты с энцефалопатией Вернике в 3% случаев поступают в коматозном состоянии)
4. базовый неврологический осмотр (оценка состояния среднего мозга/верхних отделов моста; позволяет срочно осуществить неотложные мероприятия; более подробный осмотр возможен после стабилизации состояния): → см. Базовый неврологический осмотр
5. при наличии признаков вклинения или признаков объемного образования ЗЧЯ с компрессией ствола мозга (см. табл. 4-4): начните мероприятия по ↓ ВЧД, затем осуществите КТ (если состояние улучшилось) или срочную операцию. Не производите ЛП
6. при подозрении на менингит (нарушение умственного статуса + ↑ Т, менингеальные знаки и т.д.)
A. если нет признаков вклинения, объемного образования в ЗЧЯ (см. табл. 4-4), очаговых неврологических симптомов, указывающих на наличие объемного образования и застойного диска зрительного нерва: осуществите ЛП, немедленно назначьте АБ (не ожидая результатов исследования ЦСЖ)
B. при наличии признаков объемного образования, коагулопатии или вклинения → КТ для исключения объемного образования. Если это сопряжено со значительной задержкой по времени, оцените возможность лечения АБ эмпирически или проведения ЛП очень тонкой иглой (≤22 Ga), измерьте начальное давление ЦСЖ, выведите очень небольшое количество, если начальное давление высокое; при ухудшении состояния больного введите замещающее количество жидкости (учтите, что проведение ЛП в этой ситуации может быть небезопасно)
7. лечение генарализованных припадков (если они наблюдаются). При подозрении на эпилептический статус лечение (если возможно, проведите необходимую ЭЭГ)
8. лечение метаболических нарушений:
A. коррекция кислотно-щелочного баланса
B. коррекция электролитного баланса
C. поддержание температурного режима организма
9. подробный сбор анамнестических сведений после стабилизации состояния пациента
10. назначение специальных лечебных мероприятий
Табл. 4-4. Признаки дислокационного синдрома или объемного образования ЗЧЯ

Гринберг. Нейрохирургия
Комментировать:
Для этой записи комментирование недоступно.
Похожие статьи:

